וגינוזיס חיידקי
ומרטינה פייכטר, עורכת רפואית וביולוגית עודכן בתאריךפלוריאן טיפנבוק למד רפואה אנושית ב- LMU מינכן. הוא הצטרף לנטדוקטור כסטודנט במרץ 2014 ותמך בצוות העריכה במאמרים רפואיים מאז. לאחר שקיבל את רישיון הרפואה והעבודה המעשית שלו ברפואה פנימית בבית החולים האוניברסיטאי באוגסבורג, הוא חבר קבוע בצוות מאז דצמבר 2019 ובין היתר מבטיח את האיכות הרפואית של כלי
פוסטים נוספים של Florian Tiefenböckמרטינה פייכטר למדה ביולוגיה בבית מרקחת בחירה באינסברוק וגם שקעה בעולם צמחי המרפא. משם לא היה רחוק לנושאים רפואיים אחרים שעדיין כובשים אותה עד היום. היא למדה כעיתונאית באקדמיה של אקסל ספרינגר בהמבורג ועובדת ב- מאז 2007 - תחילה כעורך ומאז 2012 כסופרת עצמאית.
עוד על המומחים של כל תוכן נבדק על ידי עיתונאים רפואיים.
וגינוזיס חיידקי מתרחש כאשר ההתיישבות החיידקית הטבעית של הנרתיק יוצאת מאיזון: על ידי עקירת החיידקים ה"טובים "התרבו חיידקים שעלולים להיות פתוגניים. גורמים אפשריים של וגינוזיס חיידקי הם, למשל, יחסי מין, התעמקות תכופה, עישון ושימוש באנטיביוטיקה. קרא את כל מה שאתה צריך לדעת על ההתפתחות, הסימפטומים, הטיפול והסיכונים של וגינוזיס חיידקי!
קודי ICD למחלה זו: קודי ICD הם קודים מוכרים בינלאומיים לאבחונים רפואיים. ניתן למצוא אותם, למשל, במכתבי רופא או בתעודות של כושר עבודה. N76
סקירה קצרה
- מהי וגינוזיס חיידקי? הפרעה במאזן צמחיית הנרתיק הטבעית באמצעות ריבוי חיידקים שעלולים להיות פתוגניים ועקירת החיידקים ה"טובים ".
- תסמינים: לרוב אין. במקרים אחרים במיוחד הפרשות דקות, אפורות-לבנות המריחות לא נעים ("דגי"). מדי פעם סימנים של דלקת כגון אדמומיות, צריבה וגרד. אולי גם כאבים במהלך יחסי מין או מתן שתן.
- סיבות וגורמי סיכון: יחסי מין (במיוחד עם שותפים מיניים חדשים או משתנים לעתים קרובות), היגיינה אינטימית מוגזמת, שימוש במוצרי נרתיק, עישון, הריון, חוסר אסטרוגן, שימוש באנטיביוטיקה, מתח פסיכו -חברתי, גורמים אתניים, אולי מחסור בוויטמין D.
- אבחון: בדיקה גינקולוגית, מריחה (על כך, קביעת ערך ה- pH, זיהוי "תאי מפתח")
- טיפול: הכרחי במקרה של תסמינים ובמהלך ההריון. בדרך כלל ניתנות אנטיביוטיקה, הניתנת למריחה מקומית ובעל פה (כטבליות).
- תחזית: לפעמים וגינוזיס חיידקי מרפא מעצמו. הטיפול בדרך כלל מצליח, אך הסיכון להישנות גבוה.
- סיבוכים אפשריים: זיהומים גינקולוגיים אחרים (כגון דלקת צוואר הרחם), במיוחד בהתערבויות רפואיות; סיכון מוגבר למחלות מין; סיכון מוגבר מעט ללידה מוקדמת ולסיבוכים אחרים במהלך ההריון.
וגינוזיס חיידקי: תיאור
וגינוזיס חיידקי (BV) הוא חוסר איזון בהרכב החיידקים החיים באופן טבעי בנרתיק (פלורת הנרתיק הפיזיולוגית) - חיידקים שעלולים להיות פתוגניים קיבלו את כף היד והדחיקו חיידקים "טובים".
הנרתיק מתיישב באופן טבעי עם חיידקים שונים, בעיקר עם לקטובצילים בצורת מוט (הנקראים גם חיידקי חומצה לקטית או מוטות Döderlein על שם מגלהם). באמצעות המוצרים המטבוליים שלהם, הם יוצרים סביבה חומצית (ערך pH נמוך) בנרתיק, שבה פתוגנים הגורמים למחלות כמעט ולא יכולים להתרבות כלל.
עם זאת, השפעות שונות עלולות להפריע לסביבת הנרתיק הטבעית, כך שחיידקים העלולים לגרום למחלות יתרבו ויעקרו את החיידקים ה"טובים "Döderlein. בהתאם למטופל, הם כנראה יוצרים ביופילם על דופן הנרתיק המורכב מחיידקים שונים - התפתחה וגינוזיס חיידקי.
ברובם המכריע של החולים, ביופילם זה של חיידקים שעלולים להיות פתוגניים מורכב בעיקר מהחיידק Gardnerella vaginalis. זו הסיבה שחלק מהרופאים מדברים על דלקת הנרתיק של גרדנרלה, אם כי סוגים אחרים של חיידקים מעורבים בדרך כלל גם בווגינוזיס חיידקי.
גרדנרלים משחררים יותר ויותר אמינים. חומרים אלה אחראים לריח הדמוי של הפרשת הנרתיק אצל נשים מושפעות. זו הסיבה מדוע וגינוזיס חיידקי ידוע גם בשם אמין וגינוזיס או אמין קולפיטיס. המונח קולפיטיס מתאר בדרך כלל דלקת ברירית הנרתיק.
ביסודו של דבר, וגינוזיס חיידקי הוא זיהום בנרתיק חיידקי, מכיוון שהוא כאשר חיידקים מתרבים בנרתיק הנמצאים בדרך כלל רק באופן ספורדי. אולם מכיוון שרק חלק מהנשים שנפגעו מפתחות תלונות דלקתיות, סוף סוף הכריע המונח הניטרלי "וגינוזיס חיידקי" (אושר בשנת 1984 על ידי קבוצת עבודה של ארגון הבריאות העולמי).
אין מחלת מין
הדלקת בנרתיק עם גרדנרלה ושות 'אינה אחת ממחלות המין הקלאסיות (STD). כבר כמה שנים שמומחים דנים באפשרות של העברה מינית יותר ויותר. הנחה זו נתמכת בעובדה שלזוגות חד מיניים יש אותה וגינוזיס חיידקי עד 90 אחוז מהמקרים.
אז וגינוזיס חיידקי יכול להיות מדבק. עם זאת, מומחים רבים אינם רואים בהעברת חיידקים בודדים (כגון גרדנרלה) את ההכרעה, אלא ביופילם שלם המורכב מחיידקים שעלולים להיות פתוגניים.
וגינוזיס חיידקי: תדירות
וגינוזיס חיידקי הוא הסוג השכיח ביותר של זיהום בנרתיק. באירופה מעריכים כי חמש מכל עשר נשים בגיל פוריות נפגעות. השיעור בקרב נשים בהריון הוא 10 עד 20 אחוז. בקרב נשים המטופלות במרפאה למחלה המועברת במגע מיני, ניתן לזהות גם וגינוזיס חיידקי אצל למעלה מ -30 אחוזים.
וגינוזיס חיידקי: סימפטומים
לעתים קרובות מאוד וגינוזיס חיידקי הוא אסימפטומטי: לכמחצית מהנשים שנפגעו אין תסמינים כלל.
אם וגינוזיס חיידקי גורם לתסמינים, בעיקר זו הפרשה מוגברת, דקה או מוקצפת (fluor vaginalis / genitalis) בצבע אפור-לבנבן ובריח "דגי" באופן ניכר. אמינים אחראים לריח זה, שלרוב נתפס כבלתי נעים. הם מתעוררים כאשר גרדנרלה - החיידקים החשובים ביותר בווגינוזיס חיידקי - מפרקים חלבונים. פעמים רבות ריח הדגים מתעצם לאחר יחסי מין ובמהלך המחזור החודשי.
סימנים אופייניים לדלקת כגון אדמומיות, צריבה או גירוד בדרך כלל נעדרים. כתוצאה מכך, כמה מומחים מתעקשים כי וגינוזיס חיידקי אינו בהכרח דלקת הנרתיק החיידקית.
מדי פעם נשים מושפעות מדווחות על יחסי מין כואבים (דיספרניה) או מתן שתן (דיסוריה). בלוטות הלימפה המפשעות נפוחות רק במקרים חריגים בווגינוזיס חיידקי.
וגינוזיס חיידקי: סיבות וגורמי סיכון
וגינוזיס חיידקי נגרמת על ידי צמחיית נרתיק לא מאוזנת. כתוצאה מכך, חיידקים העלולים לגרום למחלות יכולים להתפשט.
פלורת הנרתיק הבריאה
המונח "פלורת הנרתיק" מייצג את כל המיקרואורגניזמים (בעיקר חיידקים) המיישבים את רירית הנרתיק אצל נשים בריאות. צמחיית נרתיק בריאה מורכבת ברובה מלקטובצילים (מקלות Döderlein). הם מייצרים חומצת חלב ובכך מבטיחים סביבה חומצית בנרתיק (ערך pH סביב 3.8 עד 4.4). לחיידקים אחרים קשה להתרבות או אפילו לשרוד בהם.
בנוסף, ניתן לזהות חיידקים אחרים בפלורת הנרתיק הטבעית, העלולים לגרום למחלות אך אינם מיוצגים במספרים מספיקים (פתוגניים פקולטטיביים).אלה כוללים את Gardnerella vaginalis וחיידקים אחרים שלפעמים הם רק באופן זמני מצמחיית הנרתיק (חולפת) או חיים באופן קבוע על הממברנה הרירית, אך אינם פוגעים בו (commensal).
תפקודה של פלורת הנרתיק
ההרכב הטבעי של פלורת הנרתיק מגן על הנרתיק מפני זיהומים פתוגניים. ההנחה היא שחיידקים פתוגניים אינם יכולים להתפשט בשל ההתיישבות הצפופה עם לקטובצילים.
לקטובצילים מייצרים גם חומרים מסוימים (חומרי ביופראקטנטים) המונעים מחיידקים אחרים להידבק לקרום הרירי בנרתיק. בנוסף, חלק מחיידקי חומצת החלב יוצרים חומרים אחרים כגון מי חמצן או בקטריוצינים - אלה גם מעכבים את צמיחתם של חיידקים שליליים.
אם מספר הלקטובצילים המגנים יורד, מאזן צמחיית הנרתיק משתנה: הדבר הורס את ההגנה הטבעית. מיקרואורגניזמים לא רצויים בנרתיק יכולים כעת להתפשט ולהתרבות ללא הפרעה ולגרום לדלקות שונות בנרתיק.
התפתחות וגינוזיס חיידקי
ב וגינוזיס חיידקי, סוגים שונים של חיידקים מתרבים. אז בדרך כלל יש זיהום חיידקי מעורב. Gardnerella vaginalis כמעט תמיד מעורב. מגליו גרדנר ודוכס כינו את החיידק Haemophilus vaginalis בשנת 1955, ולכן מונח זה עדיין ניתן למצוא בכמה יצירות.
חיידקים אחרים המתפשטים חזק בווגינוזיס חיידקי הם למשל פרוטוטלה או מובילנקוס. בדרך כלל מדובר בחיידקים שאינם זקוקים לחמצן כדי לחיות (מה שנקרא אנאירובים).
מצד שני, כמות הלקטובצילים יורדת. במחקר שנערך על ידי אוניברסיטת וושינגטון, נשים נבדקו על לקטובצילים המייצרים מי חמצן. 96 אחוזים מהם התגלו בנשים בריאות. בנשים עם וגינוזיס חיידקי, רק שישה אחוזים.
גורמי סיכון לווגינוזיס חיידקי
התהליכים המדויקים הגורמים לנרתיק חיידקי עדיין אינם מובנים במלואם. עם זאת, יש חשד שגורמי סיכון מסוימים תומכים בירידה בלקטובצילים המגינים:
יחסי מין הם כנראה הגורם החשוב ביותר בגרימת וגינוזיס חיידקי. נשים עם שותף מיני חדש ואלו עם שותפים מיניים המשתנים לעתים קרובות נמצאות בסיכון גבוה במיוחד.
אך ישנם גורמים נוספים שיכולים לאזן את צמחיית הנרתיק הטבעית. היגיינה אינטימית לא מספקת או מוגזמת (למשל שפשוף נרתיקי תכוף) ושימוש במוצרים שאינם מותאמים לסביבת הנרתיק (קוסמטיקה, תרסיסים ריחניים וכו ') מקדמים וגינוזיס חיידקי. הריון או דימום במהלך ההריון יכולים גם להפריע למאזן הצומח הנרתיק. מחסור בוויטמין D יכול לתרום גם להתפתחות וגינוזיס חיידקי, במיוחד בנשים בהריון (אך גם בנשים אחרות).
גורמי סיכון מבוססים הינם מחסור באסטרוגן, כגון התרחשות במהלך גיל המעבר או במהלך הלידה, עישון ושימוש באנטיביוטיקה. האחרון יכול לפעול כתרופות מעכבות חיידקים או הורגות ויכול לפגוע בחיידקים ה"טובים "בפלורת הנרתיק. המשמעות היא שאחרי טיפול אנטיביוטי (למשל בצורה של טבליות או חליטות, כלומר מערכתית), חיידקים שעלולים להיות שליליים יכולים להתפשט בקלות רבה יותר.
מתח פסיכו -חברתי נחשב גם הוא כגורם סיכון משמעותי. הוא יכול - ללא קשר לגורמים אחרים - להגדיל באופן משמעותי את הסבירות לזיהום חיידקי בנרתיק.
למוצא האתני יש השפעה חשובה גם על התרחשות וגינוזיס חיידקי: לדוגמה, מחקרים מארצות הברית הראו כי נשים אפרו -אמריקאיות נוטות ביותר לסבול מווגינוזיס חיידקי, ואחריהן נשים היספניות. נשים אמריקאיות לבנות, לעומת זאת, מושפעות הרבה פחות.
ניתן להסביר זאת כך: בהתאם למוצא האתני, סוג אחר של לקטובצילים שולט בנרתיק (למשל Lactobacillus crispatus, L. gasseri). או שאין כלל לקטובצילים בפלורת הנרתיק הבריאה, הנפוצה יותר בקרב נשים אפרו-אמריקאיות והיספניות (כ -30 %) מאשר אצל נשים אמריקאיות לבנות (כ -9 %).
הבדלים אתניים אלה בהרכב פלורת הנרתיק הטבעית מביאים לערך pH תקין שונה באופן משמעותי - הוא נע בין 3.8 ל -5.2 בהתאם לקבוצה האתנית. הערכים הגבוהים יותר נמצאים בדרך כלל אצל נשים ממוצא אפרו-אמריקאי והיספני, ולכן הן מושפעות לעתים קרובות יותר מווגינוזיס חיידקי (ערך pH גבוה יותר = פחות חומצי ולכן מועיל יותר לחיידקים הגורמים למחלות).
וגינוזיס חיידקי: אבחון ובדיקה
אם אתה חושד שאתה סובל מווגינוזיס חיידקי, עליך לפנות למומחה לגינקולוגיה ומיילדות (גינקולוג). חלק מהסובלים טועים בזיהום נרתיקי חיידקי בגלל זיהום פטרייתי (קיכלי בנרתיק) ומשתמשים בחומרים נגד פטריות ללא מרשם מבית המרקחת. עם זאת, הטיפול המומלץ עבור וגינוזיס חיידקי שונה מזיהום פטרייתי.
היסטוריה רפואית ובדיקה גינקולוגית
ראשית, הרופא ייקח את ההיסטוריה הרפואית שלך (אנמנזה) בכך שישאל אותך שאלות שונות, למשל:
- שמתם לב לעלייה בהפרשות הנרתיק? אם כן, איך זה נראה?
- האם שמתם לב לריח איברי מין לא נעים או אפילו "דגי"?
- האם אתה מרגיש כאב, גירוד או צריבה באזור איברי המין?
- האם היו לך בעבר זיהומים חיידקיים בנרתיק?
- האם אתה מחליף שותפים מיניים בתדירות גבוהה יותר? אם כן, האם אתה שם לב למין בטוח (למשל באמצעות קונדומים)?
לאחר מכן הרופא בודק את אזור איברי המין שלך, במיוחד את הנרתיק (בעזרת ספקולציה). הוא גם לוקח דגימה (מריחה) של הפרשת הנרתיק לצורך בדיקות נוספות.
אבחון מבוסס על קריטריוני Amsel
בעת אבחון הרופא מסתמך על הקריטריונים של Amsel:
- דק, לבן-אפרפר, אחיד (הומוגני) בנרתיק
- PH בנרתיק מעל 4.5 (בכ -90 % מהווגינוזיות החיידקיות)
- לפחות 20 אחוזים מ"תאי המפתח "(תאי רמז) בבדיקה המיקרוסקופית של התאים על פני דופן הנרתיק (תאי אפיתל): תאים אלה מכוסים בצפיפות כה רבה על ידי שטיח של חיידקים שונים (ביופילם) עד שהתא גבולות כבר אינם ניתנים לזיהוי.
- ריח "דגי" של הפרשות נרתיקיות (בכ -70 אחוז מהחולים עם BV): ריח הדגים מוגבר על ידי טפטוף של עשרה אחוזים אשלגן הידרוקסיד (KOH) (בדיקת אמין או "בדיקת ריח").
לפחות שלושה מתוך ארבעת הקריטריונים חייבים להתקיים כדי שהרופא יאבחן וגינוזיס חיידקי.
ציון Nugent
כחלופה או בנוסף לקריטריונים של אמסל, הרופא יכול להשתמש בציון Nugent לאיתור וגינוזיס חיידקי. החיידקים בדגימת הפרשת הנרתיק כפופים לשיטת מכתים ספציפית (צביעת גראם) על מנת להבחין בין חיידקים "טובים" ל"רעים "ולאחר מכן לספור אותם.
צביעת גראם
עם מכתים גראם (על שם הבקטריולוג ההולנדי האנס צ'. גראם), כתם של הפרשת הנרתיק מוכתם בחומרים מסוימים. חיידקים קיימים מקבלים אחר כך צבע שונה בהתאם למבנה דופן התא שלהם-או בצבע כחול (המכונה אז גרם חיובי) או בצבע אדום (גרם שלילי) או בצבע לא אחיד (גרם לילי או משתנה גרם). תחת המיקרוסקופ בהגדלה פי 1000, ניתן להבחין בין סוגי החיידקים הבאים (מורפים חיידקיים):
- מוטות חיוביים גרם (סוג לקטובצילוס)
- מוטות משתנים גרם (סוג Gardnerella vaginalis)
- מוטות גרם שליליים קטנים (סוג Bacteroides מינים / Prevotella)
- מוטות בצורת מגל או מעוקלים בגרם (סוג Mobiluncus)
בצמחיית נרתיק בריאה, הלקטובצילי הכחול (גרם חיובי) מהווים את החלק הגדול ביותר. אופייני לווגינוזיס חיידקי הוא העלייה העצומה של פתוגנים פוטנציאליים עם צבעם האדום או הלא עקבי עם ירידה בו זמנית ברורה במספר הלקטובצילי בצבע כחול.
הערכה כמותית
בשלב הבא נקבע מספר שלוש קבוצות החיידקים לכל שדה ראייה (= קטע שהרופא רואה דרך המיקרוסקופ מבלי להזיז את צלחת הזכוכית) - אלה של המוטות הגדולות של חיובי גרם (לקטובצילים), אלה של מוטות גרם משתנות או גרם שליליות (Gardnerella, Bacteroides, Prevotella) ואלה של מוטות משתנות גרם בצורת מגל / מעוקלות (Mobiluncus). בכל קבוצה, נקודות ניתנות בהתאם למספר התאים שנקבע, אשר יתווספו לאחר מכן לציון הכולל. הדבר מתפרש כך:
- ציון כולל בין 0 ל -3: צמחיית נרתיק תקינה
- ציון כולל בין 4 ל -6: תוצאה לא ברורה
- ציון כולל בין 7 ל -10: וגינוזיס חיידקי
בחלק ממדינות אירופה כמו גרמניה, ניקוד Nugent משמש רק לעתים רחוקות, בין היתר מכיוון ששלבי העבודה הדרושים (צביעת גראם, הערכה מיקרוביולוגית מתחת למיקרוסקופ) הם מורכבים למדי.
גידול החיידקים
גרדנרלה ואנאירובים אופייניים יכולים לצמוח על חומרי הזנה מסוימים. אם תמרחו ספוגית נרתיקית על אדמה כזו, תוכלו לטפח את החיידקים הכלולים בה (תרבית חיידקים) וכך לזהות את המינים השונים. טיפוח זה מצליח כמעט בכל הנרתיק החיידקי - אך גם בקרב 70 אחוז נשים נטולות סימפטומים. חסרונות נוספים של גידול חיידקים: הוא די מורכב והגיוני מעט בגלל ריבוי החיידקים שיכולים לשמש לנרתיק חיידקי.
מסיבה זו, עדויות תרבותיות ממלאות תפקיד רק במקרים מיוחדים - למשל אם יש חשד לחיידקים ספציפיים מסוימים (למשל B -סטרפטוקוקים בהריון) או אם הטיפול בווגינוזיס חיידקי נכשל, כלומר צמחיית הנרתיק התקינה אינה חוזרת למרות הטיפול.
התמיינות ממחלות נרתיקיות אחרות (אבחנה דיפרנציאלית)
לעיתים בלבול בין וגינוזיס חיידקי למחלות אחרות של רירית הנרתיק. אלה כוללים, למשל, דלקת בנרתיק הנגרמת על ידי trichomonads וזיהום בנרתיק עם פטריות שמרים (קנדידה נרתיקית). על הרופא לקחת זאת בחשבון בבדיקותיו על מנת שיוכל לבצע את האבחנה הנכונה - המחלות השונות מטופלות באופן שונה.
הטבלה הבאה מציגה את ההבדלים החשובים ביותר בין וגינוזיס חיידקי, זיהום trichomonads וקיכלי בנרתיק:
|
וגינוזיס חיידקי |
זיהום Trichomonads |
קנדידה נרתיקית (שמרים) | |
|
ריח נרתיקי מעצבן |
כן, דגי |
אפשרי |
לא |
|
פְּרִיקָה |
דק, לבן-אפור, אפילו |
ירוק-צהבהב, מוקצף בחלקו |
לבנבן, מתפורר |
|
גירוי של הפות |
לפעמים, אבל כמעט ולא אדמומיות |
כן |
כן |
|
כאבים במהלך יחסי מין |
אפשרי |
כן |
כן |
|
תאים אופייניים (נקבעים במיקרוסקופיה) |
תאי מפתח |
flagellates זריז |
Pseudohyphae ותאי נבטים |
|
ערך חומציות |
> 4,5 |
> 4,5 |
רגיל (<4.5) |
|
לקטובצילים |
מוּפחָת |
מוּפחָת |
נוֹרמָלִי |
הסימפטומים הקליניים של זיהום בנרתיק מגוונים מאוד, ובהתאם לפתוגן ולמצב החיסון או ההורמון הנשי, יכולים להיות שונים מאוד, דומים זה לזה או אפילו נעדרים לחלוטין. יש צורך בבדיקה רפואית כדי לברר את הסיבה המדויקת.
וגינוזיס חיידקי: טיפול
הטיפול מתחיל בדרך כלל רק כאשר האבחנה של "וגינוזיס חיידקי" אושרה ולחולה סימפטומים (למשל הפרשה מוגברת, מסריחה). לעומת זאת, אם האבחנה אינה ברורה ו / או שהתסמינים נעדרים, אין צורך בטיפול. אבל יש יוצאים מן הכלל:
למשל, וגינוזיס חיידקי במהלך ההריון מטופל גם אם התסמינים נעדרים, מכיוון שהסיכון להפלה עקב הזיהום החיידקי גדל. בנוסף, יש לטפל ב- BV נטול סימפטומים אם מתוכנן הליך גינקולוגי (למשל הכנסת IUD).
לטפל בנרתיק חיידקי
הרופא מטפל בדרך כלל בנרתיק חיידקי באמצעות אנטיביוטיקה, רצוי מטרונידזול או קלינדמיצין. ניתן להשיג משחות נרתיקיות, נרות, טבליות וטבליות לבליעה כצורות מינון. בהתאם למרכיב הפעיל, צורת המינון, המינון וחומרת התסמינים, הטיפול נמשך יום עד שבעה ימים. באופן כללי, זה עובד היטב, כפי שהראו מחקרים. עם זאת, הישנות מתרחשת לעיתים קרובות לאחר סיום הטיפול.
חשוב: קח אנטיביוטיקה רק אם וכפי שדיברת על כך עם הרופא שלך. שימוש לא נכון עלול לפגוע בהצלחת הטיפול. בנוסף, החיידקים עלולים להפוך לעמידים יותר, מה שהופך את הטיפולים העתידיים לקשים יותר.
לפעמים ב וגינוזיס חיידקי, משתמשים בחומרים מקומיים (חיטוי) כגון דקוואליניום כלוריד או אוקטנידין במקום אנטיביוטיקה. על פי מחקרים קליניים, הטיפול הראשון בפרט מצליח. אולם במקרים מסוימים השפעת הטיפול אינה נמשכת זמן רב גם כאן. בסך הכל, הנתונים המדעיים על השימוש בחומרי חיטוי בווגינוזיס חיידקי מוגבלים.
מדי פעם, וגינוזיס חיידקי מטופל בתכשירים אחרים, כגון אלה המכילים חיידקי חומצה לקטית. עד כמה אלה יעילים קשה לומר - תוספי חומצה לקטית נחקרים פחות טוב מאנטיביוטיקה, במיוחד מכיוון שהם משמשים בעיקר בשילוב איתם (ולא לבד).
בעיה בפילם חיידקי
טיפול בדרך כלל יכול לחסל סימפטומים של וגינוזיס חיידקי ולנרמל את pH הנרתיק. הביופילם של חיידקים שונים על פני השטח של הרירית הנרתיק בדרך כלל לא יכול להיות (לגמרי) מומס איתו. זה יכול לגרום לנרתיק חיידקי לנבוט (הישנות) שוב ושוב.
וגינוזיס חיידקי - תרופות ביתיות
חלק מהחולים משתמשים במוצרים טבעיים שונים לסימפטומים של וגינוזיס חיידקי. אלה כוללים, למשל, טמפונים ספוגים בחלב, תה שחור, שמן עץ התה או יוגורט טבעי המוחדרים לנרתיק. השום, עטוף בגזה והונח בתוכו, אמור גם הוא לסייע כנגד אמין קולפיטיס. חומץ או מי לימון הם גם תרופה ביתית פופולרית נגד וגינוזיס חיידקי המשמשים באופן מקומי.
עם זאת, טרם נחקר האם תרופות ביתיות כאלה יעילות ובטוחות. בנוסף, לחלק מהתרופות הביתיות יש סיכונים מסוימים. חומרים חדים כגון חומץ, למשל, עלולים לשבש את סביבת הנרתיק ולגרות בנוסף את הקרום הרירי. או שחיידקים יכולים להיכנס גם לנרתיק, במיוחד עם חומרים מזוהמים.
וגינוזיס חיידקי - הריון
וגינוזיס חיידקי אצל נשים בהריון תמיד מטופל, גם כאשר אין סימפטומים של המחלה. מכיוון שהחיידקים יכולים (כמו בדלקות נרתיקיות אחרות) לעלות דרך צוואר הרחם ובין היתר להגדיל בקלות את הסיכון ללידה מוקדמת, לידה מוקדמת והפלה.
הטיפול יכול להתבצע בדרך כלל עם אותם מרכיבים פעילים כמו לנשים שאינן בהריון (אנטיביוטיקה, חיטוי). איזו תכשיר מתאים במיוחד תלויה בין היתר בשלב ההריון. רופאים אינם יכולים להשתמש בכל תרופה ללא הגבלה בנשים בהריון.
ההנחיות הרפואיות ממליצות על טיפול אנטיביוטי לנשים בהריון. טיפול מקומי עם קלינדמיצין (למשל כקרם) אפשרי בכל שלב של ההריון. מהטרימסטר השני של ההריון (השליש השני), ניתן למרוח גם מטרונידזול באופן מקומי (מוקדם יותר במקרים חריגים). טיפול מערכתי בטבליות (למשל metronidazole, clindamycin) מומלץ גם רק מהטרימסטר השני (מוקדם יותר במידת הצורך).
אין יחס משותף של השותף
מחקרים הראו כי לרוב שותפות המין הגברי של נשים הסובלות מווגנוזיס חיידקי יש גם גרדנרלה. אלה יכולים להיות מזוהים בשתן, בזרע ובמקלחות השופכה. עם זאת, בניגוד למחלות מין כגון כלמידיה, בדרך כלל אין צורך בטיפול בשותפים מיניים באמצעות וגינוזיס חיידקי. מחקרים הראו כי יש לכך השפעה חיובית לא על שיעור הריפוי ולא על שיעור ההישנות (הישנות).
אותו דבר לגבי זוגות הומוסקסואלים: בדרך כלל אין סימון לטיפול משותף של השותף המיני.
וגינוזיס חיידקי: מהלך המחלה והפרוגנוזה
וגינוזיס חיידקי מרפא מעצמו כשליש מהזמן. אם זה גורם לתסמינים או אם המטופלת בהריון, יש לטפל בה. ברוב המקרים הטיפול מוצלח.
עם זאת, הסיכון להישנות גבוה, במיוחד אם ביופילם קיים, כלומר שכבת הליחה שבה החיידקים מוטמעים, לא ניתן היה לחסל או לא לגמרי על ידי האנטיביוטיקה. זו הסיבה שעד 60 אחוזים מהחולים מפתחים שוב וגינוזיס חיידקי תוך שישה חודשים לאחר סיום הטיפול
בנוסף, וגינוזיס חיידקי יכול להוביל לסיבוכים שונים:
- סיכון לזיהומים נוספים
- סיבוכים בהריון
וגינוזיס חיידקי: סיכון לזיהומים נוספים
נשים עם וגינוזיס חיידקי נמצאות בסיכון מוגבר לזיהומים גינקולוגיים אחרים. החיידקים של BV יכולים להתפשט, כך שהאברי המין הנשיים החיצוניים (הפות) או פרוזדור הנרתיק המשויך (בלוטת ברתולין) נדלקים.
קיים גם הסיכון לזיהום עולה (עולה): החיידקים מהנרתיק יכולים לנדוד דרך צוואר הרחם אל הרחם ואף להעלות את החצוצרות לשחלות. בכל מקום בדרך, הם יכולים ליישב את הקרום הרירי ולגרום לדלקת.
לכן וגינוזיס חיידקי יכול לגרום לתסמינים הבאים כאשר החיידקים מתפשטים או עולים:
- Vulvitis (דלקת באיברי המין הנשיים החיצוניים)
- ברתוליניטיס (דלקת בבלוטות הברתולין)
- צוואר הרחם (דלקת צוואר הרחם)
- אנדומטריטיס (דלקת רירית הרחם)
- Salpingitis (דלקת של החצוצרות)
- Adnexitis (דלקת משולבת של החצוצרות והשחלות)
- מורסה טובו-שחלתית (הצטברות מוגלה באזור החצוצרות או השחלות)
Gardnerella vaginalis, אגב, לעתים רחוקות מאוד משפיע על כל הגוף (זיהום מערכתי). שסתום לב (אנדוקרדיטיס) או דלקת קרום המוח תוארו במקרים בודדים.
סיכון מוגבר במהלך התערבויות רפואיות
הסיכון לעלייה בזיהומים גדל גם אם מתבצעת התערבות רפואית. הסיבה לכך היא שתאי הממברנה הרירית ניזוקים, מה שמקדם את התפשטות החיידקים. לדוגמה, החדרת IUD (IUD, התקן תוך רחמי) לאמצעי מניעה או הפלה יכולה לגרום לחיידקים של וגינוזיס חיידקי לעלות.
לכן, מומחים ממליצים לבצע בדיקות שגרתיות של נשים לאיתור וגינוזיס חיידקי לפני הליכים כאלה. אם הדבר הוכח, יש לטפל בו לפני ההליך במידת האפשר.
סיכון למחלות מין
וגינוזיס חיידקי לא רק מגביר את הסיכון לזיהומים נוספים מחיידקים "משלו" - הוא גם מקדם את ההתיישבות של חיידקים אחרים. נשים עם BV נוטות יותר למחלות מין (מחלות המועברות במגע מיני) כגון chlamydia, trichomonas וזיבה.
וגינוזיס חיידקי והריון: סיבוכים
קבוצות מחקר מארצות הברית וגרמניה הראו כי וגינוזיס חיידקי יכול להוביל לבעיות, במיוחד בחודשי ההריון האחרונים. חיידקים שעולים יכולים לעורר תגובות שונות הן בעובר והן במערכת ההגנה האימהית. כתוצאה מכך, מה שנקרא פרוסטגלנדינים מיוצרים יותר ויותר. חומרי שליח אלה מעורבים, למשל, בתיווך של כאבים ודלקות.
הפרוסטגלנדינים גם מבטיחים כי שרירי הרחם מתכווצים (חשוב במהלך תהליך הלידה). הם גם מגדילים את מספר המתכות (אנזימים העשויים מחלבונים). חלבונים אלו יכולים, למשל, לגרום לקריעת שלפוחית השתן בטרם עת.
יתר על כן, הפתוגנים הגורמים לווגינוזיס חיידקי עלולים להדביק את מי השפיר או את הממברנה (מי שפיר, חלק משק השפיר הפנימי) ולהוביל לזיהומים חמורים אצל האם (הרעלת דם חיידקית בפרופריום = אלח דם לידה) ובילד.
אז וגינוזיס חיידקי במהלך ההריון מגביר את הסיכון ל:
- לידה מוקדמת
- קרע מוקדם של השתן
- לידה מוקדמת או הפלה
- דיקור מי שפיר, תסמונת זיהום מי שפיר
- זיהומים של הילוד
- הפרעות ריפוי פצעים דלקתיות אצל האם לאחר פרינאום או ניתוח קיסרי (למשל מורסה בדופן הבטן)
וגינוזיס חיידקי: מניעה
אין טיפ אמין למניעה. באופן עקרוני מומלץ יחסי מין בטוחים יותר למניעה לכל המחלות שיכולות להיות מועברות מינית, כגון שימוש בקונדומים. זה מומלץ במיוחד אם יש לך שותפים מיניים המשתנים לעתים קרובות.
צמצם או ביטול גם גורמי סיכון אפשריים - במיוחד אם חווית בעבר וגינוזיס חיידקי. לדוגמה, עליך להימנע או להפחית מתח (למשל באמצעות ספורט, תרגילי הרפיה ממוקדים) ולהימנע מעישון.
כמו כן, עליך להימנע מהיגיינה אינטימית מוגזמת. המשמעות היא, לדוגמא: אין נפיחות בנרתיק ואין ניקוי של אזור איברי המין בעזרת עזרים או עזרים אחרים.
היישום המקומי של לקטובצילוס, חומצה לקטית או תכשירי חומצה אחרים יכול לסייע בשמירה על נורמליזציה של צמחיית הנרתיק ולמניעת הישנות לאחר טיפול מקצועי בווגינוזיס חיידקי.
טיפים מיוחדים לנשים בהריון
יש להקדיש תשומת לב מיוחדת להריונות. התייעץ עם רופא הנשים שלך לגבי וגינוזיס חיידקי. בדרך כלל זה מבצע את הבדיקות הדרושות כחלק מטיפול טרום לידתי. עם זאת, אין בדיקה רשמית לאתר וגינוזיס חיידקי.
מסע הפרסום למניעת לידה מוקדמת של ארפורט וטורינג בשנת 2000 השיג תוצאות מבטיחות. הנשים ההרות המשתתפות מדדו את ערך ה- pH בנרתיק שלהן פעמיים בשבוע. אם הקריאה הייתה מעל 4.4, נערכה בדיקה רפואית לאיתור וגינוזיס חיידקי. אם האבחנה אושרה, הוחל בטיפול אנטיביוטי. בדרך זו, ניתן למעשה להקטין את שיעור הילודה המוקדמת במשך כל זמן המחקר.
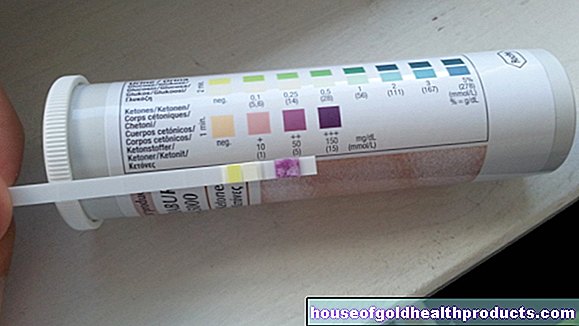
לצורך הבדיקה העצמית של ה- pH, למשל, ישנן כפפות מיוחדות עם רצועת בדיקה. זה מוחדר כמה סנטימטרים לתוך הנרתיק ולאחר זמן קצר מראה את ערך ה- pH. אם ערך ה- pH גבוה, עליך לפנות לרופא הנשים שלך כדי להבהיר את החשד לווגינוזיס חיידקי.
none: כושר ספורט הֵרָיוֹן רֵאָיוֹן