השתלת תאי גזע
ומרטינה פייכטר, עורכת רפואית וביולוגית עודכן בתאריךד"ר. med. פיליפ ניקול הוא כותב עצמאי בצוות המערכת הרפואי
עוד על המומחים שלמרטינה פייכטר למדה ביולוגיה בבית מרקחת בחירה באינסברוק וגם שקעה בעולם צמחי המרפא. משם לא היה רחוק לנושאים רפואיים אחרים שעדיין כובשים אותה עד היום. היא למדה כעיתונאית באקדמיה של אקסל ספרינגר בהמבורג ועובדת ב- מאז 2007 - תחילה כעורך ומאז 2012 כסופרת עצמאית.
עוד על המומחים של כל תוכן נבדק על ידי עיתונאים רפואיים.
השתלת תאי גזע היא המונח המשמש לתיאור העברת תאי גזע מאורגניזם אחד לאחר. לרוב מדובר בתאי גזע היוצרים דם ממח העצם (תרומת מח עצם). כאן תוכל לקרוא את כל מה שאתה צריך לדעת על השתלת תאי גזע מסוג זה, ההליך ותופעות הלוואי שלה, ועל מה עליך לקחת בחשבון לאחר השתלת תאי גזע.

מהי השתלת תאי גזע?
השתלה מתייחסת בעצם להעברת רקמות בין שני אורגניזמים, התורם והנמען. התורם והנמען יכולים להיות אותו אדם (השתלה אוטולוגית) או שני אנשים שונים (השתלה אלוגנית). כך גם במקרה של השתלת תאי גזע - צורת טיפול המשמשת למשל לסוגי סרטן שונים ומחלות קשות של הדם ומערכת החיסון.
תאי גזע הם תאים לא מובחנים שיכולים להתחלק ללא הגבלת זמן. כאשר הם מתחלקים, נוצרים תא גזע ותא חדשים המסוגלים להתמיינות - כלומר יכולים להתפתח לסוג תא מסוים (למשל תא עור, תא דם).
ישנם סוגים שונים של תאי גזע. תאי גזע בדם (תאי גזע המטופויטיים) משמשים בעיקר לטיפול בתאי גזע - השתלת תאי גזע. אלה הם תאי גזע שמהם נובעים שלושת סוגי תאי הדם:
- תאי הדם האדומים להובלת חמצן (אריתרוציטים)
- תאי הדם הלבנים למערכת החיסון (לויקוציטים)
- טסיות הדם המסייעות לקרישת דם (טרומבוציטים)
תאי גזע המטופויאטיים נמצאים במח העצמות של עצמות שונות - במיוחד במח העצם של העצמות הצינוריות הארוכות, האגן והחזה. היווצרות תאי דם (hematopoiesis) מתואמת במח העצם על ידי מספר רב של הורמונים שונים. התאים המוגמרים נשטפים אז אל הדם.
טיפול בסוגים אחרים של תאי גזע בוצע עד כה בעיקר רק במחקרים ניסיוניים.
השתלת תאי גזע המטופויאטיים
בהשתלת תאי גזע המטופויטית, תאי גזע היוצרים דם מועברים לחולה. זה מה שאתה עושה עם סוגי סרטן שונים כגון לוקמיה.
אם המטופל מועבר (מחדש) לתאי גזע משלו, שנלקחו ממנו לפני הטיפול בסרטן, מדברים על השתלת תאי גזע אוטולוגיים. אם, לעומת זאת, התורם והנמען הם שני אנשים שונים, מדובר בהשתלת תאי גזע אלוגניים.
רופאים ברחבי העולם מבצעים יותר מ -40,000 השתלות תאי גזע המטופויטיים מדי שנה. הטיפול נחוץ בחולים עם מחלות של מערכת יוצרת הדם, כגון לוקמיה.
השתלת תאי גזע אוטולוגיים
עם השתלת תאי גזע אוטולוגיים, החולה הוא התורם שלו. לכן ההליך מתאים רק לחולים עם מח עצם בריא.
ראשית, הרופא לוקח מהחולה תאי גזע בריאים על מנת להקפיא אותם עד שהם מועברים בחזרה.
בשלב הבא המטופל עובר מה שנקרא myeloablation: שימוש בכימותרפיה במינון גבוה-לעיתים בשילוב קרינה מכל הגוף-מוח העצם כולו וכך התאים הסרטניים בו נהרסים. לאחר מכן אתה מעביר אליו תאי גזע משלך, שלקחת בעבר, אשר בונים מערכת חדשה ליצירת דם.
השתלת תאי גזע אלוגניים
בהשתלת תאי גזע אלוגניים, תאי גזע המטופויאטיים מתורם בריא מועברים לחולה. כמו בהשתלת תאי גזע אוטולוגיים, מתבצעת עלייה במטופל במטרה להסיר רקמת תאי גזע משלו ממחזור הדם. בנוסף, המטופל מקבל תרופות המדכאות את המערכת החיסונית שלו (דיכוי חיסוני) - כך שלא יוכל להילחם בתאי הגזע הזרים שהועברים מאוחר יותר חזק מדי.
לאחר הכנה זו, תאי גזע הדם שהוסרו בעבר מהתורם מועברים למטופל.
להשתלת תאי גזע אלוגניים יש החיסרון שהבחירה של תורם מתאים גוזלת זמן - כלומר, מח העצם של המטופל חייב להתאים לזה של המטופל כמה שיותר קרוב, כך שצריך לצפות לתגובות דחייה חמורות. ניתן להקליד את מוח העצם של כל אדם בצורה מדויקת יותר באמצעות מערכת ה- HLA המורכבת ("אנטיגן לויקוציטים אנושי") (בדומה למערכת קבוצת הדם AB0). כ -7000 מאפיינים שונים של HLA ידועים עד כה. לצורך השתלת תאי גזע אלוגניים, חשוב למצוא תורם שלמח העצם שלו יש כמה שיותר מאפייני HLA התואמים את אלו של הנמען. לשם כך, עורכים חיפוש במרשמי תורמי מח עצם לאומיים ובינלאומיים.
בשל ריבוי התורמים הפוטנציאליים (בגרמניה כבר היו בסביבות חמישה מיליון בשנת 2012), החיפוש מוצלח כעת ביותר מ -80 אחוז מהמקרים.
מיני השתלה
מה שחדש הוא פיתוח השתלת תאי גזע ללא טיפול במינון גבוה ("מיני השתלה"). מתבצעת מיאלאבלציה חלשה משמעותית (כלומר כימותרפיה פחות טיפולית והקרנות), שאינה הורסת את מוח העצם של המטופל לחלוטין. שיטות אלה משמשות, למשל, בחולים הסובלים ממצב כללי ירוד ולכן כמעט לא ישרדו כימותרפיה במינון גבוה והקרנות בכל הגוף. עם זאת, הליך זה עדיין אינו תקן, הוא שמור ללימודים.
מתי עושים השתלת תאי גזע?
ישנם תחומי יישום שונים (אינדיקציות) להשתלת תאי גזע אוטולוגיים ואלוגניים. האינדיקציות חופפות חלקית - באיזה סוג של השתלת תאי גזע משתמשים לאחר מכן תלוי בגורמים שונים, למשל שלב המחלה, גיל, מצב כללי או זמינותם של תורמים תואמי HLA מתאימים.
באופן כללי, ישנם תחומי היישום הבאים להשתלות תאי גזע אוטולוגיים ואלוגניים:
יישום השתלת תאי גזע אוטולוגיים
- לימפומות הודג'קין ולא-הודג'קין
- מיאלומה נפוצה (פלסמציטומה)
- נוירובלסטומה
- לוקמיה לימפוציטית חריפה (ALL)
- לוקמיה מיאלואידית חריפה (AML)
לימפומות ומיאלומה נפוצה הן השימושים העיקריים להשתלת תאי גזע אוטולוגיים.
יישום השתלת תאי גזע אלוגניים
- לוקמיה לימפוציטית חריפה (ALL)
- לוקמיה מיאלואידית חריפה (AML)
- לוקמיה לימפוציטית כרונית (CLL)
- לוקמיה מיאלואידית כרונית (CML)
- Osteomyelofibrosis (OMF)
- לימפומה שאינה הודג'קין
- הפרעות מולדות חמורות במערכת החיסון (ליקויים חיסוניים כגון חסר משולב חמור, SCID)
- הפרעות דם מולדות או נרכשות כגון אנמיה אפלסטית, תלסמיה והמוגלובינוריה לילית פרוקסימית (PNH)
מה עושים עם השתלת תאי גזע?
השתלת תאי גזע מתרחשת במהלך אשפוז מאושפז, בדרך כלל במרכז אונקולוגי מיוחד. ראשית, תאי הגזע מוסרים, או מתורם מתאים (השתלה אלוגנית) או מהנמען עצמו (השתלה אוטולוגית). לאחר מכן מאוחסנים תאי הגזע קפואים עד להשתלתם.
מיצוי תאי הגזע
ניתן להשיג תאי גזע המטופויאטיים משלושה מקורות:
>> מח עצם
תאי הגזע נלקחים ישירות ממח העצם (ומכאן המונח המקורי "תרומת מח עצם" או "השתלת מח עצם"). עצם האגן נבחרת בדרך כלל לינוק כמה דם מח עצם דרך מחט חלולה (פנצ'ר). בהשוואה לדם היקפי (המסתובב בעורקים ובוורידים), יש לו שיעור גבוה יותר של תאי הדם הלבנים (לויקוציטים) ותאי המבשר שלהם - כולל תאי הגזע הרצויים. ניתן להפריד ולהכניס את תאי הדם האדומים הכלולים גם לגוף התורם - דבר זה שומר על אובדן הדם למינימום.
חסרונות: ניקוב מח העצם כואב, ולכן הוא מבוצע בהרדמה כללית. לעתים קרובות יש צורך בניקורים מרובים בכדי להשיג מספיק תאי גזע להשתלה.
>> דם
תאי גזע מתקבלים כאן מדם היקפי - כלומר מדם שאינו נמצא במח העצם. מכיוון שהוא מכיל פחות תאי גזע מאשר דם מוח עצם, החולה מוזרק לגורם גדילה מתחת לעור במשך מספר ימים. זה מעורר את תאי גזע הדם לנדוד יותר ויותר ממח העצם לדם. לאחר מכן מעין שטיפת דם (אפארזיס של תאי גזע) - תאי הגזע ההיקפיים מסוננים מתוך הדם הוורידי באמצעות מכשיר צנטריפוגות מיוחד.
צורה זו של איסוף תאי גזע היא פשוטה יחסית ואינה דורשת הרדמה. בנוסף, הנמען של תאי גזע היקפיים יתחיל לייצר דם מהר יותר לאחר ההשתלה מאשר עם תאי גזע המתקבלים באמצעים אחרים. מסיבות אלה, תאי גזע היקפיים מועדפים להשתלה.
חסרונות: מתן גורם הגדילה יכול להגדיל באופן משמעותי את מספר תאי הדם הלבנים, שיכולים להיות קשורים לכאבי עצמות. בנוסף, יש לבצע שתי נקודות גישה מספיק ורידיות בכדי להשיג את תאי הגזע ההיקפיים - חלק מהתורמים מגיבים לכך עם תופעות לוואי כגון בעיות במחזור הדם וכאבי ראש.
בנוסף, סביר יותר שהשתלת תאי גזע היקפיים תגרום לסוג של תגובת דחייה (מחלת שתל מול מארח, ראה להלן) אצל הנמען מאשר השתלה של תאי גזע ממקורות אחרים.
>> חבל הטבור
דם טבורי נחשב גם לדם היקפי, אך הוא מקור מיוחד מאוד לייצור תאי גזע. בניגוד לדם היקפי אחר, הוא מכיל ריכוז גבוה של תאי גזע המטופויטיים. כאשר ילד נולד, חומר תאי גזע זה נזרק בדרך כלל (וכך גם תאי הגזע בשליה). בהסכמת ההורים, ניתן לתרום את דם הטבור באופן אנונימי לבנק חבל הטבור הציבורי ולהקפיאו שם. לאחר מכן הוא זמין לחולים מתאימים להשתלת תאי גזע אלוגניים.
לא הגיוני לשמור על דם הטבור של הילד שלך במקרה שהילד יזדקק מאוחר יותר להשתלת תאי גזע. על פי מצב הידע הנוכחי, הוא אינו מתאים להשתלה אוטולוגית. בנוסף, הסבירות שילד יזדקק לתאי גזע משלו בשלב מסוים היא נמוכה מאוד.
תהליך השתלת תאי גזע
תהליך השתלת תאי גזע מחולק בערך לשלושה שלבים:
- שלב מיזוג
ראשית, מוח העצם עם תאי הגידול נהרס על ידי גורמים כימותרפיים או הקרנה מכל הגוף, והגוף כך "מותנה" לתאי הגזע החדשים. שלב זה נמשך בין יומיים ל -10 ימים. - שלב ההשתלה
תאי הגזע מושתלים בערך יומיים לאחר סיום שלב ההתניה. הדבר נעשה באמצעות גישה ורידית רגילה, בדומה לעירוי דם. ההשתלה בפועל אורכת רק שעתיים עד שעתיים. - שלב אפלסיה
מכיוון שלוקח כעשר ימים לתאי דם חדשים להיווצר מתאי הגזע המושתלים, מספר תאי הדם (אריתרוציטים, טרומבוציטים, לויקוציטים) יורד בהתחלה בחדות (= שלב אפלסיה). בעוד שניתן לספק אריתרוציטים ותרומבוציטים על ידי עירויי דם, יש להמתין ללוקוציטים עד שייווצרו שוב באופן עצמאי על ידי מח העצם. במהלך תקופה זו מערכת החיסון של המטופל נחלשת קשות - כל זיהום עלול לסכן חיים. היגיינה קפדנית (חיטוי ידיים, מסכת פנים), סביבה נטולת חיידקים ככל האפשר ובמידת הצורך אנטיביוטיקה מונעת חיונית אפוא להישרדות. אם היווצרות הדם מתרחשת כמתוכנן, ניתן לשחרר את החולה מבית החולים לאחר שלושה עד ארבעה שבועות.
מהם הסיכונים להשתלת תאי גזע?
סיבוכים אופייניים ולעתים חמורים עלולים להתרחש בכל שלבי השתלת תאי הגזע.
התניה של תופעות לוואי
כימותרפיה ו / או הקרנה של כל הגוף במהלך שלב ההתניה עלולות לגרום לתופעות לוואי משמעותיות. זה יכול להשפיע על הלב, הריאות, הכליות והכבד. גם נשירת שיער ודלקת של הריריות הריריות שכיחות.
זיהומים
שלב האפלסיה במהלך השתלת תאי גזע מסוכן במיוחד. מאחר ומח העצם עדיין אינו מסוגל לייצר תאי חיסון (לויקוציטים), החולה רגיש מאוד לזיהומים. אפילו זיהומים ודלקות לא מזיקים יחסית יכולים להיות קטלניים. גם אם חום שכיח במהלך ההשתלה, יש להתייחס אליו ברצינות כסימן אפשרי לזיהום.
זיהומים אפשריים גם לאחר השחרור מבית החולים. כאמצעי מניעה, מטופלים מקבלים לעתים קרובות תרופות נגד חיידקים (אנטיביוטיקה), וירוסים (וירוסטטיקה) ופטריות (אנטי -מיקוטיות).
דחיית השתלה
תגובה של מערכת החיסון של הנמען נגד תאי הגזע המושתלים יכולה להוביל לתגובת דחייה. צורה קלאסית זו של דחיית איברים ידועה גם כתגובת התורם מול הנמען (מחלת מארח מול השתל). בהתאם לתאימות HLA, זה קורה ב -2 עד 20 אחוזים מכלל השתלות תאי הגזע האלוגניים. אם תוצאות המעבדה מצביעות על דחיית השתלה, המטופל מקבל תרופות המדכאות מאוד את המערכת החיסונית (דיכוי חיסוני אינטנסיבי).
יש להבחין בין סיבוך מרכזי וחשוב לאחר השתלת תאי גזע אלוגניים (לא אוטולוגיים): מחלת שתל מול מארח (GvHD). תאי חיסון מיוחדים (לימפוציטים T) של התורם (השתל) מגיבים לרקמת הנמען (מארח). קיים סיכון גבוה ל- GvDH כאשר תאי גזע מוסרים מהדם ההיקפי. כדי לאשר את האבחנה, הרופא לוקח דגימת רקמה מהאיברים אם יש חשד ל- GvDH. נבדלת בין צורה חריפה לכרונית של GvHD:
- GvHD חריף (aGvHD): הוא מתרחש תוך 100 ימים לאחר השתלת תאי גזע אלוגניים ובעיקר מוביל לפריחה בעור (אקסנטמה) ולשלפוחיות, שלשולים ורמות בילירובין מוגברות כסימן לנזק לכבד. כ -30 עד 60 אחוזים מכלל השתלות תאי הגזע האלוגניים מביאים ל- aGVHD. הסיכון גבוה יותר עם תורמים שאינם קשורים בהשוואה לתורמים קשורים.
- GvHD כרוני (cGvHD): הוא מתפתח לא לפני 100 ימים לאחר ההשתלה ופוגע בעיקר בבלוטות הרוק (יובש בפה ועיניים = תסמונת סיקה) והעור (למשל אדמומיות, יובש, גירוד, התפרצות). איברים אחרים יכולים גם להיות מושפעים (עם תסמינים כגון שלשולים, הקאות, שיעול יבש, קוצר נשימה, צהבת). עם cGVHD, הסיכון לגידולים בעור עולה גם לטווח הארוך. הצורה הכרונית של GvHD מתרחשת בסביבות 50 אחוז מכל המקרים של השתלות תאי גזע אלוגניים.
GvHD כרונית יכולה להתפתח מ- GvHD חריפה - ישירות או לאחר שלב ביניים ללא סימפטומים. אבל זה יכול להתרחש לחלוטין ללא aGvHD.
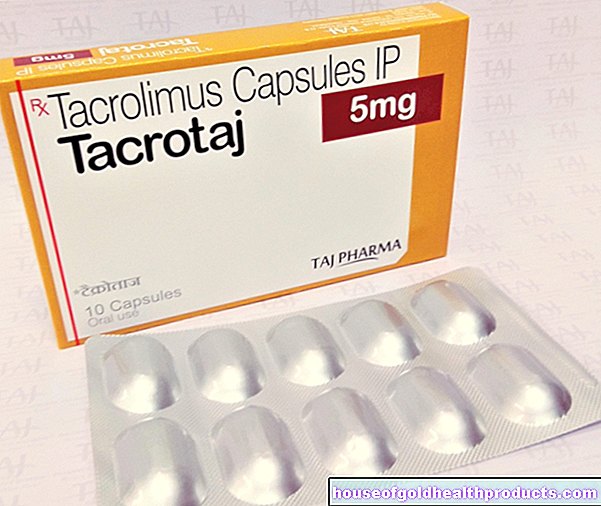
על מנת להימנע מ- GvHD, תאי הגזע מסוננים לאחר הסרתם על מנת להסיר את הלימפיטים T ככל שניתן (דלדול לויקוציטים). לצורך מניעה וטיפול בשתי צורות ה- GvHD, תרופות שונות משמשות לדיכוי המערכת החיסונית (כולל סטרואידים, ציקלוספורין A או טקרולימוס עם מתוטרקסט).
מה עלי לקחת בחשבון לאחר השתלת תאי גזע?
לאחר השתלת תאי גזע אלוגניים, יש להשתמש בדיכוי חיסוני בעזרת תרופות כדי למזער את תגובות הדחייה אצל הנמען ככל שניתן. בדרך כלל זה קורה בצורה של טיפול משולש עם שלוש תרופות (ciclosporin, prednisolone ו- mycophenolate mofentil). כמה זמן עליך לקחת את התרופה ייקבע על ידי הרופא המטפל.
חשוב שתשימו לב לתופעות לוואי אפשריות: הטיפול החיסוני גורם לעיתים קרובות לדלקת ריריות, בחילות, הקאות ושלשולים, למשל. תופעות לוואי אלו עלולות להוביל לכך שאתה אוכל פחות (למשל עם רירית הפה הדלקתית, בחילה) או שהגוף שלך לא יכול לספוג מספיק חומרים מזינים (עם הקאות ושלשולים). לכן צריך לטפל בהם. במקרים קיצוניים, תזונה מלאכותית עשויה להיות נחוצה כדי להבטיח אספקה מספקת של חומרים מזינים.
לאחר שתעזוב את בית החולים, יש כמה דברים שעליך לעשות כדי להגן על עצמך מפני זיהום או דחיית השתלה. עד שהמערכת החיסונית שלך התאוששה:
- יש להקפיד על היגיינה נאותה (לשטוף או לחטא ידיים, ללבוש מסכת פנים). לשם כך, פעל בהתאם להמלצות הרופא שלך.
- קח את התרופה שלך באופן קבוע.
- במידת האפשר, הימנע מאסיפות של אנשים (קולנוע, תיאטרון, תחבורה ציבורית) ומגע עם אנשים חולים באזור שלך.
- התרחק מאתרי בנייה והימנע מגינון, שכן נבגים מהאדמה או מהריסות יכולים להוביל לזיהומים מסוכנים בך. מאותה סיבה, הסר את עציץ עם אדמה והימנע ממגע עם חיות מחמד.
- אין לקבל חיסונים עם חיסונים חיים.
- אינך חייב להקפיד על תזונה מיוחדת, אך מזונות מסוימים אינם נוחים לך בגלל הסיכון המוגבר לחיידקים. הדבר נכון במיוחד למוצרי גלם כגון גבינת חלב נא, בשר חזיר נא, סלמי, סלטים עלים, ביצים גולמיות, מיונז, בשר נא ודגים גולמיים.
- הקפד לאכול דיאטה עתירת קלוריות (כלומר הרבה קלוריות), כי הגוף שלך זקוק לחומרים המזינים כדי להתחדש!
בנוסף, עליך להשתתף בפגישות המעקב הקבועות המוצעות: הרופא שלך יבדוק אותך וישאב ממך דם על מנת לבדוק את ערכי הדם וריכוז התרופות.
ברוב המקרים ניתן לחזור לעבודה שלושה עד שנים עשר חודשים לאחר השתלת תאי גזע.
none: עזרה ראשונה כּוֹהֶל מִתבַּגֵר















.jpg)



