בלוק AV
קלמנס גודל היא פרילאנסרית בצוות הרפואי של
עוד על המומחים של כל תוכן נבדק על ידי עיתונאים רפואיים.בלוק AV (בלוק אטריובנטריקולרי) הוא הפרעת קצב לב שבה האותים החשמליים מהאטריום מואטים או לא נשלחים יותר לחדר בכלל. קצב הלב יכול לרדת. לפעמים מתרחשת סחרחורת או אובדן הכרה. ניתן לטפל בהפרעת הקצב בעזרת קוצב לב. קרא הכל אודות סימפטומים, אבחון וטיפול בחסימת AV.
קודי ICD למחלה זו: קודי ICD הם קודים מוכרים בינלאומיים לאבחונים רפואיים. ניתן למצוא אותם, למשל, במכתבי רופא או בתעודות של כושר עבודה. R00I48I46I47I49I45I44
בלוק AV: תיאור
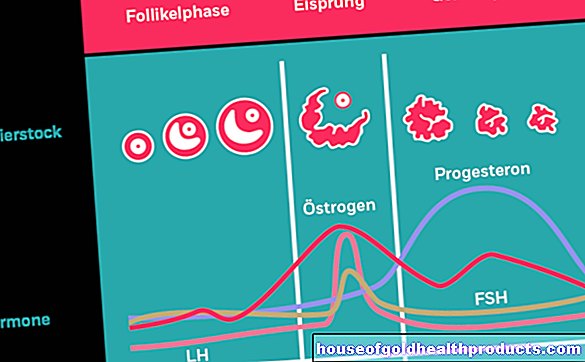
הלב פועם 60 עד 80 פעמים בדקה בשלב ללא מאמץ גופני. הדחפים החשמליים לדפיקות הלב נוצרים בצומת הסינוס שבפרוזדור הימני של הלב. הם מתנהלים מצומת הסינוס דרך הצומת AV לכניסת תאי השריר של החדרים השמאליים והימניים. אז תאי השריר מתכווצים.
לפעמים הדחפים החשמליים עוברים לאט מאוד מצומת ה- AV לחדרי הלב. מאחורי צומת AV ישנו בלוק כביכול. מחלות לב שכיחות ביותר בקרב אנשים מעל גיל 70. ישנם שלושה סוגים של בלוק AV:
במקרה של בלוק AV בדרגה ראשונה (בלוק AV 1), העברת האות החשמלי אינה נקטעת, אך מתעכבת בבירור. לרוב, לאנשים שנפגעים אין תסמינים. הבלוק הופך גלוי במקרה ב- EKG (אלקטרוקרדיוגרמה).
בלוק AV מדרגה שני (בלוק AV 2) מאופיין בכך שלא כל האותות החשמליים מהאטריום מגיעים לחדרים. יש הבדל בין בלוק AV Wenckebach לבין Block AV Mobitz. או שדחפים חשמליים מועברים לסירוגין או לא, או שההעברה נעשית איטית יותר ויותר עד שהיא נכשלת לחלוטין. בלוק AV בדרגה שנייה יכול להתרחש גם אצל צעירים עם לב בריא. עם זאת, לעיתים קרובות הוא מופעל על ידי דלקת בשריר הלב או התקף לב.
במקרה של בלוק AV בדרגה שלישית (בלוק AV 3), העברת האות מהאטריום לחדר נקטעת לחלוטין. עם זאת, שרירי הלב מסוגלים לייצר פעימות איטיות מאוד בעצמם. לאחר מכן הלב ממשיך לפעום בקצב של 20 עד 30 פעימות לדקה. כשני אחוזים מאלה מעל גיל 70 סובלים מבלוק AV 3. זה מסוכן מאוד.
בלוק AV: תסמינים
הסימפטומים בדרך כלל נובעים רק מחסימת AV של התואר השני. פעימות הלב עלולות להרגיש לא סדירות. רבים מהסובלים כבר אינם מרגישים גמישים כרגיל או שהם חשים סחרחורת לאורך זמן. לעתים רחוקות מאוד הם מאבדים את הכרתם.
עם חסימת AV מדרגה 3, הדופק יורד מתחת ל -40 פעימות לדקה. כתוצאה מכך, ניתן לספק לאיברים שונים רק דם ירוד. אם השידור החשמלי נחסם לחלוטין, לפעמים לוקח זמן עד שמתחיל ה"קצב החלופי "שנוצר על ידי השרירים. בשל צורה זו של דום לב, המוח כמעט ולא מספק דם. לפעמים מתרחשות סחרחורת או התעלפות. אם אתה עומד במקום במשך יותר מ -20 שניות, יתכן שיש לך התקפים או הפסקת נשימה. לכן, בלוק AV 3 הוא אירוע מסכן חיים.
בלוק AV: סיבות וגורמי סיכון
בלוק AV מתרחש בדרך כלל במחלות לב כגון אי ספיקת לב, דלקת בשריר הלב, הפרעות קצב לב אחרות ומחלות לב כליליות. מחלות ראומטיות, גידולים או פעולות שסתום לב ועקיפה יכולות גם לעורר חסימת AV. הפרעת הקצב נדירה יותר מולד.
בלוק AV: אבחון ובדיקה
הרופא שואל תחילה אילו תסמינים יש לאדם שנפגע והאם הוא סובל ממחלות אחרות. לאחר מכן מתבצעת בדיקה גופנית.
ברוב המקרים מספיקה מה שנקרא אלקטרוקרדיוגרמה (EKG) כדי לאבחן את הפרעת הקצב. עם EKG, הזרמים החשמליים של הלב נמדדים ונרשמים על ידי מקליט. לפעמים יש לכתוב EKG על פני תקופה ארוכה כדי לתעד את הפרעת הקצב. מכיוון שלפעמים חסימת AV מתרחשת רק בזמן מאמץ גופני, ניתן לבצע גם א.ק.ג. כאן המטופל מחזור על מעין "מאמן ביתי" בזמן שה- EKG מתועד.
בדיקת דם יכולה לגלות את הסיבה להפרעת הקצב. ייתכן שיהיה צורך לבחון את הלב עוד יותר כדי למצוא את הסיבה לחסימת ה- AV.
בלוק AV: טיפול
בלוק AV 1 בדרך כלל אינו דורש כל טיפול. אם המטופל נוטל תרופות מסוימות, ייתכן שיהיה צורך להפסיק אותן.
במקרה של בלוק AV 2, מתבצעות בדיקות א.ק.ג סדירות. אם לחולים יש סימפטומים או שכבר התעלפו, בדרך כלל יש להשתיל קוצב לב. קוצב הלב משתלט על תפקודי סינוס וצמת ה- AV כאשר פעימות הלב נעשות איטיות מדי. עם בלוק AV 3, קוצב לב יכול להציל חיים.
לאחר השתלת קוצב לב, יש לקחת בחשבון גורמים מסוימים. במהלך בדיקות אבטחה בשדה התעופה על הנפגעים לציין כי תפקודו של קוצב הלב יכול להפריע על ידי גלאי המתכות. מיד לאחר ההשתלה, אין להרים משקולות כבדות או לבצע תנועות זרוע מעל הראש.
בלוק AV: מהלך המחלה ואבחון
הפרוגנוזה שונה בהתאם למידת חסימת ה- AV. לאחר השתלת קוצב לב, בדרך כלל אין עוד סיכון לסיבוכים מכיוון שהוא מגן מפני קצב לב איטי. אם תרופות הפעילו את חסימת ה- AV, לרוב הן חולפות לאחר הפסקתן. ייתכן שחסימה אטריובנטריקולרית 1 או 2 תעבור לגוש אטריובנטריקולרי ברמה גבוהה יותר.
none: מחלות טיפול שיניים בריאות דיגיטלית