סקלרודרמה
אסטריד לייטנר למדה וטרינריה בווינה. לאחר עשר שנים בווטרינריה ולידת בתה, עברה - יותר במקרה - לעיתונאות רפואית. מהר מאוד התברר שהעניין שלה בנושאים רפואיים ואהבת הכתיבה שלה הם השילוב המושלם מבחינתה. אסטריד לייטנר גרה עם בת, כלב וחתול בווינה ובאוסטריה העליונה.
עוד על המומחים של כל תוכן נבדק על ידי עיתונאים רפואיים.סקלרודרמה היא מחלת רקמת חיבור ממקור לא ידוע. בדרך כלל יש עיבוי והתקשות של העור. סקלרודרמה מופיעה בשתי צורות: משפיעה רק על העור (סקלרודרמה מוגבלת) או פוגעת בכל הגוף (טרשת מערכתית). קרא כאן אילו תסמינים מתרחשים וכיצד המחלה מתקדמת!
קודי ICD למחלה זו: קודי ICD הם קודים מוכרים בינלאומיים לאבחונים רפואיים. ניתן למצוא אותם, למשל, במכתבי רופא או בתעודות של כושר עבודה. M34

סקירה קצרה
- מהי סקלרודרמה?: מחלת רקמת חיבור, שתי צורות: סקלרודרמה מוגבלת ומערכתית.
- תסמינים: עיבוי העור, תסמונת Raynaud, פנים רעולי פנים, כאבי מפרקים ושרירים
- מהלך ופרוגנוזה: תלוי אילו איברים מושפעים
- טיפול: חשוכת מרפא, תלוי באיבר המושפע
- סיבות וגורמי סיכון: מחלה אוטואימונית מסיבה לא ידועה, נטייה גנטית
- בדיקה ואבחון: בדיקת קפלי עור ומסמרים, בדיקות דם, אולטרסאונד, צילומי רנטגן, טומוגרפיה ממוחשבת, טומוגרפיה של תהודה מגנטית, אלקטרוקרדיוגרמה
- מניעה: אין אמצעי מניעה ידועים
מהי סקלרודרמה?
סקלרודרמה היא קבוצת מחלות בהן העור ורקמת החיבור מתעבים ומתקשים. אם התסמינים מוגבלים לעור, מדברים על טרשת נפוצה. אם גם איברים פנימיים כמו הריאות, המעיים, הלב או הכליות מושפעים, היא ידועה בשם טרשת מערכתית (גם: טרשת מערכתית מתקדמת).
צורות של סקלרודרמה
סקלרודרמה היא שילוב של המילים היווניות "סקלרו" (קשה) ו"דרמה "(עור). שם זה מתאר את הסימפטום העיקרי של המחלה: עור מעובה ומתקשה.
סקלרודרמה מופעלת על ידי מחלה של רקמת החיבור. מכיוון שרקמה זו נמצאת כמעט בכל מקום בגוף, סקלרודרמה בדרך כלל לא משפיעה רק על העור, אלא מתפשטת בכל הגוף. תלוי אילו איברים מושפעים, ישנם שני סוגים של סקלרודרמה.
טרשת מערכתית
בסקלרודרמה מערכתית (הידועה גם כטרשת מערכתית מתקדמת) המחלה אינה מוגבלת לעור, אלא משפיעה גם על איברים אחרים.
צורה מפוזרת: השינויים משפיעים על כל חלקי הגוף, כולל האיברים הפנימיים.
צורה מוגבלת: השינויים בעור נמצאים רק מהאצבעות עד המרפק או מהבהונות עד הברך. חלקים אחרים של הגוף כגון החזה, הבטן והגב נותרים חשופים, והראש כמעט ואינו מושפע. סקלרודרמה מערכתית עשויה להגיע עד לאיברים הפנימיים.
טרשת מערכתית מערכתית: זוהי צורה מיוחדת של טרשת, מכיוון שהשינויים נמצאים באיברים, אך לא על העור.
תסמונת חפיפה: רופאים מדברים על תסמונת חפיפה אם מופיעה מחלה נוספת (אוטואימונית) כגון זאבת אריתמטוס או דלקת מפרקים שגרונית בנוסף לאחת הצורות שהוזכרו.
טרשת נפוצה
הסקלרודרמה המוגבלת נקראת גם מורפאה. אופייני לצורה זו שהשינויים משפיעים רק על העור. איברים פנימיים אינם מעורבים.
בהתאם למידת ועומק שינויי העור (פלאקים), טרשת המחולקת מתחלקת לארבע צורות:
- טופס מוגבל
- צורה כללית
- צורה לינארית
- סקלרודרמה מוגבלת עמוקה (מורפאה עמוקה)
שכיחות סקלרודרמה
סקלרודרמה היא מחלה נדירה: פחות מ -50 איש לכל 100,000 איש מפתחים אותה מדי שנה.
כ -1,500 אנשים מאובחנים כ"טרשת מערכתית "מדי שנה, וכ -25,000 איש חיים בגרמניה. התסמינים הראשונים מופיעים לרוב בין הגילאים 50 עד 60, ובמקרים מסוימים רק לאחר גיל 65. נשים נוטות פי 4 מגברים לפתח סקלרודרמה.
"הטרשת המוגבלת" מתרחשת בתדירות גבוהה יותר: כ -27 לכל 100,000 תושבים מפתחים אותה מדי שנה. הסיכון של נשים להיפגע פי שלושה מגברים. הסימפטומים הראשונים מופיעים בדרך כלל בין הגילאים 20 עד 40. אם ילדים נפגעים, הסימפטומים הראשונים מופיעים בסביבות גיל שמונה.
כיצד אוכל לזהות סקלרודרמה?
תסמינים של סקלרודרמה מערכתית
עם טרשת מערכתית, סימפטומים בכל הגוף אפשריים. בדרך כלל מתעוררים התסמינים הבאים:
- תסמונת ריינו:
התסמין הראשון של סקלרודרמה מערכתית כמעט בכל החולים (90 אחוז מכל המקרים) הוא מה שנקרא תסמונת ריינו. קצות האצבעות (לעתים רחוקות יותר בהונות) הופכות לבנות, מרגישות קור וחוסר תחושה. תסמונת ריינו מתרחשת בעיקר כשהיא קרה, אך גם כאשר היא לחוצה: כלי הדם הקטנים בקצות האצבעות מתכווצים, מה שאומר שהאצבעות אינן מסופקות עוד מספיק דם. אם ההתכווצויות נפתרות שוב, הנפגעים מרגישים לעתים קרובות כאב חמור.
תסמונת ריינו היא לרוב התסמין הראשון של טרשת מערכתית. פנה לרופא במהירות האפשרית אם אתה נתקל בסימפטומים אלה!
- שינויים בעור:
ניתן למצוא התקשות וצלקות כמעט בכל החולים עם טרשת מערכתית, באופן עקרוני בכל אתר עור.
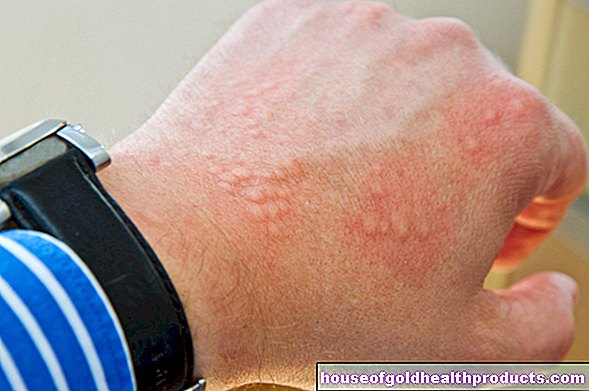
הידיים מושפעות לעתים קרובות במיוחד. יש נפיחות ואדמומיות באצבעות, שלפעמים הופכות בצבע כחלחל. העור מתעבה, במיוחד סביב מפרקי האצבעות, וכבר לא ניתן להזיז את האצבעות באותה קלות. העור הופך יותר ויותר מתוח, מגרד ובעל ברק שעווה. קשה להרים את קפלי העור. אלה שנפגעו מדווחים על תחושת לבישת כפפה הדוקה מדי.
שינויי העור משפיעים לעתים קרובות גם על הפנים: אם העור בפנים מתעבה בסקלרודרמה, הבעות הפנים מוגבלות מאוד (פנים רעולי פנים). צלקות בפנים משפיעות לעיתים קרובות גם על העפעפיים. בנוסף, יש היצרות הפה. בהדרגה הוא נפתח רק במידה מוגבלת, ויש גם קפלים אורכיים סביב הפה (מה שנקרא קפלי חוט ארנק). השפתיים נעשות דקות, הזרע הופך לקצר יותר עקב הצטלקות. בשלושה רבעים מכלל החולים, הפנים והמחשוף אדמומים באופן ניכר (telangiectasia).
- מעורבות המפרקים:
לפעמים יש הסתיידויות כואבות ליד מפרקים קטנים, שיכולים להיות מורגשים כקשרים קשים. זה נגרם על ידי הצטברות של מלחי סידן מתחת לעור.
- מעורבות השרירים:
אם השרירים מושפעים גם מסקלרודרמה, כאב מתרחש בדרך כלל בעת תנועה. הסובלים מדווחים כי שריריהם מתעייפים במהירות וכי הם מרגישים חסרי אונים.
- פגיעה באיברים הפנימיים:
ריאות: לאחר העור הריאות מושפעות לרוב. הצטברות רקמת חיבור עלולה להזיק לריאות. אלה שנפגעים מפתחים, למשל, פיברוזיס ריאתי או יתר לחץ דם ריאתי (לחץ דם עורקי ריאתי, PAH). סימפטומים של מחלות כאלה הם קוצר נשימה ושיעול.
לב: סקלרודרמה פוגעת בלב ב -15 % מכל המקרים. הדלקת השכיחה ביותר של שריר הלב או קרום הלב. אם לא מטפלים, זה יכול להוביל לאי ספיקת לב מסכנת חיים או הפרעות קצב לב.
סימנים אופייניים לכך שהלב מושפע גם הם כאבים בחזה, דפיקות לב חזקות, להתעלפות או רגליים נפוחות.
כליות: מאחר והכליות מווסתות את לחץ הדם, בין היתר, לחץ דם גבוה הוא תופעת לוואי שכיחה של הסקלרודרמה. במקרים חמורים - ונדירים מאוד - מתרחשת אי ספיקת כליות.
מערכת העיכול: תסמינים המתרחשים במערכת העיכול בסקלרודרמה כוללים גזים או עצירות. יובש בפה וצרבת הן תלונות אפשריות אחרות.
- עוד סימפטומים
סקלרודרמה מערכתית יכולה להשפיע על כל הגוף. התסמינים מגוונים ולא ספציפיים: הם נעים בין עייפות לבעיות שינה וצרידות.
תסמינים של סקלרודרמה מוגבלת
בסקלרודרמה מוגבלת (מסומנת) רק העור מושפע. איברים פנימיים אינם מושפעים. בניגוד לטרשת מערכתית, גם תסמונת ריינו אינה מתרחשת.
- טופס מוגבל:
שינויי העור גדולים משני סנטימטרים וממוקמים במקום אחד או שניים בגוף, בדרך כלל על תא המטען (חזה, קיבה, גב).
- טופס כללי:
הנגעים מופיעים לפחות בשלושה מקומות, לעתים קרובות על תא המטען והירך, ולעתים קרובות הם סימטריים.
- צורה לינארית:
שינויי העור הם בצורת רצועה ופועלים בכיוון האורך של הגוף. הצורה הידועה ביותר נקראת "En coup de saber": כאן העור מתעבה מהגבות לקו השיער. השיער נושר באזורים הפגועים ונוצרות צלקות. לעתים קרובות גם המוח למטה מושפע.
- סקלרודרמה מוגבלת עמוקה (מורפאה עמוקה):
בצורה מאוד נדירה זו, ההתפרצויות נמצאות ברקמת השומן ובשרירים. הוא מתרחש באופן סימטרי על הידיים והרגליים ולעתים קרובות מתחיל בילדות. סימפטום אופייני הוא כאבי שרירים.
כמה זמן אפשר לחיות עם סקלרודרמה? האם סקלרודרמה היא קטלנית?
סקלרודרמה משפיעה על כולם באופן שונה. המחלה בדרך כלל מתפתחת לאט לאורך שנים רבות, לפעמים היא מתחילה במהירות ובאלימות. זה קבוע אצל מטופל אחד ובפרצים אצל אחר. במקרה זה, לאחר שנים של שלבים נטולי סימפטומים, תמיד יש התלקחות חריפה שבה התסמינים מחמירים. קשה לנבא כיצד תתפתח הסקלרודרמה בנפרד.
סקלרודרמה מוגבלת
אין תרופה לסקלרודרמה, אך ניתן לטפל בסימפטומים היטב. בסקלרודרמה מוגבלת, הגדילה מוגבלת לעור. לפיכך, לנפגעים יש תוחלת חיים זהה לאלה שאין להם המחלה. במקרים מסוימים המחלה מחלימה מעצמה.
טרשת מערכתית
בטרשת מערכתית הפרוגנוזה תלויה באילו איברים מושפעים ובאיזו מידה חמורה. המחלה כמעט ואינה מסכנת חיים. הצלחות הטיפול עשו צעדים גדולים בשנים האחרונות, כך שלרוב ניתן להאט את מהלך המחלה. בדרך זו, לעתים קרובות ניתן להימנע לחלוטין מהתלקחויות קשות.
על פי הסטטיסטיקה, מה שנקרא 10 שנות הישרדות לסקלרודרמה מערכתית עומד כיום על 70 עד 80 אחוזים. המשמעות היא ש -70 עד 80 אחוז מהחולים עדיין חיים עשר שנים לאחר האבחון.
אם הריאות מושפעות מסקלרודרמה, הפרוגנוזה בדרך כלל גרועה יותר. גורמי המוות השכיחים ביותר בסקלרודרמה הם יתר לחץ דם ריאתי ופיברוזיס ריאתי.
ריאותיהם של חולי סקלרודרמה נבדקים היטב אחת לשנה, כך שניתן לנקוט באמצעי נגד מוקדם ככל האפשר. בנוסף, הרופא בודק באופן קבוע את הדם והלב.
מה אתה יכול לעשות נגד סקלרודרמה?
על פי מצב הידע הנוכחי, סקלרודרמה אינה ניתנת לריפוי. תלוי באיזה איבר מושפע הרופא משתמש בטיפולים שונים. זה מאט את התקדמות המחלה ומקל על הסימפטומים.
טיפול בסקלרודרמה מערכתית
עדיין לא ניתן לרפא סקלרודרמה מערכתית. עם זאת, היא יכולה להקל על תסמיני המחלה ולעכב את התקדמותה. לכן הרופאים מדברים גם על טיפול סימפטומטי (בניגוד לטיפול סיבתי).
הטיפול תלוי בעיקר באילו איברים מושפעים מהסקלרודרמה ובאילו תסמינים יש להקל.
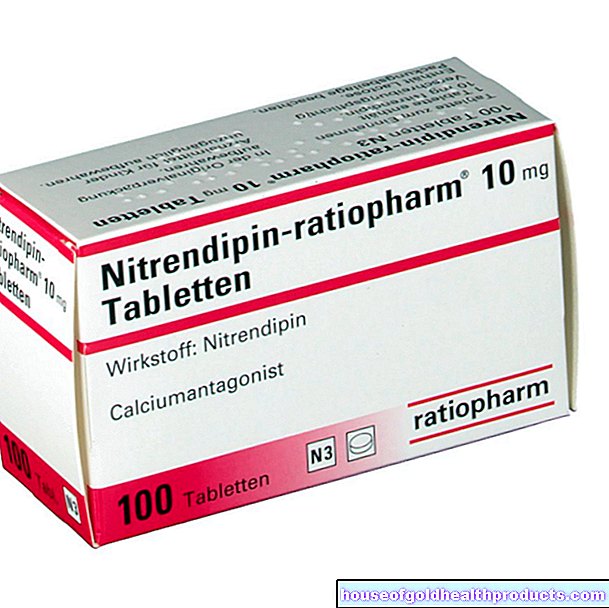
אם קיימת תסמונת ריינו, יש להגן על הידיים והרגליים מפני הקור. בנוסף, הרופא ירשום תרופות להרחבת כלי דם או לדילול דם במידת הצורך. מה שנקרא חוסמי תעלות סידן כגון ניפדיפין לתסמינים קלים ואילופרוסט לסימפטומים חמורים משפרים את זרימת הדם. הם מרחיבים את כלי הדם ומפחיתים את חומרת התדירות של עוויתות כלי הדם בתסמונת ריינו.
אם הריאות מושפעות בסקלרודרמה, הסוכן הציטוסטטי cyclophosphamide משמש לעתים קרובות. אם הכליות מעורבות, משתמשים במעכבי ACE.
טיפול באור (PUVA) כמו גם ניקוז לימפה, פיזיותרפיה ופיזיותרפיה מסייעים במניעת נוקשות האצבעות בסקלרודרמה.
מה אתה יכול לעשות בעצמך?
- שמור על העור שלך באופן קבוע כדי למנוע צלקות. שאל את הרופא שלך אילו מוצרי טיפול מתאימים.
- הימנע מניקוטין ואלכוהול.
- עשה מספיק פעילות גופנית. פעילות גופנית סדירה שומרת על כושר גופני ותורמת לרווחתך.
- לאכול תזונה בריאה: דיאטה מסייעת גם בהקלה על תסמיני הסקלרודרמה. לאכול מעט בשר אדום, במקום לאכול הרבה פירות וירקות כמו גם חומצות שומן אומגה 3 בלתי רוויות (כמו למשל בדגים). כך תעזור לגוף שלך למזער דלקות.
טיפול בסקלרודרמה מוגבלת
למשחות המכילות קורטיזון יש השפעות אנטי דלקתיות והן מועילות במיוחד בשלב הפעיל של הסקלרודרמה. הם נקבעים על ידי הרופא ובדרך כלל מוחלים פעם ביום. בצורות חמורות הרופא רושם טבליות קורטיזון.
טיפול באור (פוטותרפיה) עם אור UVA הוא הטיפול היעיל ביותר לטרשת מוגבלת. זה אמור לסייע נגד הדלקת, ההתקשות והעיבוי של העור. יחד עם מרכיב פעיל מקבוצת psoralens, שהופך את העור לרגיש יותר לאור, קוראים לטיפול זה PUVA. ניתן להשתמש ב- PUVA כקרם (PUVA קרם), אמבט (PUVA אמבטיה) או טבליה (PUVA מערכתית). האזורים הקשיחים של העור בדרך כלל הופכים רכים יותר באופן משמעותי.
פיזיותרפיה היא גם חלק חשוב בטיפול. הוא מונע מפרקים נוקשים ושומר על חוזק השרירים. ניקוז לימפתי או עיסויים של רקמות חיבור יכולים גם להיות מועילים.
סיבות וגורמי סיכון
גורם ל
סקלרודרמה היא מחלה אוטואימונית ממקור לא ידוע. במקרה של מחלה אוטואימונית, המערכת החיסונית פועלת בצורה לא נכונה: היא מזהה באופן שגוי את הרקמה שלה כזרה ותוקפת אותה. חומרי ההגנה (נוגדנים) הנוצרים בתהליך נכנסים לכל הגוף עם הדם וגורמים לדלקת באיברים שונים. יותר מדי תאי חיבור מיוצרים בתגובה לסקלרודרמה. אלה מופקדים בעור ובאיברים וגורמים להתקשות הרקמה. בנוסף, השכבה הפנימית של כלי הדם ניזוקה.
לא ידוע מדוע המערכת החיסונית אינה פועלת כראוי. רופאים מניחים כי מספר גורמים משחקים תפקיד.
גורמים אפשריים למחלה האוטואימונית הם:
- נטייה גנטית
- הורמונים (נשים חולות לעתים קרובות יותר מגברים)
- גורמים סביבתיים כגון זיהומים בנגיפים ובחיידקים (בורליה) או עישון
- תרופות כמו בלומיצין, פנטאזוצין
- כימיקלים כגון ממיסים אורגניים, בנזין, פורמלדהיד
גורמי סיכון
גורם הסיכון החשוב ביותר להתפתחות הסקלרודרמה הוא נטייה גנטית תואמת: בדרך כלל ישנם מספר מקרים של טרשת עורקים במשפחות מושפעות. עם זאת, נטייה גנטית לסקלרודרמה לא אומרת שהנפגעים אכן מקבלים את זה. לכן לא מומלץ שקרובי משפחה של מישהו ייבדקו לגבי נוגדנים לפני הופעת התסמינים.
בדיקות ואבחון
הבולטים הראשונים הם השינויים בעור, אשר בסקלרודרמה מערכתית קשורים לעיתים קרובות לתסמונת ריינו. נקודת המגע הראשונה של חשד לטרשת היא הרופא הפנימי או רופא העור. תחילה הוא מברר לגבי הסימפטומים, ואחריו בדיקה גופנית מפורטת.
אין בדיקות שהרופא יכול להשתמש בהן לאבחון ברור של סקלרודרמה. לכן מדובר באבחון הדרה כביכול. המשמעות היא שהרופא יבצע הרבה בדיקות כדי לשלול מחלות אחרות.
בדיקת העור
הרופא שם לב לשינויי עור אופייניים המעידים על סקלרודרמה. תלוי היכן הם מתרחשים, הוא יכול לצמצם עוד יותר את האבחנה. תסמונת ריינו, למשל, אינה מופיעה בסקלרודרמה מוגבלת. אם הוא קיים, הוא מדבר יותר על טרשת עורקים מערכתית.
בחינת כלי הכרסם הקטנים
כלי דם מורחבים בקפל הציפורניים - הפער הקטן בין דופן הציפורן למיטת הציפורן - מהווים אינדיקציה נוספת לסקלרודרמה. הרופא משתמש במיקרוסקופ או במצלמה קטנה (דרמטוסקופ) כדי לבדוק את מצב כלי הדם הקטנים על הציפורניים.
בדיקת דם
אם יש חשד לטרשת מערכתית, הרופא יבדוק את הדם. כמעט לכל חולי הסקלרודרמה יש נוגדנים מסוימים, מה שנקרא נוגדנים אנטי-גרעיניים (ANA), בדם. בדיקת הדם נותנת גם רמזים ראשונים לשאלה האם האיברים מושפעים.
roentgen
בעזרת בדיקת רנטגן הרופא יכול, למשל, לקבוע שינויים בעצמות בקצות האצבעות או הסתיידויות ברקמה. ניתן גם להעריך את הריאות והלב באמצעות צילום חזה.
טומוגרפיה ממוחשבת (CT)
אם הרופא חושד כי איברים פנימיים כגון הריאות, הכליות או הלב מושפעים, הוא מזמין בדיקה טומוגרפית ממוחשבת.
הדמיית תהודה מגנטית (MRI)
ניתן לראות שינויים מסוימים טוב יותר באמצעות הדמיה של תהודה מגנטית (MRI). לדוגמה, אם הרופא מזהה "en coup de saber", הוא משתמש ב- MRI של הראש כדי לבדוק האם המוח מושפע גם מסקלרודרמה.
חקירות נוספות
על מנת לקבוע אם ועד כמה נפגעו איברים פנימיים כתוצאה מטרשת עורקים, ייתכן שיהיה צורך בבדיקות נוספות, למשל אולטרסאונד, אלקטרוקרדיוגרמה (EKG), אקו לב, בדיקת תפקודי ריאה או ושט, קיבה וקולונוסקופיה.
מְנִיעָה
מכיוון שהטריגר המדויק לסקלרודרמה אינו ידוע, אין אמצעים קונקרטיים למניעת המחלה. בסימנים הראשונים לסקלרודרמה, חשוב יותר לפנות לרופא בשלב מוקדם. בדרך זו ניתן להשפיע לטובה על מהלך המחלה האוטואימונית.
none: בריאות דיגיטלית מחלות שותפות מינית








.jpg)