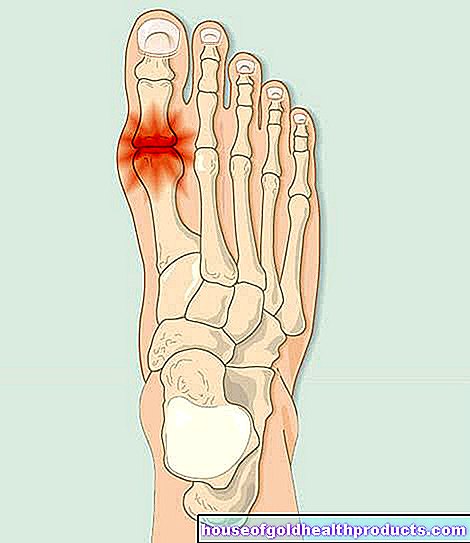
קָטָרַקט
ומרטינה פייכטר, עורכת רפואית וביולוגית וקרולה פלצ'נר, עיתונאית מדעיתסופי מאציק היא כותבת עצמאית בצוות הרפואי של
עוד על המומחים שלמרטינה פייכטר למדה ביולוגיה בבית מרקחת בחירה באינסברוק וגם שקעה בעולם צמחי המרפא. משם לא היה רחוק לנושאים רפואיים אחרים שעדיין כובשים אותה עד היום. היא למדה כעיתונאית באקדמיה של אקסל ספרינגר בהמבורג ועובדת ב- מאז 2007 - תחילה כעורך ומאז 2012 כסופרת עצמאית.
עוד על המומחים של
קרולה פלצ'נר היא כותבת עצמאית במחלקה הרפואית של ויועצת הכשרה ותזונה מוסמכת. היא עבדה במגזינים מומחים ופורטלים מקוונים לפני שהפכה לעיתונאית עצמאית בשנת 2015. לפני תחילת ההתמחות למדה תרגום ופרשנות בקמפן ובמינכן.
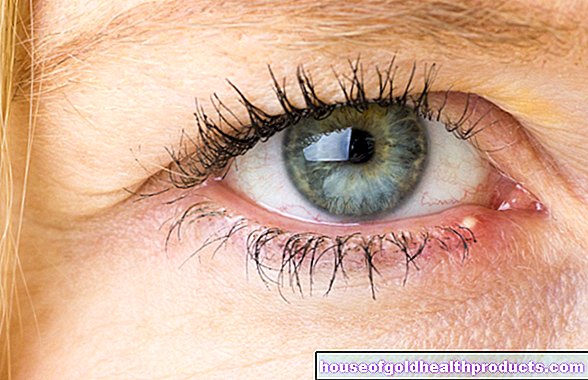
עוד על המומחים של כל תוכן נבדק על ידי עיתונאים רפואיים.קטרקט הינה מחלת עיניים בה העדשה הבהירה אחרת הופכת עכורה יותר ויותר. כתוצאה מכך, הראייה יורדת בהתמדה. לעתים קרובות קטרקט קשור לגיל. עם זאת, זה יכול להיות גם תוצאה של מחלות מטבוליות או מומים בעין ופציעות, למשל. ניתן לטפל בקטרקט היטב באמצעות ניתוח. אם לא מטפלים, זה יכול להוביל לעיוורון. קרא עוד אודות התסמינים, הסיבות והטיפול בקטרקט כאן!
קודי ICD למחלה זו: קודי ICD הם קודים מוכרים בינלאומיים לאבחונים רפואיים. ניתן למצוא אותם, למשל, במכתבי רופא או בתעודות של כושר עבודה. H28H25Q12H26
סקירה קצרה
- תסמינים: הידרדרות ראייה גוברת, רגישות לבוהק, ראייה "כמו דרך רעלה / ערפל"
- סיבות: בעיקר תהליכי הזדקנות של העין, לפעמים מחלות אחרות (למשל סוכרת, דלקת בעיניים), פגיעות בעיניים, מומים מולדים בעין, חשיפה לקרינה, עישון כבד, תרופות
- אבחון: בין היתר דיון עם המטופל, בדיקות עיניים שונות (למשל באמצעות מנורת חריץ), אולי בדיקה נוספת אם יש חשד למחלה בסיסית (כגון סוכרת)
- טיפול: ניתוח
- תחזית: בדרך כלל סיכויי הצלחה טובים עם ניתוח
קטרקט: תסמינים
אם הנוף נהיה עכור ונראה שהעולם נעלם מאחורי רעלה, זה יכול להיות סימן למחלת העיניים. "אפור" מכיוון שהעדשה הופכת לאפורה במחלות מתקדמות ובכך הופכת עכורה. סיומת השם "כוכב" נגזרת מהמבט שיש לסובלים כאשר הם (כמעט) מסונוורים ממחלת העיניים.
המונח הרפואי לקטרקט - קטרקט - מקורו ביוונית ופירושו "מפל". פעם נניח כי נוזל קריש בעין גרם לעדשה להיות עכורה.
-
קטרקט: "פעם בשנה לבדיקת עיניים"
שלוש שאלות עבור
ד"ר. med. האבל. וולפגנג הרמן,
מומחה ברפואת עיניים -
1
האם כולם מקבלים קטרקט (הקשור לגיל)?
ד"ר. med. האבל. וולפגנג הרמן
הגדלת השטרת העדשה היא חלק מהזדקנות. אנו רופאי העיניים מדברים רק על "קטרקט" כאשר העדשה המעוננת מפחיתה את חדות הראייה ואיכות הראייה מתדרדרת. מצבים כגון סוכרת, תזונה לא בריאה או עישון עלולים לגרום לעדשה להתעכב מהר יותר. אור UV גם מעדיף קטרקט - משקפי שמש יכולים להגן כאן.
-
2
האם אוכל לבדוק את עצמי האם יש לי קטרקט?
ד"ר. med. האבל. וולפגנג הרמן
הנפגעים מבחינים לעתים כי יש להם פחות ראייה או שהם מסונוורים קשים בעת נהיגה בלילה. גם הצבעים נתפסים בצורה שונה. כל אלה הן בעיות ראייה שיכולות להיגרם גם ממחלות עיניים אחרות. לכן עליך לפנות לרופא עיניים. רק הוא יכול לזהות חד משמעית קטרקט. עצה שלי: אנשים מבוגרים צריכים לבדוק את עיניהם פעם בשנה.
-
3
כמה מהר אתה צריך לפעול?
ד"ר. med. האבל. וולפגנג הרמן
באופן כללי, קטרקט מנותח אם יש לך בעיות בחיי היומיום או אם אתה רואה רע מדי מכדי להיות מסוגל לנהוג. אך אל דאגה: עם למעלה מ -700,000 פרוצדורות בשנה, טיפול בקטרקט הוא אחד הפעולות השכיחות ביותר. ומכיוון שהשיטות ממשיכות להשתפר - ניתן גם לתקן אמטרופיה - ניתן לנתח את רובן במוקדם ולא במאוחר.
-
ד"ר. med. האבל. וולפגנג הרמן,
מומחה ברפואת עינייםהרמן עומד בראש מרפאת העיניים בבית החולים של אחי הרחמים ברגנסבורג. ההתמקדות העיקרית שלו היא ניתוחי שבירה לאמטרופיה וטיפול במחלות רשתית.
קטרקט: תסמינים במהלך המחלה
קטרקט גורם לתסמינים שונים בהתאם לשלב. בתחילת המחלה החזון מתדרדר והנפגעים הופכים רגישים יותר ויותר לבוהק. באמצע שדה הראייה מתעורר מעין ערפל שדרכו אובייקטים נתפסים כמטושטשים או כאילו הם מאחורי רעלה.
ערפל זה הופך צפוף יותר ויותר עם הזמן ומתפשט על כל שדה הראייה במהלך המחלה. צבעים, ניגודים וקווי מתאר נמוגים בהדרגה ונראה שהם מתמזגים זה עם זה. התפיסה המרחבית ובכך גם יכולת ההתמצאות מתדרדרת.
כך משתנה התמונה עם קטרקט
כשלים בודדים ומלאים של שדה הראייה, כפי שהם מתרחשים בקטרקט (גלאוקומה), אינם מתרחשים בקטרקט.
בהמשך המחלה מופיעים סימפטומים של קטרקט, שהנפגעים יכולים להדגיש בחיי היומיום. זה כולל:
- רגישות משמעותית לבוהק (למשל באור שמש בהיר או באור הבזק)
- תפיסה חזותית לא ברורה
- הסתגלות גרועה יותר לאור כהה
- מאמץ בזמן קריאה או צפייה בטלוויזיה
- ראייה מרחבית מוגבלת
- אי וודאות בתנועת הכבישים
תסמינים אלה יכולים להשתנות בחומרתם של כל מטופל. הם לא בהכרח חייבים להתרחש (הכל).
קטרקט בשלב מאוחר הופך את חיי היומיום הרגילים כמעט לבלתי אפשריים: הביצועים החזותיים יכולים להידרדר בצורה כה דרמטית תוך פרק זמן קצר עד שהם מסתכמים בעיוורון.
קטרקט: תסמינים שלעתים קרובות אינם מזוהים או מתפרשים בצורה לא נכונה
אם קטרקט משפיע על שתי העיניים, לעיתים קרובות קשה לנפגעים להעריך עד כמה רחוק ההידרדרות בראייה. זה הופך להיות מסוכן בתנועת כבישים, למשל.
בעיה נוספת היא שאנשים רבים הסובלים מקטרקט מתעלמים בתחילה, מסתירים או מייחסים את התסמינים לגורמים אחרים כגון עייפות. במיוחד בקטרקט, המתעוררים כתוצאה מתהליך ההזדקנות הטבעי, התסמינים מוצדקים לרוב עם הידרדרות העיניים הקשורה לגיל - ולא עם מחלת עיניים ניכרת כמו קטרקט.
קטרקט: בני משפחה צריכים להיזהר מסימנים
דווקא מכיוון שהנפגעים לרוב מעריכים או מכחישים את ההידרדרות בראייה באופן שגוי, חשוב שהקרובים יידעו את תסמיני הקטרקט ויפרשו אותם נכון. בשלבים המוקדמים של המחלה, אנשים הופכים פחות בטוחים בפעילויות רגילות, כמו נהיגה ברכב או קריאה. ניתן לראות זאת, למשל, מהעובדה שהמטופלים מראים לעתים קרובות הבעה מתוחה על פניהם במהלך פעילויות אלו.
בשלבים מאוחרים יותר, ההידרדרות בראייה יכולה להיות כה חמורה עד שהנפגעים לרוב משתבשים אם מציעים להם משהו או אם הם רוצים לקחת משהו לידיים. בנוסף, לוקח להם הרבה זמן להתמצא בסביבה שהם לא מכירים. לכן, הם לרוב נמנעים ממקומות לא ידועים.
ההתמצאות קשה יותר גם בסביבת הבית שלך. רוב האנשים הסובלים מקטרקט נוטים להקפיד על מנת לשמור על הכל על מנת שיוכלו למצוא הכל ללא ראייה מלאה.
קטרקט מולד: תסמינים
ילדים יכולים גם לקבל קטרקט. לאחר מכן הרופאים מדברים על קטרקט של ילד או מולד. אטימות העדשה יכולה להתקיים כבר בלידה או להתפתח במהלך שנות החיים הראשונות. הסימן הראשון לכך הוא לעתים קרובות שהילדים מתחילים לפזול (פזילה).
הורים לא צריכים להתעלם מכך, אלא להתייחס לזה ברצינות. אם לא מטפלים בו, אובדן חדות הראייה עלול לפגוע בהתפתחות מערכת הראייה, המגיבה ברגישות במיוחד להפרעות בחודשי החיים הראשונים: אם קטרקט אינו מזוהה ומטופל בתינוק, הוא יכול להוביל למה שנקרא ראייה חלשה (אמבליופיה).
לא ניתן לתקן עוד את חולשת הראייה הזו על ידי הגעה לכל גיל ההתבגרות לכל המאוחר. לכן עליך לפנות לרופא מיד אם הילד מראה סימנים של קטרקט!
קטרקט: סיבות וגורמי סיכון
ברוב המכריע של המקרים, קטרקט קשור לגיל. אך יכולות להיות לה גם סיבות אחרות כגון מחלות מטבוליות, מחלות עיניים אחרות או פגיעות בעיניים. עוד על זה למטה:
תהליך הזדקנות טבעי
עדשת העין לרוב ברורה וגמישה כך ששרירי העין הקטנים יכולים לעוות אותה לפי הצורך. עיוות זה והנוזל המקיף את העדשה מאפשרים לנו לראות אובייקטים קרובים ורחוקים בפוקוס שווה. התאמה זו של כוח השבירה של העין לאובייקטים במרחקים שונים נקראת התאמה.
כך בנויה העין
עם העלייה בגיל, הגמישות של עדשת העין יורדת באופן טבעי, מה שעלול להוביל לאטימות העדשה. לכן כ -90 אחוזים מכלל מקרי הקטרקט הם קטרקט הקשור לגיל. כוכב הגיל האפור הזה מתרחש בסביבות גיל 60. על פי הסטטיסטיקה, כמעט מחצית מבני 52 עד 64 סובלים מקטרקט מבלי לדעת זאת. מכיוון שבתחילת המחלה לרוב אין אפשרות ליקוי בראייה. מגיל 65 כמעט לכולם יש ערפול בעדשת העין.
סוכרת (סוכרת)
בסוכרת, תכולת הסוכר במי העין (והדם) עולה. עודף סוכר (גלוקוז) מצטבר בעדשה, מה שגורם לה להתנפח. כתוצאה מכך, סידור סיבי העדשה משתנה והעדשה נעשית עכורה. הרופאים מדברים כאן על קטרקט סוכרת.
בנשים בהריון הסובלות מסוכרת, הילד שטרם נולד יכול לפתח קטרקט.
מחלות מטבוליות אחרות
בנוסף לסוכרת, הפרעות מטבוליות אחרות יכולות גם לקדם קטרקט. אלה כוללים, למשל:
- מחסור בסידן (היפוקלצמיה)
- בלוטת יותרת התריס (יתר פאראתירואידיזם)
- עודף פריטין בדם (פריטין הוא חלבון לאחסון ברזל)
- גלקטוזמיה (הפרעה מולדת בשימוש בגלקטוז הסוכר בחלב אם)
מחלות עיניים
קטרקט יכול לנבוע גם ממחלות עיניים אחרות ונקראות cataracta complicata. גורמים אפשריים הם, למשל, דלקת עיניים (כגון דלקת בעור האמצעי של העין = uveitis) או קוצר ראייה חמור.
פגיעות בעיניים
חבורה של גלגל העין מאגרוף או מכדור טניס עלולה לגרום גם לקטרקט, כגון פצע דקירה או גוף זר חודר עמוק בעין. מקרים כאלה הקשורים לפציעה של קטרקט מסוכמים תחת המונח הטכני cataracta traumatica.
מומים מולדים של העין
אם קטרקט מולד (cataracta congenita), יכולות להיות שתי סיבות:
- פגם גנטי: כ -25 אחוזים מכלל מחלות הקטרקט המולדות מבוססות על פגם גנטי המוביל למום בעין ובכך לאטימות העדשה.
- מחלות זיהומיות במהלך ההיריון: זיהומים מסוימים אצל נשים בהריון (אדמת, טוקסופלזמה, הרפס) יכולים להוביל לילד עם קטרקט.
סיבות אחרות
ליקויי מטבוליזם בעדשות, תת תזונה, עישון כבד, קרינה רדיואקטיבית ואור אולטרה סגול (אור UV) יכולים גם הם לעורר קטרקט. סמים או הרעלות הם לעתים רחוקות הגורם לעיכוב העדשה.
קטרקט: בדיקות ואבחון
יש צורך בבדיקה מפורטת של רופא העיניים לאבחון קטרקט.
אנמנזית
זה מתחיל בשיחה מפורטת בין רופא למטופל לאסוף את ההיסטוריה הרפואית (אנמנזה): בין היתר הרופא שואל על הסימפטומים המדויקים וכל המחלות הקיימות (סוכרת, מחלות עיניים וכו ').
בדיקות עיניים
לאחר מכן נערכות בדיקות עיניים שונות. לשם כך, לפעמים האישון מורחב לראשונה בעזרת טיפות עיניים מיוחדות. הבדיקות הבאות עוזרות לאבחן קטרקט:
- בדיקת ברוקנר: בבדיקה זו הרופא מצלם את העין. מכיוון שהרשתית מחזירה חלק מהאור, ניתן לראות באטימות העדשות כתמים כהים.
- בדיקת מנורת חריץ: מנורת החריץ הינה מיקרוסקופ בעל מקור אור הניתן לסיבוב לשני הצדדים. קרן האור המצורפת, בצורת חריץ, חודרת לאזור העין השקוף. בדרך זו הרופא יכול לבחון גם את הרשתית בחלק האחורי של העין ולראות איזה סוג של קטרקט קיים ומה יכולה להיות הסיבה לכך.
- בדיקות קרנית: הרופא יכול למדוד את עובי הקרנית (פאכימטריה) ולמפות את המשטח העליון והגב שלה בשיטות בעזרת מחשב (Pentacam). האחרון מראה האם הקרנית מעוקלת באופן שווה והאם שכבת התא המספקת את הקרנית ומבטיחה שקיפותה תקינה (קביעת צפיפות התא האנדותל).
- בדיקת עיניים כללית: רופא העיניים בודק גם באופן שגרתי את הראייה הכללית, למשל באמצעות תרשימי עיניים, והאם ישנן מחלות עיניים אחרות.
אם קטרקט כבר מתקדם היטב, ניתן לראות את אטימות העדשה כבר בעין בלתי מזוינת.
חקירות אחרות
לפעמים קטרקט הוא הסימן הראשון למחלה בסיסית נוספת. לכן יש צורך בבדיקות נוספות, כגון בדיקות עור ושרירים ובדיקות דם, במיוחד בחולים צעירים. לדוגמה, ניתן לקבוע טטניה (התכווצויות שרירים פתולוגיות), מיוטוניה (מחלת שרירים), מחלות עור, מחלת וילסון (הפרעה מולדת של מטבוליזם הנחושת) או סוכרת.
קטרקט: טיפול
הדרך היעילה היחידה לטיפול בקטרקט היא באמצעות ניתוח (ניתוח קטרקט). העדשה המעוננת מוסרת ומוחלפת בעדשה מלאכותית. ככלל, כיום המנתח כבר אינו מסיר את כל העדשה, אלא משאיר את קפסולת העין הצידית והאחורית בעין.
ניתוח הקטרקט הוא הניתוח השכיח ביותר בעין. רק בגרמניה המבצע מבוצע בסביבות 700,000 פעמים בשנה, ויותר מ -100 מיליון פעמים ברחבי העולם.
ההליך הוא מה שנקרא ניתוח מיקרו-כירורגי, כלומר הוא מתבצע עם מיקרוסקופ כירורגי. הדבר אפשרי הן בבית החולים והן בפרקטיקה של רופא עיניים. העדשה המלאכותית המשמשת נשארת בעין לכל החיים, ולכן אין צורך להחליף אותה לאחר זמן מה.
ניתוח קטרקט: מתי יש צורך?
כאשר ניתוח קטרקט תלוי בגורמים שונים. הרופא והחולה קבעו במשותף את זמן הניתוח.
התפיסה הסובייקטיבית של ליקוי ראייה משחקת תפקיד בהחלטה. אם אדם שנפגע מקטרקט מרגיש לקוי מאוד בחיי היומיום ובחיים המקצועיים שלו, הדבר מדבר בעד ניתוח.
במקרים אחרים, הידרדרות אובייקטיבית בראייה הופכת את ההליך למומלץ או הכרחי: לדוגמה, אנשים שנוהגים ברכב צריכים לבצע בדיקת עיניים במרווחי זמן קבועים. אם יש לך פגיעה מסוימת בראייה, אינך יכול עוד לנהוג - טיעון טוב בעד ניתוח.
במקצועות מסוימים, ביצועים חזותיים מסוימים הם אפילו דרישת חובה, למשל עבור טייסים ונהגים מקצועיים. אז לעתים קרובות יש צורך בניתוח קטרקט בשלב מוקדם של המחלה. התפיסה הסובייקטיבית של הביצוע החזותי אינה משחקת כאן תפקיד.
במידת האפשר, כאשר מחליטים על או נגד ניתוח, נלקחים בחשבון החששות של המטופל בנוגע לניתוח בעין. אולם, עם זאת, הביצועים החזותיים של קטרקט מתקדם הידרדרו ואף מאיימים על עיוורון, יש לבצע ניתוח למרות חששות כאלה.
יש לנתח קטרקט מולד מיד לאחר האבחון. רק אז לילד יש את ההזדמנות ללמוד לראות נכון.
עדשות בשימוש
העדשה התוך עינית המשמשת בניתוחי קטרקט עשויה מפלסטיק. היא חייבת להיות בעלת אותו כוח שבירה בדיוק כמו העדשה של הגוף שהוסר. הרופא מחשב את עוצמת העדשה המתאימה לפני הניתוח על ידי מדידת אורך העין של המטופל באמצעות מכשיר אולטרסאונד וקביעת כוח השבירה של הקרנית.
העדשות המלאכותיות בהן נעשה שימוש שונות מבחינת מיקום ההשתלה, החומר והעקרונות האופטיים שלהן.
הבדלים במקום ההשתלה
בהתאם לאתר ההשתלה, נבדלת בין עדשות קאמריות קדמיות, עדשות קאמריות אחוריות ועדשות נושאות קשתית העין.
- עדשות החדר הקדמי (VKL) מוחדרות לחדר העין הקדמי (מול הקשתית) ומחוברות שם עם שני סוגריים בזווית החדר. הם משמשים רק לחילוץ קטרקט תוך -עיני (ראו להלן) - אך רק לעיתים רחוקות מכיוון שעדשות קאמריות קדמיות עלולות לגרום לגלאוקומה או לעיכוב של הקרנית.
- עדשות קאמריות אחוריות (HKL) מוחדרות לשקית הקפסולה שלהן, הממוקמת מאחורי הקשתית. אם, כמו עם עקירת קטרקט תוך -קרסולרי, אין עוד שקית קפסולה, העדשה מחוברת לקשתית העין או לצלקת העין עם שני תפרים.
- עדשות שחוקות איריס (עדשות קליפ איריס) מחוברות לקשתית בעזרת סוגריים קטנים. מכיוון שהדבר פוגע לעתים קרובות בקרנית, עדשות כאלה אינן משמשות יותר בגרמניה. במקרים רבים, עדשות שהושתלו כבר על ידי איריס מוחלפות בעדשות קאמריות אחוריות.
הבדלים בחומר העדשה
בניתוחי קטרקט עם חתך קטן משתמשים בעדשות תוך עיניות העשויות סיליקון או אקריליק, שכן חומרי העדשה הללו מתקפלים. עדשות מלאכותיות אלה מוחדרות לקפסולה במצב המקופל, שם הן נפתחות לאחר מכן בעצמן. הם משמשים אך ורק כעדשות קאמריות אחוריות.
לעדשה אקרילית יש אינדקס שבירה גבוה יותר מאשר עדשת סיליקון ולכן היא מעט דקה יותר.
עדשות יציבות במידות העשויות פולימתיל מתאקרילט (PMMA, פרספקס) יכולות לשמש הן כעדשות קאמריות קדמיות והן כעדשות קאמריות אחוריות. לצורך ההשתלה נדרש חתך מעט גדול יותר.
הבדלים בעקרונות האופטיים
העיקרון האופטי מובן כמאפייני העדשה היוצרים את "הראייה" החדשה אצל האדם המושפע. הרופאים מבדילים בין עדשות מונופוקאלי לעדשות מולטיפוקל.
- עדשה מונופוקלית: כמו משקפיים רגילים, יש להם רק מוקד אחד. הוא מאפשר ראייה חדה או מרחוק או בסביבה. לפני הניתוח על המטופל להחליט האם הוא מעדיף לחיות ללא "משקפי מרחק" לאחר הניתוח, אך עם משקפי קריאה, או להיפך. העוצמה המתאימה של העדשות המלאכותיות נבחרת בהתאם.
- עדשה מולטיפוקלית: היא מספקת חדות ראייה טובה מרחוק וקרוב. מטופלים אינם זקוקים עוד למשקפיים במשך למעלה מ -80 אחוזים ממשימות היומיום שלהם. אבל לעדשות מולטיפוקל יש שני חסרונות: ניגודים נראים פחות חד והעין הופכת רגישה יותר לבוהק.
שיטות כירורגיות
ישנן שיטות שונות של השתלת עדשות להסרת אטימות העדשה. איזה מהם משמש בכל מקרה לגופו תלוי בדרישות האישיות ובשלב המחלה.
מיצוי קטרקט תוך -עיני (ICCE)
בסוג זה של ניתוח קטרקט, העדשה, כולל הקפסולה, מוסרת מהעין. זה דורש חיתוך גדול יחסית (שמונה עד עשרה מילימטרים) דרך הקרנית. לאחר מכן, העדשה מוקפאת בעזרת מקל קר מיוחד ומוציאה מהעין. לאחר מכן המנתח מחדיר את העדשה המלאכותית לחדר הקדמי (עדשת החדר הקדמי) או לחדר האחורי (עדשת החדר האחורי) וחותח את החיתוך בחוט דק.
עקירת הקטרקט התוך -גופית נחוצה בדרך כלל רק בשלב מתקדם של המחלה.
מיצוי קטרקט חוץ -קפסולרי (ECCE)
עם עקירת קטרקט חוץ -קפסולארי, המנתח פותח את קפסולת העדשה הקדמית בחתך באורך של כשבעה מילימטרים ומסיר את גרעין העדשה מבלי להרוס אותו. העדשה המלאכותית מוחדרת כעת לקפסולה שנותרה שלמה.
שיטה כירורגית זו עדינה לקרנית. זו הסיבה שהוא משמש בעיקר כאשר קטרקט מתקדם היטב כבר פגע בשכבה הדקה והפנימית ביותר של הקרנית (אנדותל הקרנית).
Phacoemulsification (פאקו)
במהלך פאמולקולציה, הקרנית נפתחת בחתך ברוחב של כ -3.5 מילימטרים. ואז הרופא ממיס את גרעין העדשה בעזרת אולטרסאונד או לייזר ויונק אותו. העדשה החלופית המלאכותית מוחדרת כעת למעטפת שלמה של העדשה (שקית קפסולה): היא מקופלת ונדחקת דרך הפתח הזעיר ומתפתחת בשקית הקפסולה עצמה. שני סוגריים אלסטיים למחצה בקצה העדשה מבטיחים אחיזה בטוחה. בשקית הקפסולה.
החתך הזעיר בפאקואמולסיפיקציה נסגר מעצמו לאחר הניתוח ללא הצטלקות. לבסוף, המנתח רק צריך לסגור את הלחמית שנדחקה לאחור בעבר. הודות לחתך הקטן, בשיטה כירורגית זו ניתן להתאים משקפיים חדשים מוקדם יותר מאשר אצל האחרים ולחדש את חיי היומיום הרגילים.
פעולת הקטרקט
קטרקט מופיע בדרך כלל משני הצדדים. אולם ראשית, רק עין אחת מנותחת. ברגע שהעין הזו נרפאה, הגיע תורה של השנייה.
ההליך בדרך כלל אורך פחות מ -30 דקות.
הליך אשפוז, הרדמה מקומית
ניתוח קטרקט מתבצע בדרך כלל על בסיס אשפוז בהרדמה מקומית. ברוב המקרים, מתן טיפות עיניים מתאימות מספיק להרדמה. לחלופין, ניתן להזריק חומר הרדמה מקומי לעור שליד העין לניתוח. כל גלגל העין הופך ללא כאב ואי אפשר להזיז אותו יותר. הרופא יכול גם לתת לך תרופות הרגעה קלות לפני הניתוח.
במהלך הניתוח כולו, מחזור הדם שלך יהיה במעקב בעזרת מד לחץ דם, על ידי מדידת רוויית חמצן או בעזרת EKG.
לאחר הניתוח, העין המנותחת מכוסה בתחבושת משחה. יהיה עליך להישאר בבית החולים או במשרד הרופא זמן מה כדי להיות במעקב. אם אין סיבוכים, תוכל לחזור הביתה לאחר מספר שעות. בתקופה שלאחר מכן יש צורך בבדיקות קבועות של הרופא המטפל.
ממה צריך להיזהר לאחר ההליך
זכור כי אינך רשאי לנהוג בעצמך מיד לאחר ניתוח קטרקט. אז כדאי לאסוף אותך.
אתה יכול לאכול ארוחות קלות ומשקאות ביום המבצע. בדרך כלל אתה יכול לקחת את התרופה הרגילה כרגיל, אך עליך לדון בכך עם הרופא שלך לפני כן. זה מומלץ במיוחד אם אתה צריך תרופות לסוכרת או תרופות לדילול דם.
כל עוד העין המנותחת מכוסה תחבושת והפצע הניתוחי טרם החלים, עליך לוודא שהעין לא באה במגע עם סבון בעת מקלחת ושטיפה.
יש להימנע ממאמץ גופני, שחייה, צלילה, רכיבה על אופניים והליכה לסאונה בפעם הראשונה לאחר ניתוח הקטרקט. כך גם בפעילויות היוצרות לכלוך או אבק רב. בדרך כלל אתה יכול לקרוא ולצפות בטלוויזיה שוב לאחר שבוע.
בדרך כלל תוכל להתקין משקפיים חדשים ארבעה עד שישה שבועות לאחר ניתוח הקטרקט. זה לא הגיוני בנקודת זמן מוקדמת יותר, מכיוון שהעין צריכה להתרגל לעדשה החדשה תחילה.
אם אתה מבחין בסימפטומים הבאים זמן מה לאחר ניתוח הקטרקט, עליך לפנות לרופא עיניים:
- הידרדרות בחדות הראייה
- אדמומיות מוגברת של העין
- כאב בעין
סיכונים וסיבוכים של הניתוח
כ -97 עד 99 אחוזים מכלל פעולות הקטרקט הינן ללא סיבוכים. עם זאת, כמו בכל הליך כירורגי, ישנם גם סיכונים. אלו כוללים:
קרע בקפסולה
אם הקפסולה האחורית של העדשה קורעת במהלך הניתוח, עלולים להיווצר סיבוכים. הגוף שנקרא זגוגית ממוקם מאחורי עדשת העין.הוא מורכב ממסה דמוית ג'ל ושקופה ולוחצת את הרשתית, הנמצאת בחלק האחורי של העין, על פני השטח שלה. אם החומר הזגוגי בורח דרך סדק בעדשה, קיים סיכון לניתוק רשתית.
סיכון זה קיים בכשישה עד שמונה אחוזים מהפעולות תוך -קפסולות; אולם בניתוח חוץ -קפסולי מתרחשת לעתים נדירות קרע בקפסולה.
זיהום חיידקי
בניתוח קטרקט תוך -קרני, חיידקים מגיעים לעיתים רחוקות ביותר לתוך העין וגורמים לדלקת (אנדופטלמיטיס). העין המושפעת עלולה להתעוור כתוצאה מכך.
מְדַמֵם
במהלך ניתוח קטרקט, עלולה להיות עלייה בלחץ בעין שיכול לפוצץ את כלי הדם. התוצאה היא דימום בתוך העין (תוך עיני) או בתוך הקפסולה (תוך -קפסולרית). עם זאת, הם נדירים מאוד: דימום כזה מתרחש בפחות מאחוז מכל פעולות הקטרקט.
עקמומיות הקרנית
בשיטה הכירורגית החוץ -תאית, החתך גורם להתעקמות מעט גדולה יותר של הקרנית מאשר לפני הניתוח. אולם ככלל, הדבר נעלם מעצמו תוך מספר שבועות.
"נחסטאר"
בהתאם לטכניקת הניתוח, 20 עד 30 אחוזים מהחולים מפתחים "קטרקט משני" (קטרקטה secundaria) לאחר ניתוח קטרקט: החלקים האחוריים של כמוסת העדשה הנותרת הופכים עכורים. בדרך כלל זה קורה אצל צעירים יותר מאשר אצל אנשים מבוגרים.
בעזרת לייזר או הליך כירורגי אחר (בדומה לפעולת הקטרקט) ניתן להסיר חלקים עכורים אלה של העדשה במהירות עם מינימום סיכון. הראייה משתפרת שוב לאחר מכן.
קטרקט: מהלך המחלה והפרוגנוזה
אם לא מטפלים, קטרקט מתקדם לאט אך בהתמדה - הראייה מתדרדרת עד שהאדם הפגוע מתעוור בעין החולה. ניתן לעצור זאת רק עם פעולה. סיכויי הצלחת ההליך תלויים במידה רבה בסיבת אטימות העדשה:
ההליך בדרך כלל יכול לרפא לחלוטין קטרקט בגיל מבוגר - רוב החולים מקבלים 50 עד 100 אחוזים מחדות הראייה שלהם.
תוצאת הניתוח בדרך כלל פחות טובה בחולים שהקטרקט שלהם נגרם ממחלת עיניים אחרת, כגון גלאוקומה, ניוון מקולרי הקשור לגיל (AMD) או מחלת רשתית הקשורה לסוכרת (רטינופתיה סוכרתית). לפני ההליך, אלה שנפגעו צריכים לדון עם הרופא שלהם איזה שיפור בחדות הראייה ניתן לצפות עם ההליך.
אפילו עם קטרקט הנובע מסיבות אחרות, הפרוגנוזה לאחר הניתוח לרוב גרועה יותר מאשר אצל קטרקט בגיל מבוגר.
קטרקט: מניעה
לא ניתן למנוע עד כה קטרקט הקשור לגיל - לא בעזרת תרופות ולא באמצעים אחרים כגון תרגילי עיניים. עם זאת, גורמים חיצוניים שיכולים לעורר קטרקט ניתנים לשלוט ולהימנע.
הגן על העין
לדוגמה, עליך תמיד להרכיב משקפי מגן בעת ביצוע פעילויות שעלולות לפגוע בעיניים (כגון שחיקה או קידוח).
כאשר אתה בשמש (במיוחד בעת סקי), משקפי שמש טובים מגנים על עיניך מפני קרינת UV מסוכנת. כמו כן, עליך להרכיב משקפי מגן בסולריום.
השתתף בפגישות בדיקה
מגיל 40 פנה לרופא עיניים כל 12 עד 24 חודשים כדי לבדוק את ראייתך. בדיקת עיניים רגילה יכולה לזהות קטרקט כאשר התסמינים כמעט אינם מובהקים.
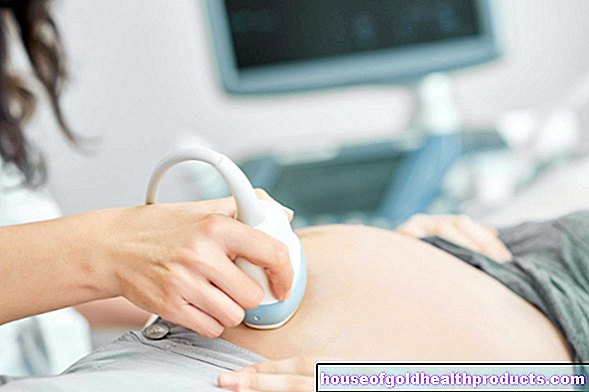
אם ברצונך להיכנס להריון, עליך לבדוק מראש את הגנת החיסון שלך ולרענן אותו במידת הצורך. זה יעזור למנוע זיהומים שעלולים לגרום לקטרקט אצל תינוקות (כגון אדמת).
מידע נוסף:
קַו מַנחֶה:
- הנחיה "קטרקט (קטרקט) בבגרותם" של החברה הגרמנית לרפואת עיניים והחברה המדעית של רופאי עיניים
קבוצות לעזרה עצמית:
- האיגוד הפדרלי AUGE e.V: http://www.bundesverband-auge.de/


















.jpg)