טרומבוציטמיה חיונית
אסטריד לייטנר למדה וטרינריה בווינה. לאחר עשר שנים בווטרינריה ולידת בתה, עברה - יותר במקרה - לעיתונאות רפואית. מהר מאוד התברר שהעניין שלה בנושאים רפואיים ואהבת הכתיבה שלה הם השילוב המושלם מבחינתה. אסטריד לייטנר גרה עם בת, כלב וחתול בווינה ובאוסטריה העליונה.
עוד על המומחים של כל תוכן נבדק על ידי עיתונאים רפואיים.טרומבוציטמיה חיונית (ET, PT, טרומבוציטמיה ראשונית או אידיופטית) היא סוג של סרטן דם הגורם לייצור יתר של טסיות דם. זה מגביר את הסיכון לקרישי דם (פקקת). קראו כאן כיצד התקדמות המחלה וכיצד מטפלים בה!
קודי ICD למחלה זו: קודי ICD הם קודים מוכרים בינלאומיים לאבחונים רפואיים. ניתן למצוא אותם, למשל, במכתבי רופא או בתעודות של כושר עבודה. D47

סקירה קצרה
- מהי טרומבוציטמיה חיונית? טרומבוציטמיה חיונית (ET) היא מחלה כרונית של מח העצם. בגלל הייצור המוגבר באופן משמעותי של טסיות הדם (טרומבוציטים), הסיכון לקרישי דם עולה.
- קורס ופרוגנוזה: לא ניתן לרפא את ET, אך ניתן לטפל בו היטב בעזרת תרופות. לנפגעים יש תוחלת חיים כמעט תקינה. זוהה וטופל בזמן טוב, הפרוגנוזה טובה.
- טיפול: הפחתת הנטייה לקרישי דם, טיפול ספציפי בתרופות (חומצה אצטילסליצילית, כימותרפיה, חומרים פעילים אחרים)
- תסמינים: כאבי ראש, סחרחורת, אצבעות וכפות רגליים כחולות, הפרעות ראייה, חבורות, צפצופים באוזניים, טינטון, דימום באף או בחניכיים, עייפות, שבץ, התקף לב, פקקת, תסחיף ריאתי, כאבי בטן עליונה.
- סיבות: שינויים גנטיים (מוטציות) שנרכשו בתאים היוצרים דם של מוח העצם
- גורמי סיכון: נטייה גנטית (הצטברות משפחתית)
- אבחון: תסמינים, בדיקת דם, בדיקת אולטרסאונד, בדיקה גנטית מולקולרית
- מניעה: לא ניתן למנוע מניעה ספציפית
מהי טרומבוציטמיה חיונית?
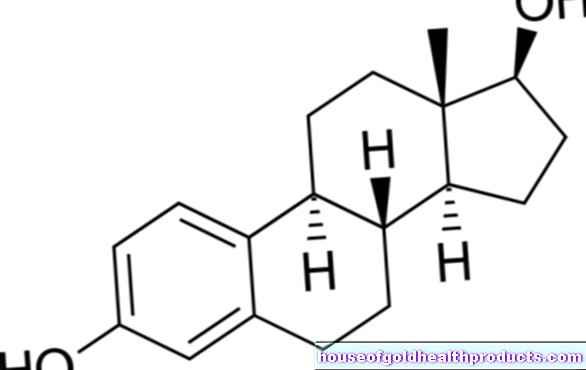
טרומבוציטמיה חיונית (ET, PT, טרומבוציטמיה ראשונית או אידיופטית) היא מחלה כרונית של מח העצם. בנוסף לפוליציטמיה ורה (PV), לוקמיה מיאלואידית כרונית (CML) ומיאלופיברוזיס ראשוני (PMF), היא אחת המחלות המיילופרוליפרטיביות. מובן כי מדובר בסרטן דם שמקורו בתאים היוצרים דם של מוח העצם (תאי גזע).
בטרומבוציטמיה חיונית, טסיות הדם (טרומבוציטים) מתרבות באופן בלתי מבוקר במידה רבה. הם אחראים לקרישת הדם: גם עם הפציעות הקטנות ביותר, טסיות הדם מתחברות לרקמה הפגועה, מתגבשות יחד וכך יוצרות פקק החותם את כלי הדם הפגוע. במקרה של פציעות חיצוניות, התוצאה הנראית לעין של תהליך זה היא היווצרות קרום.
אם יש יותר מדי טסיות דם בדם, כמו ב- ET, הסיכון לקרישי דם עולה. הטסיות מתגבשות יחד גם ללא פגיעה. התוצאה היא קרישי דם (פקקת) הסותמים את כלי הדם (תסחיף). רקמות או איברים המונחים מאחורי קריש הדם כבר אינם מסופקים כראוי עם חמצן ומתים. במקרה הגרוע ביותר, איברים חיוניים כגון הלב (התקף לב) או המוח (שבץ) מושפעים.
באופן פרדוקסלי, ייתכן גם שלנפגעים יש נטייה מוגברת לדמם. הסיבה לכך היא שהטסיות קושרות גורמי קרישה. אם יש יותר מדי טסיות דם, הן מסננות מספר רב של גורמי קרישה. אלה חסרים אז לקרישת דם והנטייה לדימום עולה. סימנים לכך הם דימומים תכופים או עזים מהאף או מהחניכיים.
"חיוני" או "אידיופטי" פירושו שאין סיבה ניתנת לזיהוי לספירת הטסיות הגבוהה. לעומת זאת, טסיות דם מוגברות גם כאשר קיימת דלקת, מחסור בברזל או דימום פנימי. לאחר מכן הרופא מדבר על טרומבוציטמיה משנית.
בדרך כלל, מספר הטסיות בקרב אנשים בריאים הוא בין 150,000 ל -450,000 למיקרול דם, כאשר עם טרומבוציטמיה דם החולים מכיל לפעמים יותר ממיליון טסיות דם למיקרול דם.
נכות קשה
בהשוואה למחלות myeloproliferative אחרות כגון פוליציטמיה ורה (PV) ומיאלופיברוזיס ראשוני (PMF), תרומבוציטמיה חיונית היא בדרך כלל קלה ותוחלת החיים כמעט תקינה. עם זאת, מהלך המחלה משתנה באופן משמעותי ממקרה למקרה. למרות שאיכות החיים של רוב החולים כמעט ולא נפגעת כלל, אחרים חשים חולה ומתקשים להתמודד עם חיי היומיום.
אם, למשל, הם אינם מסוגלים לבצע את עבודתם, לאנשים שנפגעים יש אפשרות להגיש בקשה לאמצעי שיקום (תרופה). במקרה של תסמינים חמורים בהתמדה, יש לך גם אפשרות להגיש בקשה למשרד הפנסיה המוסמך כדי לקבוע אם יש לך נכות קשה.
תדירות
טרומבוציטמיה מהותית היא מחלה נדירה: ההערכה היא כי 2.4 לכל 100,000 איש מפתחים אותה מדי שנה, נשים לעתים קרובות פי שניים מגברים. זה מתרחש בתדירות גבוהה יותר בין הגילאים 50 עד 70; אנשים צעירים פחות נוטים להיפגע. בחמישה אחוזים מהמקרים ילדים הם אלה שסובלים מ- ET.
האם תרומבוציטמיה חיונית היא קטלנית?
קשה לנבא כיצד תתפתח טרומבוציטמיה חיונית, מכיוון שהמחלה עוברת מסלול אישי אצל כל מטופל. בדרך כלל ET אינו קטלני.
למרות ש- ET היא סוג של סרטן דם, לחולים יש תוחלת חיים כמעט תקינה כאשר מטפלים בהם כראוי. בהשוואה למחלות myeloproliferative אחרות, טרומבוציטמיה חיונית היא שפירה יחסית.
רוב החולים חיים ללא תסמינים במשך שנים רבות ואפילו עשרות שנים. סיבוכים כגון חסימת כלי דם אינם בהכרח מתרחשים. עם זאת, הסיכון גבוה יותר בהשוואה לאנשים בריאים.
במקרים נדירים המחלה מתקדמת. כחמישה עד עשרה אחוזים מהחולים מפתחים אוסטאומיאלופיברוזיס תוך 15 שנים. מח העצם הופך מצולק ואנמיה מתקדמת. לוקמיה מיאלואידית חריפה (AML), צורה ממאירה של סרטן הדם, מתפתחת מ- ET בקרב כשלושה אחוזים מהחולים.
האם ניתן לרפא את ET?
טרומבוציטמיה חיונית היא מחלה כרונית של מח העצם. מכיוון שהגורם למחלה הוא שינוי (מוטציה) בגנים של תאי הגזע במח העצם, לא ניתן לרפא - אך ניתן לטפל בה היטב בעזרת תרופות.
המחלה מתקדמת באופן שונה אצל כל מטופל. לכן אין המלצה טיפולית אחידה. אופן הטיפול ב- ET תלוי בגיל החולה, בשלב המחלה, בסימפטומים ובסיכון האינדיבידואלי לפקקת.
כל עוד אין תסמינים, חולי ET אינם זקוקים לטיפול. עם זאת, חשוב שהמטופלים יעשו בדיקות סדירות. הרופאים מדברים על "המתנה והתבוננות".
אמצעים כלליים להפחתת הסיכון לפקקת
- משקל נורמלי
- פעילות גופנית סדירה
- תזונה מאוזנת
- לשתות מספיק
- אין ישיבה ארוכה
- גרבי דחיסת נסיעות
- לטפל בגורמי סיכון כגון יתר לחץ דם עורקי, סוכרת, יתר כולסטרולמיה
- אל תעשן
תרופות
חולי ET המפתחים סימפטומים מקבלים טיפול תרופתי. מכיוון שמדובר במחלה כרונית, על המטופלים ליטול את התרופה לכל החיים.
חומצה אצטילסליצילית: אם מופיעים התסמינים הראשונים המעידים על הפרעות במחזור הדם, כגון אצבעות או בהונות חבולות, המטופלים מקבלים את החומר הפעיל חומצה אצטילסליצילית. יש לו השפעה לדילול הדם ובכך מונע קרישי דם.
כימותרפיה: אם לחומצה האצטילסליצילית אין השפעה או אם הטיפול אינו אפשרי איתה (למשל אם יש נטייה לדימום מוגברת), המטופלים מקבלים כימותרפיה עם המרכיב הפעיל הידרוקסיאוריאה. זוהי הבחירה הראשונה עבור ET. Hydroxyurea מעכב את צמיחת טסיות הדם. כימותרפיה פועלת על ידי הפחתת מספר הטסיות. כך גם אם כבר התרחשו סיבוכים כגון פקקת, התקף לב או שבץ.
לחלופין, הרופא המטפל משתמש במרכיבים הפעילים הבאים:
- Anagrelid (AG): מעכב את התבגרותם של תאי אבות ובכך מגביל את היווצרותם של תאים חדשים
- אינטרפרון-אלפא: מפחית גם את מספר טסיות הדם, אך אינו פועל בכל החולים
מהם התסמינים של טרומבוציטמיה חיונית?
רוב החולים חיים ללא תסמינים במשך שנים. עם זאת, עם הזמן, העלייה בטסיות מגבירה את הנטייה לסירקולציה לקויה ולקרישי דם.
סימפטומים אפשריים הם:
- כְּאֵב רֹאשׁ
- סְחַרחוֹרֶת
- אצבעות וכפות רגליים כחולות (כסימן לבעיות במחזור הדם)
- הפרעות ראייה
- חבורות (חבורות) עם התקשות או נפיחות המתרחשת לאט
- מצלצל באוזניים, טינטון
- התכווצויות בעגל
- כאבים ברגליים
- דימום מהאף
- חניכיים מדממים
- מחזור כבד או חלש
- עייפות
- אדמומיות כואבת, נפיחות, עקצוצים, צריבה או קהות באצבעות או בהונות
- שבץ
- התקף לב
- פקקת בעורקים העמוקים של הרגל (פקקת ורידים עמוקים)
- תסחיף ריאתי
- פקקת ורידים בבטן
- מַאֲמָצִים
- כאבי בטן עליונה (טחול מוגדל ו / או כבד)
במקרה של קוצר נשימה פתאומי, נפיחות ברגליים או כאבים בחזה יש לפנות מיד לרופא חירום!
סיבות וגורמי סיכון
ברוב המכריע של המקרים, הגורם לתרומבוציטמיה חיונית הוא שינוי גנטי (מוטציה) בתאים היוצרים דם (תאי גזע) במח העצם. כל תאי הדם מתפתחים מתאי גזע אלה. כמו בכמה מחלות מיאלופרוליפרטיביות אחרות (CML, PV, PMF), ל- ET יש מוטציה בכרומוזום 9. במקרה של ET, זה מוביל לכך שהטסיות מתרבות במידה רבה באופן בלתי מבוקר. עד כה זוהו שלושה שינויים גנטיים שונים המפעילים ET:
מוטציה JAK2: כ -50 % מכלל חולי ET נושאים את המוטציה JAK2. JAK מייצג את Janus Kinase, אנזים שממלא תפקיד חשוב בהעברת האותות. האנזים מופעל לצמיתות בתאים הנושאים מוטציה זו. התאים מתחלקים ברציפות. ב טרומבוציטמיה חיונית, בעיקר טסיות הדם מתרבות באופן בלתי מבוקר.
מוטציה CALR: המוטציה של CALR (מוטציה calreticulin) מעוררת את המחלה בחלק מהחולים. החלבון calreticulin מושפע כאן.
מוטציה MPL: שינוי גנטי בקולטן thrombopoietin שנקרא (גם חלבון) הוא גורם אפשרי ל- ET.
במספר קטן מאוד של חולי ET, לא ניתן לזהות אף אחד משלושת השינויים הגנים. הרופאים מכנים זאת בשם "שלילי משולש".
כיצד נוצרים השינויים הגנטיים?
לא ברור מדוע מתרחשים שינויים גנטיים כאלה. טרומבוציטמיה חיונית אינה מולדת, אלא מתפתחת רק במהלך החיים. גורמים אפשריים - אך טרם אושרו - הם קרינה רדיואקטיבית, זיהומים בנגיפים וחומרים כימיים כמו גם הגיל בו עולה ההסתברות לשינויים גנטיים.
גם אם המחלה לא מועברת ישירות לצאצאים, הרופאים חושדים בנטייה גנטית מסוימת. ניכר כי ET מתרחש בתדירות גבוהה יותר במשפחות מושפעות.
חקירה ואבחון
ET אינו גורם לתסמינים עבור רוב החולים במשך שנים ואף עשרות שנים. לכן האבחנה נעשית לרוב במקרה במסגרת בדיקות שגרתיות. כאן, בדיקת הדם מגלה בתחילה ספירת טסיות גבוהה.
במקרים אחרים, מטופלים פונים לרופא מכיוון שהם סובלים מכאבי ראש או בעיות ראייה, חבול באצבעות או בהונות או שסבלו מפקקת.
אם יש חשד לטרומבוציטמיה חיונית עקב ריבוי הטסיות בדם, מומחה להפרעות דם (המטולוג) הוא איש הקשר הנכון.
הרופא מבצע את הבדיקות הבאות:
בדיקת דם: בעת ניתוח הדם, נמצאו ספירות טסיות גבוהות (> 450,000 לכל μl דם).
בדיקת אולטרסאונד של הבטן: לטחול מוטלת המשימה לפרק טסיות דם ישנות ומשתנות. מכיוון שנוצרות במספר גדול של טסיות דם ב- ET, הטחול מתרחב ככל שהמחלה מתקדמת. שינוי זה ניתן לראות בבירור באולטרסאונד.
בדיקה גנטית מולקולרית: הבדיקה הגנטית המולקולרית נועדה לקבוע שינויים גנטיים. לשם כך הרופא לוקח דם מהחולה ומנתח את תאי הדם לאיתור מוטציות. ניתן לזהות שינויים מקבילים (מוטציות JAK2, CALR או MPL) ברוב חולי ET. לעומת זאת, אין שינויים גנטיים בחולים "שליליים שליליים".
ניקוב מח עצם: עם ניקור מח עצם הרופא לוקח דגימה קטנה של רקמות ממח העצם. לאחר מכן הפתולוג בוחן את התאים שהוסרו תחת מיקרוסקופ. מכיוון שלטסיות הדם יש מראה אופייני ב- ET, ניתן לזהות את המחלה בבירור על ידי בדיקה זו.
הרופא בדרך כלל לוקח את דגימת מח העצם מעצם האגן. לשם כך, המטופל שוכב על הצד או על הבטן. הרופא מרדים את האזור, מחטא אותו ומשתמש במחט מיוחדת כדי לחורר את העור ואת עצם האגן לתוך מוח העצם. הניקוב בדרך כלל אינו כואב, אך חלק מהחולים חשים כאב קצר כאשר הרופא מצייר את המזרק כדי להסיר את הדגימה.
ניקור מוח עצם מתבצע בדרך כלל על בסיס אשפוז בהרדמה מקומית, לפעמים בהרדמה כללית.
מְנִיעָה
טרומבוציטמיה חיונית היא מחלה שמתפתחת רק במהלך החיים.מכיוון שטרם הובהר מדוע זה קורה, אין כיום אמצעים קונקרטיים למניעת המחלה.
סיכון אישי נמוך יותר לפקקת
חולים שכבר אובחנו כסובלים מ- ET יכולים להפחית את הסיכון האישי שלהם לפקקת על ידי נקיטת האמצעים הבאים:
- הימנע מניקוטין.
- התעמלו באופן קבוע; ספורט סיבולת והתעמלות ורידים הם אידיאליים
- שתו מספיק, רצוי 1.5 עד 2 ליטר מים או תה לא ממותק מדי יום
- הימנע מהשמנה; לאכול תזונה בריאה ומאוזנת
- ללבוש גרבי פקקת בטיולי רכב ארוכים או טיסות ארוכות; נסה להסתובב בין לבין
- טיפול במחלות המגבירות את הסיכון לפקקת: מחלות לב וכלי דם, סוכרת, כולסטרול גבוה
בקרת תהליכים
חשוב לחולי ET לבצע בדיקות קבועות אצל הרופא.
אלו כוללים:
- בדיקה קלינית
- בדיקת דם: בהתחלה כל שבוע עד שבועיים, בשלב היציב כל ארבעה עד שתיים עשרה שבועות, ואז כל שישה חודשים
- בדיקת אולטרסאונד שנתית של הבטן (הטחול)
- שאיפת מח עצם אם יש חשד להתקדמות המחלה






.jpg)