סרטן הלבלב
וקרולה פלצ'נר, עיתונאית מדעיתד"ר. med. ג'וליה שוורץ היא כותבת עצמאית במחלקה הרפואית
עוד על המומחים שלקרולה פלצ'נר היא כותבת עצמאית במחלקה הרפואית של ויועצת הכשרה ותזונה מוסמכת. היא עבדה במגזינים מומחים ופורטלים מקוונים לפני שהפכה לעיתונאית עצמאית בשנת 2015. לפני תחילת ההתמחות למדה תרגום ופרשנות בקמפן ובמינכן.
עוד על המומחים של כל תוכן נבדק על ידי עיתונאים רפואיים.סרטן הלבלב (סרטן הלבלב) הוא מסובך: המחלה נשארת נטולת סימפטומים במשך זמן רב. מאוחר יותר התסמינים דומים לתסמינים של לבלב דלקת כרונית (כאבי בטן עליונה, הפרעות בעיכול וכו '). לכן, סרטן הלבלב מתגלה לרוב רק כשהוא מתקדם יותר. סיכויי ההחלמה הם בדרך כלל ירודים. קרא על הסימפטומים של סרטן הלבלב, כיצד הגידול מתפתח ומטופל, ומה הפרוגנוזה!
קודי ICD למחלה זו: קודי ICD הם קודים מוכרים בינלאומיים לאבחונים רפואיים. ניתן למצוא אותם, למשל, במכתבי רופא או בתעודות של כושר עבודה. C25

סקירה קצרה
- מהו סרטן הלבלב? גידול ממאיר של הלבלב. נדיר יחסית בגרמניה (כ -16 מתוך 100,000 איש מפתחים אותו מדי שנה). הגיל הממוצע להופעתו הוא 70 שנים (גברים) ו -76 שנים (נשים). למרות נדירותו, סרטן הלבלב הוא הגידול השלישי בשכיחותו במערכת העיכול (לאחר סרטן המעי הגס והקיבה).
- גורמי סיכון: עישון, צריכת אלכוהול, השמנה, סוכרת (סוכרת), סרטן שד תורשתי או סרטן השחלות וכו '.
- סימפטומים: אין תלונות במשך זמן רב; מאוחר יותר כאבים אפי -גסטראיים, כאבי גב, ירידה במשקל, חוסר תיאבון, צהבת, סוכרת, בחילות והקאות, בעיות עיכול, צואה שומנית וכו '.
- בדיקות: בדיקות דם (עם קביעת סמנים לגידול), אולטרסאונד בטני, אולטרסאונד אנדוסקופי (אנדוסונוגרפיה), טומוגרפיה ממוחשבת (CT), הדמיית תהודה מגנטית (MRT), תהודה מגנטית cholangiopancreatography (MRCP; בדיקת MRI מיוחדת), הסרה וניתוח של דגימת רקמות, אולי לפרוסקופיה, צילום חזה (צילום חזה) ובדיקות אחרות
- טיפול: ניתוח, אולי כימותרפיה, הקרנות (רק במקרים מסוימים), טיפול בכאב
- תחזית: ריפוי אפשרי רק אם הגידול עדיין מוגבל מקומית. מכיוון שסרטן הלבלב מתגלה לעתים קרובות באיחור ובדרך כלל גדל במהירות ובאגרסיביות, הפרוגנוזה בדרך כלל גרועה.
סרטן הלבלב: תסמינים
תסמיני סרטן הלבלב מושפעים מסוג הגידול וממיקום:
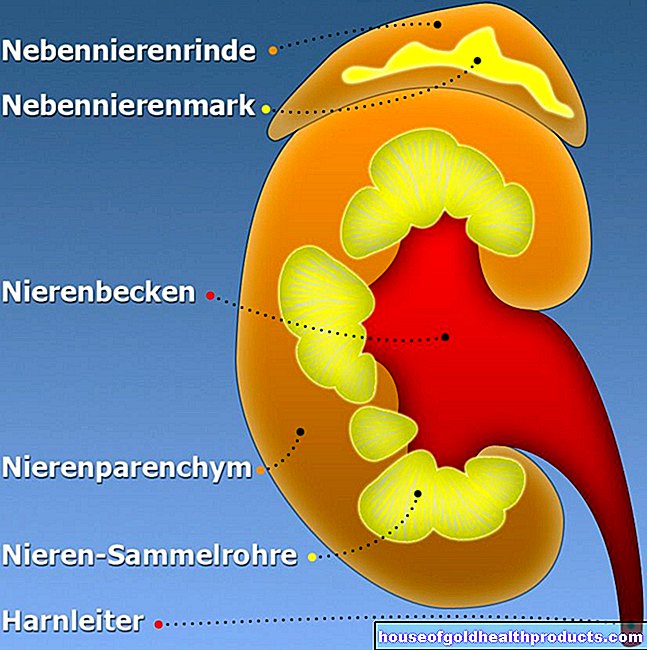
הלבלב, המורכב מהראש, הגוף והזנב, ממוקם בבטן העליונה מאחורי הבטן ומיד מול עמוד השדרה. הוא מורכב משני סוגים שונים של רקמות בלוטות:
- הרקמה האקסוקרינית מהווה את החלק הגדול ביותר. הוא מייצר מיץ עיכול המכיל אנזימים המועברים למעי הדק.
- ברקמת הבלוטה האקסוקרינית משובצות קבוצות תאים מרקמה אנדוקרינית, מה שמכונה איים של לנגרהאן. תאי הבלוטה הללו מייצרים הורמונים כגון רמת הסוכר בדם המורידה אינסולין וגלוקגון המקביל לו. הם משתחררים לדם.
כ -95 אחוזים מכלל גידולי הלבלב מתפתחים מרקמת הבלוטה האקסוקרינית. במקרים הנותרים הגידול נובע מתאי בלוטת המייצרים הורמונים (אנדוקריניים). בהתאם לסוג התא, מדברים על אינסולינומה או על גלוקגונומה, למשל.
סרטן הלבלב השכיח ביותר מתפתח בחלקו הראש של הלבלב.
סרטן בראש הלבלב
תסמינים שכיחים בסרטן הלבלב
עם כל סוג של סרטן הלבלב, הנפגעים בדרך כלל לא מבחינים במחלה במשך זמן רב. ברגע שמופיעים סימפטומים, הגידול הסרטני נלחץ לעתים קרובות על מבנים שכנים (צינור מרה, קיבה, מעי דק וכו ') או צומח לתוכם. אין זה נדיר להתנחלויות בנות (גרורות). סימפטומים מהסוגים הבאים נפוצים בשלב מתקדם זה של סרטן הלבלב:
- כאבים מתמשכים בבטן ובגב העליון: כאבי הגב יכולים להתגבר כאשר אתה שוכב על הגב.
- אובדן תיאבון
- ירידה במשקל: אם הרקמה האקסוקרינית מייצרת מעט מדי או אין אנזימי עיכול כתוצאה מסרטן הלבלב, ניתן לפרק את חומרי המזון במעי רק במידה מוגבלת או בכלל לא. אספקה לקויה של חומרים מזינים מובילה לירידה במשקל.
- הפרעות במערכת העיכול וצואה שומנית: היעדר אנזימי עיכול מהלבלב החולה פירושו, בין היתר, כי השומן מהמזון כבר לא יכול להיספג כראוי במעי. לאחר מכן הוא מופרש ללא עיכול עם הצואה - הצואה השומנית המתקבלת היא בהירה, מבריקה ובעלת ריח חריף.
- בחילה והקאה
- צהבת (צהבת): סרטן הלבלב בראש הלבלב יכול ללחוץ על צינור המרה או לחסום אותו (זה עובר מעט בראש הלבלב). לאחר מכן מצטברת המרה, הגורמת לצהבת: העור, הריריות והדרמיס הלבנה בעין הופכות לצהובות. השתן כהה, הצואה בהירה.
- סוכרת (סוכרת): לפעמים הגידול מייצר מעט מדי או בכלל לא אינסולין. בדרך כלל זהו גידול אנדוקריני. המחסור באינסולין מוביל לסוכרת.
התסמינים של סרטן הלבלב דומים לאלה של דלקת בלבלב (דלקת הלבלב). לפעמים שתי המחלות מתרחשות יחד. שניהם יכולים להקשות על האבחון.
גידול בלבלב אנדוקריני מייצר לעיתים עלייה בהורמון הגסטרין מעורר חומצת הקיבה. זה יכול להוביל להיווצרות של כיב קיבה כי יותר מדי חומצת קיבה מעצבנת מאוד את רירית הקיבה. עם זאת, מכיוון שלכיבים בקיבה יכולות להיות סיבות אחרות, הן אינן תסמינים ספציפיים יותר של סרטן הלבלב מאשר כאבי גב.
קרישי דם קטנים יותר נוצרים בתדירות נמוכה יותר בסרטן הלבלב כתוצאה מלחץ על כלי הסביבה. אלה יכולים לחסום את הכלי הפגוע (פקקת). זה קורה לעתים קרובות, למשל, בווריד הטחול, העובר ליד הלבלב.
הלבלב מכיל גם ריכוז גבוה של גורם קרישת הדם thrombokinase. שינויים באיברים הנגרמים כתוצאה מסרטן עלולים לשבש את מערכת קרישת הדם, כך שנוצרים קרישי דם קטנים בכל מקום בכלי (קרישה תוך -וסקולרית מופצת, DIC). גורמי הקרישה מנוצלים, מה שמגדיל את הסיכון לדימום. בנוסף, קרישי דם יכולים להתקלף ולחסום כלי במקומות אחרים (תסחיף).
אם סרטן הלבלב מתפשט לצפק (קרצינוזה פריטונאלית), אך התאים הסרטניים משחררים נוזל לבטן - מתפתחים "מיימים". סימנים אפשריים הם בטן מוגדלת או מוגדלת, עלייה לא רצויה במשקל ובעיות עיכול.
סרטן הלבלב: טיפול
קרצינומה של הלבלב שהתגלתה בשלב מוקדם מנסה לרפא באופן מלא ככל האפשר. אולם לרוע המזל, סרטן הלבלב מתגלה לעתים קרובות מאוד מאוחר. בדרך כלל לא ניתן יותר לרפא. הטיפול משמש לאחר מכן להקל על הסימפטומים של המטופל ולהאט או לעצור את התפשטות הגידול נוספת (טיפול פליאטיבי).
באופן עקרוני, לרופא אפשרויות שונות לטיפול בסרטן הלבלב. מתי איזה טיפול שימושי תלוי במקרה האינדיבידואלי.
טיפול אופרטיבי
ניתוח הוא רק אופציה עבור 10 עד 20 אחוזים מחולי סרטן הלבלב. ההליך יעיל באמת רק אם הרקמה שמסביב עדיין ללא סרטן. אם ניתן להסיר את הגידול לחלוטין במהלך הניתוח, יתכן וניתן לרפא.
סרטן הלבלב השכיח ביותר מתפתח בראש הלבלב. לאחר מכן מבוצעת בדרך כלל ניתוח קאוש-וויפל: המנתח מסיר את ראש הלבלב וכן את כיס המרה, צינור המרה, המעי הדק, החלק התחתון של הקיבה ובלוטות הלימפה האזוריות. חלופה היא כריתת ראש הלבלב המשמר פילורוס. החלק התחתון של הקיבה (פילורוס = יציאת קיבה) נשמר.
עם סרטן הלבלב בזנב הלבלב, לעתים קרובות יש צורך להסיר גם את הטחול.
במקרים מסוימים של סרטן הלבלב, לא מספיק לנתק את הרקמה החולה מהלבלב - יש להסיר את הלבלב כולו.
לאחר הניתוח, מטופלים רבים צריכים ליטול את אנזימי העיכול הלבלב החסרים כיום בצורת כמוסה. רק כך העיכול יכול להמשיך לתפקד.
כימותרפיה
ככלל, ניתוח הסרטן הלבלב ואחריו כימותרפיה (כימותרפיה אדג'ובנטית). תרופות מיוחדות (ציטוסטטיקה) ניתנות למניעת חלוקה מהירה של תאים. המטרה היא לחסל תאים סרטניים שעשויים להיות בגוף לאחר הניתוח. במידת האפשר, יש להתחיל טיפול כימותרפי תוך שישה שבועות לאחר הניתוח ואמור להימשך שישה חודשים.
לפעמים ניתנת כימותרפיה לפני הניתוח. כימותרפיה ניאו -אדג'ובנטית זו נועדה לכווץ את הגידול כך שניתן יהיה לחתוך אותו ביתר קלות.
הקרנות
טיפול קרינתי (הקרנות) לסרטן הלבלב אינו מומלץ בדרך כלל. עם זאת, ניתן להשתמש בו במחקרים מבוקרים. למשל, אפשר לנסות במחקר כזה לתמוך בטיפול בסרטן הלבלב עם קרינה משולבת וכימותרפיה (רדיותרמותרפיה). זה נכנס לפעולה במקרה של קרצינומה של הלבלב המתקדמת באופן מקומי, שלא ניתן להפעיל בהצלחה.
במקרה של סרטן הלבלב שכבר אינו ניתן לריפוי, ניתן להשתמש בקרינה גם במיוחד להקלת התסמינים (כגון כאבי גידול).
טיפול בכאבים
אנשים רבים הסובלים מסרטן הלבלב חווים כאבי בטן עזים. אלה מטופלים באמצעות טיפול בכאב על פי תוכנית הרמות של ארגון הבריאות העולמי (WHO):
ראשית אתה מנסה להקל על הכאבים בעזרת תרופות שאינן אופיואידיות כגון אקמול או ASA. אם זה לא מספיק, הרופא ירשום גם אופיואידים יעילים חלש כגון טרמדול. אם לא ניתן לשלוט בכאב, משככי הכאבים ברמה 1 שאינם אופיואידים משולבים עם אופיואידים יעילים ביותר (כגון מורפיום). לאלה יש השפעה משככת כאבים החזקה ביותר.
בחלק מהחולים עם סרטן הלבלב החשוכי מרפא, טיפול כאב מבוסס תרופות זה אינו עוזר מספיק. לאחר מכן תוכל לנסות לחסום מקלעת עצבים בבטן, מה שמכונה מקלעת צליאק. זה מונע העברת גירויי כאב למוח.
אמצעים אחרים
במיוחד בטיפול בסרטן הלבלב הפליאטיבי (כלומר במקרה של סרטן שכבר אינו ניתן לריפוי), לעתים קרובות ננקטים אמצעים נוספים לטובת המטופל. המטרה היא להבטיח שהמטופל יוכל לבלות את שארית חייו ללא אי נוחות (חמורה) עד כמה שניתן.
לרוב ניתן להשיג זאת באמצעות טיפול בכאב המותאם באופן אישי (כמתואר לעיל). במידת הצורך, ניתן להוסיף אמצעים פליאטיביים נוספים. לדוגמה, אם הגידול מכווץ או סוגר את צינור המרה, אלה שנפגעים סובלים מצהבת. אז הליך אנדוסקופי יכול לעזור: בעזרת מכשיר דק צינורי (אנדוסקופ), הרופא מחדיר צינורית פלסטיק קטנה (סטנט) לתעלת המרה כדי לשמור אותה פתוחה.
ניתן להרחיב גם שקע קיבה המוקף על ידי הגידול באמצעות אנדוסקופ. במקרה של כיווץ חמור, זה יכול להיות הגיוני לספק למטופל את החומרים המזינים הדרושים באמצעות צינור הזנה בעתיד (תזונה אנטרלית). אפשר גם תזונה פרנטרלית - מתן פתרונות מזינים ישירות לדם.
בנוסף לרופאים, פיזיותרפיסטים, מעסים, עובדים סוציאליים, פסיכולוגים וכמרים יכולים לתמוך ביעילות בטיפול פליאטיבי בחולי סרטן הלבלב.
על כל אמצעי הטיפול הפליאטיבי בסרטן הלבלב, הרופא והמטופל חייבים לזכור שתוחלת החיים הממוצעת של גידולים שאינם ניתנים לפעולה היא שלושה עד חמישה חודשים בלבד לאחר האבחון. לכן, יש להימנע כאן מאמצעים שיש להם תופעות לוואי חמורות.
דיאטה בסרטן הלבלב
סרטן הלבלב יכול להרוס רקמות באופן שתפקוד האיברים נפגע. זה חל גם לאחר ניתוח שבו מנתחים הסירו את הלבלב או חלקים ממנו. מצד אחד הלבלב מייצר אנזימי עיכול חשובים. מצד שני, הוא שולט על איזון הסוכר בדם עם הורמונים כגון אינסולין.
דיאטה בסרטן של ראש הלבלב
אם הסרטן התפשט לראש הלבלב או אם הוסר, הוא גורם בעיקר לבעיות עיכול. צואה עסיסית ושומנית היא התוצאה. להחלפת האנזימים החסרים רופאים רושמים תרופות מיוחדות. אלה מכילים תערובת של אנזימים (פנקראטין) המפצה על המחסור. אנשים מושפעים לוקחים את הכמוסות בארוחה.
אם יש לך סרטן הלבלב או לאחר פעולתו, רצוי להתאים את התזונה. טיפים תזונתיים לסרטן הלבלב הם:
- אין ארוחות מפוארות: עדיף לאכול מספר פעמים במהלך היום (חמש עד שמונה פעמים) ובכמויות קטנות יותר.
- ללא ארוחות עתירות שומן: השתמשו גם בשומנים מיוחדים בעת הבישול, מה שנקרא שומני MCT (= טריגליצרידים בעלי שרשרת בינונית). אתה יכול למצוא אלה בחנות טבע, למשל.
- קל לעיכול: אכלו מזון מלא שלם. הימנעו מכמויות גדולות של ירקות גולמיים או ממאכלים מוגזים כגון כרוב, בצל או קטניות. מוצרי בשר מעושנים, בגריל או מטוגנים גם הם פחות בתפריט.
- לעיסה יסודית: המשמעות היא שמספיק רוק מתערבב עם האוכל. הסיבה לכך היא שהוא מכיל חומרים בעלי השפעה דומה לאנזימים בלבלב.
- שתו את הדבר הנכון: שתו במיוחד מים, תה או מיצי ירקות. עדיף להשאיר אלכוהול בצד לסרטן הלבלב. הוא מפעיל עומס רב על האיבר.
הכלל הוא: לאכול מה שאתה יכול לסבול הכי טוב. יומן אוכל יכול לעזור לגלות.
דיאטה בסרטן זנב הלבלב
אם זנב הלבלב מושפע, העיכול לרוב מושפע רק במעט. עם זאת, זה בדרך כלל משבש את ייצור האינסולין. כך שחולים חולים בסוכרת (סוכרת בלבלב) וצריכים להזריק אינסולין. סוכרת מיוחדת וייעוץ תזונתי יכולים לסייע לנפגעים.
מכיוון שבנוסף להזרקת אינסולין, עליהם ללמוד כעת לזהות למשל את סימני ההיפוגליקמיה. התסמינים כוללים, למשל:
- לרעוד
- השתוקקות
- לְהָזִיעַ
- לב רץ
- הפרעות במחזור הדם
- עייפות
- בִּלבּוּל
- התעלפות, תרדמת
מי שנפגע צריך תמיד לשאת עמם גלוקוז או פתרונות סוכר מיוחדים בשעת חירום.הודע גם לאנשים באזור שלך כדי שידעו מה קורה במקרה חירום ויוכל לעזור בהתאם.
תזונה עם הסרת הלבלב כולו
אם הסרטן הרס חלקים גדולים מהלבלב או אם הרופאים הסירו את האיבר לחלוטין, חסרים גם חלבוני עיכול חשובים וגם הורמונים. אלה שנפגעים מקבלים אז גם תרופות עם אנזימים ומכאן ואילך מזריקים לעצמם אינסולין. גם כאן הרופאים והתזונאים המטפלים הם אנשי הקשר החשובים ביותר.
במקרים חמורים במיוחד, שיקום אונקולוגי הגיוני לאחר סיום הטיפול. כאן מומחים מאומנים מסייעים, בין היתר, ליישם בהצלחה הרגלי אכילה חדשים.
סרטן הלבלב: סיבות וגורמי סיכון
עדיין לא מובן לגמרי מדוע מתפתח סרטן הלבלב. נטייה תורשתית כנראה משחקת תפקיד מסוים. עישון וצריכת אלכוהול הם גורמי סיכון מבוססים: על פי מומחים, רמת הקוטינין כביכול עולה במעשנים כבדים. חומר זה מיוצר כאשר הניקוטין מתפרק בגוף ונחשב כמסרטן. צריכה קבועה של אלכוהול גורמת לעיתים ללבלב להידלק - ודלקת כרונית הופכת את רקמת הבלוטה לרגישה יותר לסרטן הלבלב.
השינויים המטבוליים במקרה של משקל יתר ושומן בטני יכולים גם להוביל לסוג של דלקת כרונית. לכן, אנשים שמנים נוטים יותר לפתח סרטן הלבלב. מכיוון שרקמת הלבלב נפגעת מראש גם בחולי סוכרת, גם הם רגישים יותר לסרטן הלבלב.
מחלות מסוימות הן גורמי סיכון מבוססים אחרים. לנשים הסובלות מסרטן שד תורשתי או סרטן השחלות וקרוביהן יש סיכון מוגבר לסרטן הלבלב. כמה מחלות תורשתיות נדירות גם גורמות לאנשים להיות רגישים יותר לגידולים בלבלב ממאירים (למשל תסמונת Peutz-Jeghers).
בנוסף, ישנם כמה גורמים הנחשבים כמעלים את הסיכון לסרטן הלבלב. אלה כוללים צריכה תכופה של סוכר, כמו גם מזון מעושן או בגריל ומגע תכוף עם חומרים כימיים ורעלים מסוימים (תרכובות כרום וכרום, פחמימנים כלורים, קוטלי עשבים, חומרי הדברה וכו ').
טיפ: כדי להפחית את הסיכון לסרטן הלבלב, אין לעשן, להימנע ככל האפשר מאלכוהול ולשמור על משקל גוף תקין. תזונה עשירה בפירות וירקות עשויה גם להפחית את הסיכון למחלה.
סרטן הלבלב: בדיקות ואבחון
אם יש חשד לסרטן הלבלב, הרופא ינהל תחילה דיון מפורט עם המטופל על מנת לאסוף את ההיסטוריה הרפואית שלו (אנמנזה). בין היתר, יש לו את כל התלונות המתוארות בפירוט, שואל על כל מחלות קודמות ועל כל מחלות קרצינומה של הלבלב הידועות במשפחה.
האנמנזה מלווה במגוון רחב של בדיקות. הם משמשים להבהרת החשד לסרטן הלבלב ולשלול מחלות עם תסמינים דומים (כגון דלקת הלבלב). אם יתברר החשד לסרטן הלבלב, הבדיקות עוזרות גם לקבוע את התפשטות הגידול בגוף.
- בדיקה גופנית: לדוגמה, הרופא מישש את הבטן כדי לקבוע כל נפיחות או התקשות בבטן.
- בדיקת דם: ניתוח דם נותן לרופא מידע על בריאותו הכללית של המטופל ותפקודם של איברים שונים (כגון הכבד). בנוסף נקבעים סמני גידול מה שנקרא. אלה חומרים מסוימים שניתן להגדיל אותם במחלת גידול (CA 19-9, CA 50, CEA). ניתן לקבוע את שלב הגידול ולהעריך את מהלך המחלה באמצעות סמני הגידול.
- אולטרסאונד בטן: הרופא יכול להשתמש באולטרסאונד כדי להעריך את הגודל והמצב של הלבלב ואיברי הבטן האחרים (כבד, כיס מרה, קיבה, מעי דק וכו ') ובלוטות הלימפה שמסביב.
- אנדוסונוגרפיה: זוהי בדיקת אולטרסאונד אנדוסקופית (אולטרסאונד "מבפנים"). לשם כך, מכשיר צינורי (אנדוסקופ) עם בדיקת אולטרסאונד קטנה נדחק מעל הפה והקיבה לתריסריון. מכיוון שהלבלב קרוב אליו, ניתן לזהות אפילו את השינויים הקטנים ביותר ברקמה באולטרסאונד. במידת הצורך, הרופא יכול להכניס מחט דקה לחלל הפנימי דרך האנדוסקופ על מנת לקחת דגימת רקמה מהלבלב (ביופסיה).
- דגימת רקמות: כאמור, דגימות רקמות נלקחות בדרך כלל מאזורים חשודים כחלק מאנדוסונוגרפיה. ניתן גם להכניס מחט חלולה ישירות דרך דופן הבטן אל הלבלב על מנת להסיר רקמות.
- טומוגרפיה ממוחשבת (CT): בעזרת בדיקת רנטגן מיוחדת זו, נעשות תמונות חתך מפורטות של הלבלב ומבנים אחרים. בדרך זו הרופא יכול להעריך את המיקום והגודל המדויק של הגידול ולזהות יישובים כלשהם (למשל בבלוטות לימפה או בכבד).
- טומוגרפיה של תהודה מגנטית (MRT): גם כאן נעשות תמונות חתך מפורטות של מבני גוף, אך בעזרת שדות אלקטרומגנטיים חזקים. ניתן לראות בו בבירור את מיקומו והתפשטותו (גרורות) של הסרטן. תהודה מגנטית cholangiopancreatography (MRCP) היא משמעותית במיוחד בכל הקשור לאבחון סרטן הלבלב: בבדיקת MRI זו מוצגות בפירוט מערכות הצינוריות של הלבלב והמרה. רוב הקרצינומות בלבלב מתפתחות מהתאים שמרפדים את הצינורות האקסוקריניים של הבלוטה האקסוקרינית (הנקראים אדנוקרצינומה).
- לפרוסקופיה: לפעמים יש אינדיקציות לכך שהגידול בלבלב כבר התפשט לאיברים שכנים או אל הצפק (למשל במקרה של סמן גידול מוגבר מאוד CA 19-9 או מיימת), אם כי ההדמיה לא חושפת גרורות כלשהן. אז לפרוסקופיה (לפרוסקופיה) יכולה להביא בהירות.
- צילום חזה: ניתן לראות את כל גידולי הבת (גרורות) בריאות בצילומי הרנטגן.
סרטן הלבלב: שלבים
בהתאם למידת השינוי ברקמות הממאירות, סרטן הלבלב מחולק לארבעה שלבים:
- שלב 1: הגידול מוגבל ללבלב.
- שלב 2: הרקמה הסמוכה מושפעת גם מהסרטן.
- שלב 3: יש גרורות ברקמת הלימפה.
- שלב 4: גרורות נוצרו גם באיברים אחרים (כגון גרורות של ריאות או כבד).
סרטן הלבלב: מהלך המחלה והפרוגנוזה
מהלך המחלה בסרטן הלבלב תלוי בעיקר בסוג הגידול: רוב הקרצינומות בלבלב הן אדנוקרצינומות (מפותחות מהתאים שמרפדים את צינורות הבלוטות האקסוקריניים). גידולים אלה גדלים במהירות ומתפשטים לאזורים אחרים בגוף באמצעות הדם והלימפה. אם הם לא מתגלים מוקדם (מה שנדיר), הפרוגנוזה נראית גרועה למדי. לעומת זאת, צורות נדירות יותר של סרטן הלבלב נוטות לגדול לאט יותר ופחות אגרסיבי. לכן הפרוגנוזה שלך בדרך כלל נוחה יותר.
באופן כללי, ככל שקרצינומה של הלבלב מתגלה ומטופלת מוקדם יותר, כך סיכויי ההחלמה טובים יותר. אם הגידול אינו ניתן לתפעול, תוחלת החיים נמוכה: בממוצע, אלה שנפגעים מתים שלושה עד ארבעה חודשים לאחר האבחון.
בסך הכל, לסרטן הלבלב יש את שיעורי ההישרדות הנמוכים ביותר מכל סוגי הסרטן: חמש שנים לאחר האבחון, רק תשעה עד עשרה אחוזים מהחולים עדיין לא מתו מהגידול בלבלב (שיעור הישרדות יחסית לחמש שנים לגרמניה).
מידע נוסף
ספרים:
- סרטן הלבלב: ייעוץ ועזרה לנפגעים ולקרובי משפחתם (ייעוץ ועזרה) מאת הרמן דלברוק, קוהלהמר, 2010
הנחיות:
- הנחיה "קרצינומה של הלבלב האקסוקריני" של האגודה הגרמנית לסרטן והחברה הגרמנית לגסטרואנטרולוגיה, עיכול ומחלות מטבוליות.
- הנחיית המטופל "סרטן הלבלב" של האגודה הגרמנית לסרטן והחברה הגרמנית לגסטרואנטרולוגיה, עיכול ומחלות מטבוליות.
עזרה עצמית:
- קבוצת העבודה של e -pancreatomized e. V.: https://www.bauchspeicheldruese-pankreas-selbsthilfe.de/
- מועדון הלבלב הגרמני e.V .: http://www.med.uni-magdeburg.de/dpc
- עזרה עצמית של TEB e.V: http://www.teb-selbsthilfe.de/
- מרכז סרטן הלבלב: http://www.bauchspeicheldruesenkrebszentrale.de/




-maskenparty-in-der-schule.jpg)