חֵרשׁוּת
קלמנס גודל היא פרילאנסרית בצוות הרפואי של
עוד על המומחים של כל תוכן נבדק על ידי עיתונאים רפואיים.חירשות (חירשות, סורדיטות, אנקוזיס) פירושה חוסר שמיעה מוחלט. יש לכך סיבות רבות. חירשות יכולה להיות מולדת או נרכשת ויכולה להיות חד צדדית או דו צדדית. במקרים רבים, הגורם המכריע לפרוגנוזה הוא עד כמה מוקדם לזיהוי וטיפול בליקוי השמיעה. חירשות בלתי מזוהה יכולה להוביל לעיכובים התפתחותיים חמורים, במיוחד בשפה, בילדים בפרט. קרא כאן את כל מה שאתה צריך לדעת על חירשות.
קודי ICD למחלה זו: קודי ICD הם קודים מוכרים בינלאומיים לאבחונים רפואיים. ניתן למצוא אותם, למשל, במכתבי רופא או בתעודות של כושר עבודה. H93H83H91H90
חירשות: תיאור
חירשות או המונח חירשות, המשמש לעתים קרובות באופן נרדף, מתאר את אובדן השמיעה המוחלט. הסיבה יכולה להיות לאורך כל הדרך בין תפיסת הקול באוזן לבין עיבוד גירויים אקוסטיים במוח. כתוצאה מכך, ישנן גם צורות של חירשות בהן האדם המושפע יכול להרים צלילים באוזניהם, אך אינו יכול לעבד אותן וכך להבין אותן.
חירשות יכולה להיות חד צדדית או דו צדדית, מולדת או נרכשת. במקרים מסוימים הוא זמני בלבד (למשל כחלק מדלקת אוזניים), במקרים אחרים הוא קבוע.
אנטומיה ופיזיולוגיה של האוזן
לאוזן שלושה חלקים: האוזן החיצונית, האוזן התיכונה והאוזן הפנימית.
האוזן החיצונית מורכבת מאפרכסת ותעלת השמיעה החיצונית דרכה מגיעים גלי הקול לאוזן התיכונה (הולכת אוויר).
המעבר לאוזן התיכונה נוצר על ידי עור התוף, המחובר ישירות לפטיש הנקרא (malleus). יחד עם שתי עצמות קטנטנות אחרות (סדן = incus ו- stapes = stapes), הפטיש יוצר את מה שנקרא אוסטיקלים. הם מעבירים את הצליל מתוף התוף דרך האוזן התיכונה לאוזן הפנימית, שם נמצאת התפיסה השמיעתית.
האוזן הפנימית והאוזן התיכונה ממוקמות במידה רבה בעצם הפטרית, חלק מהגולגולת הגרמית. הצליל מועבר מהאוסטיקלים דרך החלון שנקרא אליפסה לתוך השבלול המלא בנוזל. עם זאת, הצליל יכול לעקוף נתיב זה דרך עור התוף ולהגיע גם לשבלול באמצעות עצם הגולגולת (הולכת עצם). הצליל נרשם בשבלול ומועבר למוח דרך עצב השמיעה, מעובד תחילה במוח הצידי ולאחר מכן נשלח למרכזי עיבוד גבוהים יותר. כל שלב של תפיסת השמיעה והעיבוד יכול להפריע ולהוביל לחירשות.
הבחנה בין אובדן שמיעה לחירשות
חירשות היא תפיסת שמיעה לקויה, חירשות היא אובדן שמיעה מוחלט. ניתן לקבוע את ההבחנה בצורה אובייקטיבית באמצעות בדיקת שמיעה (אודיומטריה של סף הטון): אובדן השמיעה נקבע באזור השפה הראשית. אזור השפה העיקרי הוא טווח התדרים שבו הדיבור האנושי מתרחש בעיקר. זה בין 250 ל 4000 הרץ (הרץ). תדרים באזור הדיבור הראשי נתפסים היטב על ידי האוזן האנושית, ולכן אובדן שמיעה באזור זה הוא חמור במיוחד.
היקף ליקוי השמיעה נקבע כאובדן שמיעה (נתון בדציבלים = dB) בהשוואה לשמיעה רגילה. נבדלת בין אובדן שמיעה קל (20 עד 40 dB), בינוני (מ -40 dB) וחמור (מ -60 dB). אובדן שמיעה שיורי מתאר אובדן שמיעה בין 90 ל 100 dB. מאובדן שמיעה של 100 dB באזור השפה העיקרית, הגדרת החירשות מתקיימת.
תדירות
כשניים מתוך אלף ילדים חירשים בשתי האוזניים מלידתם. חירשות חד -צדדית מולדת, לעומת זאת, מופיעה אצל פחות מילד אחד מאלף. אצל תינוקות עם גורמי סיכון (למשל פג) הסיכון לחירשות גבוה פי עשרה. על פי איגוד החירשים, כ -80,000 איש חרשים בגרמניה. כ -140 אלף איש סובלים מאובדן שמיעה כה חמור שהם זקוקים למתורגמן בשפת הסימנים.
חירשות: סימפטומים
מבדילים בין חירשות חד -צדדית לדו -צדדית. יש אנשים שחירשים מלידה. במקרים אחרים הקהות מתפתחת לאט או מתרחשת בפתאומיות (למשל עקב תאונה).
חירשות חד צדדית
בחירשות חד צדדית השמיעה אינה מושלמת, אך בדרך כלל היא מוגבלת במידה ניכרת. לעתים קרובות אנשים אחרים מבחינים כי האדם הנוגע בדבר מגיב מאוחר מדי או כלל לא לרעשים (כגון מכה חזקה פתאומית). מכיוון שבאופן כללי השמיעה נפגעת קשה, אנשים עם חירשות חד צדדית שואלים שאלות נוספות במהלך שיחה, מכיוון שלרוב הם אינם מסוגלים לספוג את המידע מהשיחה במלואה. בנוסף, אנשים חירשים באוזן אחת מדברים לעתים קרובות בקול רם מאוד (לפעמים עם ביטוי לקוי) ומשמיעים את צלילי הרדיו והטלוויזיה בצורה ניכרת. התנהגות כזו היא בדרך כלל האינדיקציה הראשונה לאובדן שמיעה או לחירשות חד צדדית.
אנשים הסובלים מחירשות חד -צדדית יכולים גם הם להתקשות לדעת מה הכיוון שאליו צליל מגיע. יכולת לקויה זו לאתר את כיוון מקורות הרעש יכולה להיות בעייתית בחיי היומיום, למשל בעת חציית רחוב. אנשים הסובלים מחירשות חד צדדית מתקשים לעתים קרובות גם לכבות את רעשי הרקע: קשה להם יותר לעקוב אחר שיחה כאשר יש רעש גבוה ברקע (למשל ממוסיקה או משיחות אחרות). האינטראקציה החברתית יכולה להפריע לצמיתות בשל התקשורת הקשה עם הסביבה.
חירשות דו צדדית
במקרה של חירשות דו -צדדית, תחושת השמיעה אובדת לחלוטין והתקשורת באמצעות חילופי מידע אקוסטי כגון דיבור אינה אפשרית. מסיבה זו, התפתחות הדיבור נפגעת מאוד בקרב ילדים חרשים, במיוחד אם החירשות קיימת מאז הלידה. החשד לחירשות דו -צדדית אצל ילדים קטנים עולה כאשר הם כמובן אינם מגיבים לרעשים.
חירשות דו צדדית, המתרחשת בהקשר של מחלות גנטיות, מלווה פעמים רבות בחריגות אחרות, למשל מומים בעיניים, בעצמות, בכליות או בעור. בשל הצימוד ההדוק של תחושת האיזון והשמיעה, סחרחורת והתקפי בחילה יכולים להתרחש גם במקרה של חירשות.
חירשות: סיבות וגורמי סיכון
ישנם מגוון סיבות לחוסר תחושה. בגסות, הסיבה יכולה להיות גם באוזן (במיוחד בתחושת הקול באוזן הפנימית) וגם בתחנות אחרות של מסלול השמיעה במוח. אפשר גם שילוב של מספר סיבות. באופן כללי, חירשות יכולה לנבוע מהפרעה בהולכת קול, הפרעת תחושת קול או הפרעת שמיעה פסיכוגנית:
הפרעת הולכת קול היא כאשר הצליל המגיע דרך תעלת השמע החיצונית אינו מועבר בדרך כלל דרך האוזן התיכונה לאוזן הפנימית. הסיבה לכך היא בדרך כלל פגיעה באוסטיקות שמעצימות הקול באוזן התיכונה. הפרעה מוליכה יכולה להיות גורם לאובדן שמיעה, אך אינה נכללת כסיבה היחידה לחירשות. גם מבלי שהצליל יועבר באוויר (הולכת אוויר), אפשר לקלוט צליל, שכן חלק קטן ממנו מגיע גם לאוזן הפנימית דרך עצמות הגולגולת (הולכת עצם). הפרעה מוליכה יכולה להיות מולדת או נרכשת.
במקרה של הפרעה חושית, העברת הקול לאוזן הפנימית תקינה. אולם, שם האותות האקוסטיים הנכנסים בדרך כלל אינם רשומים (ליקוי שמיעה חושי). במקרים נדירים האותות נרשמים באוזן הפנימית, אך אינם מועברים למוח ונתפסים שם - בין אם בשל הפרעה של עצב השמיעה (הפרעת שמיעה עצבית) או מסלול השמיעה המרכזי (הפרעת שמיעה מרכזית). הפרעת תחושה חושית יכולה להיות גם מולדת או נרכשת.
ליקוי שמיעה פסיכוגני: במקרים נדירים הפרעות פסיכיאטריות עלולות לגרום לחירשות. לחץ נפשי יכול להוביל לפגיעה בשמיעה גם ללא פגיעה ניכרת באוזניים. עם בדיקות שמיעה אובייקטיביות שאינן תלויות בשיתוף הפעולה של המטופל, ניתן להעריך האם אותות אקוסטיים עדיין מגיעים למוחו של המטופל או לא.
חירשות מולדת
יש ליקויי שמיעה גנטיים. אינדיקציה לכך עשויה להיות עלייה בשכיחות החירשות במשפחה. חירשות גנטית מופעלת על ידי מומים באוזן הפנימית או במוח. מה שנקרא תסמונת דאון (טריזומיה 21), למשל, יכולה לגרום לחירשות שנקבעה גנטית.
בנוסף, זיהומים של האם במהלך ההריון (למשל אדמת) עלולים לפגוע בהתפתחות השמיעה התקינה של הילד שטרם נולד ובכך להוביל לפגיעה בשמיעה ואף לחירשות. בנוסף, תרופות מסוימות, אך גם תרופות (במיוחד אלכוהול וניקוטין) במהלך ההריון מגבירות את הסיכון לנזקי שמיעה אצל הילד. דוגמאות ידועות לתרופות מזיקות לאוזניים (אוטוטוקסיות) הן תלידומיד ואנטיביוטיקה שונות מקבוצת האמינוגליקוזידים, המקרולידים והגליקופפטידים.
מחסור בחמצן ודימום מוחי במהלך הלידה יכול גם לגרום לחירשות. פגים, למשל, שלרוב סובלים ממחסור בחמצן זמן קצר לאחר הלידה עקב חוסר בשלות ריאות, יש סיכון מוגבר ללקות שמיעה. גם תינוקות שנמצאים בחממה יותר מיומיים יש סיכון מוגבר לחירשות.
מחקרים שנעשו לאחרונה הראו כי עיכוב התפתחותי בהתבגרות מסלול השמיעה יכול להוביל גם לאובדן שמיעה. במקרה זה, השמיעה משתפרת לעתים קרובות במהלך השנה הראשונה לחיים. אולם לעיתים נמשכת אובדן שמיעה או חירשות.
חירשות נרכשת
הסיבה השכיחה ביותר לחירשות נרכשת היא זיהום חמור או ממושך של האוזן. זה יכול לפגוע קשות הן באוזן התיכונה (הולכת הקול) והן באוזן הפנימית (תחושת קול). זיהומים של קרום המוח (דלקת קרום המוח) או המוח (דלקת המוח) יכולים גם הם לגרום לחירשות: חירשות הנגרמת על ידי דלקת קרום המוח יכולה להוביל לעיצוב של השבלול.דלקת המוח יכולה לפגוע במערכת העצבים במוח שאחראית להעברת מידע אקוסטי מהאוזן הפנימית. נקודת הקבלה למידע זה במוח (קליפת המוח השמיעתית) עלולה להיפגע גם מדלקת המוח ובכך לגרום לחירשות.
תרופות יכולות לא רק לפגוע בילד שטרם נולד במהלך ההריון, אלא גם לעיתים הן הגורם לליקוי שמיעה או חירשות בחיים מאוחרים יותר. הרופאים אומרים כי לתרופות אלו יש השפעה אוטוטוקסית (מזיקה לאוזניים). בנוסף לתרופות מסוימות לסרטן (כימותרפיות), זה כולל גם חומרים מייבשים מסוימים (משתנים) ומגוון שלם של אנטיביוטיקה. אבל חומצה אצטילסליצילית, תרופה נפוצה לשיכוך כאבים וחום, הוכחה כבעלת השפעה אוטוטוקסית. עם זאת, הוא נמוך משמעותית בהשוואה לתרופות הנ"ל.
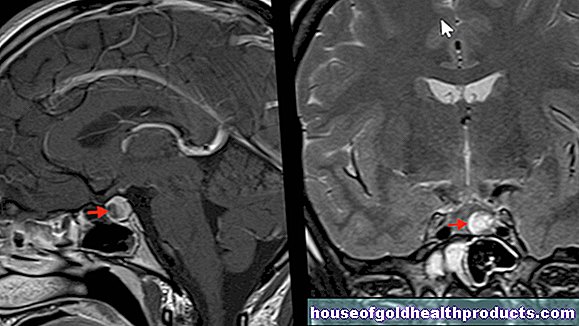
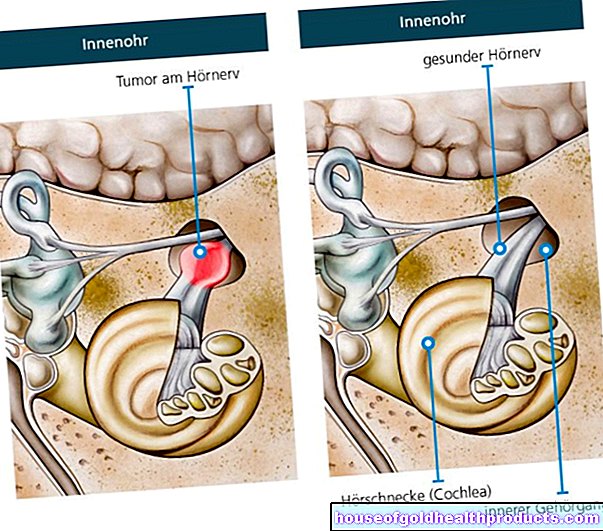
סיבה חשובה נוספת לחירשות נרכשת היא גידולים. הגידול השכיח ביותר שמוביל לאובדן שמיעה הוא הנוירומה האקוסטית כביכול. זהו גידול שפיר שמקורו בכיסוי של עצב השמיעה (עצב שבלול). עצב השמיעה עצמו עובר בתעלה גרמית צרה. הגידול המתרבים סוחט יותר ויותר את העצב בגבול הגרמי, מה שמשבש או אפילו קוטע את קו האות בין האוזן הפנימית למוח. התוצאה היא בעיקר קהות חד צדדית ובדרך כלל מתקדמת לאט. באופן עקרוני, גידולים במוח יכולים להוביל גם לחירשות, ואין לזלזל בנזקי שמיעה הנגרמים מחשיפה לרעש. סיבות אחרות לחירשות נרכשת הן הפרעות במחזור הדם, אובדן שמיעה פתאומי או מחלות כרוניות של האוזן כגון מה שנקרא אוטוסקלרוזיס. לעתים רחוקות יותר מזהמים תעשייתיים (כגון פחמן חד חמצני) ופציעות מביאים גם לחוסר תחושה.
חירשות: בדיקות ואבחון
מחקרים מצביעים על כך שהורים נוטים להעריך יתר על המידה את יכולת השמיעה של ילדיהם כאשר הם חושדים באובדן שמיעה או בחירשות. יש להתייחס ברצינות לכל חשד לחירשות, במיוחד בילדות. המומחה ברפואת אוזניים, אף וגרון (ENT) הוא איש הקשר הנכון במקרה זה. בשיחה לאיסוף ההיסטוריה הרפואית (אנמנזה), הרופא ישאל בעיקר מה הסיבה לחשד, גורמי סיכון להפרעות שמיעה וחריגות קודמות.
על פי איגוד המומחים האמריקאי ASHA (איגוד שמיעת שפות הדיבור האמריקאי), יש להתייחס ברצינות לחריגות הבאות בילדים מכיוון שהן יכולות להצביע על ליקוי שמיעה או חירשות:
- לרוב הילד אינו מגיב לדיבור או לשיחות.
- ההוראות אינן פועלות כהלכה.
- "איך" או "מה" משמשים לעתים קרובות לשאול.
- התפתחות השפה אינה מותאמת לגיל.
- הבנת השפה מתקשה על ידי ביטוי לקוי.
- בעת צפייה בטלוויזיה או האזנה למוסיקה, הילד מגביר את עוצמת הקול גבוהה במיוחד.
ניתן להעביר אינדיקציות אלה גם למבוגרים מושפעים, אם כי ביטוי רגיל יחסית בקרב מבוגרים שלא היו חירשים מילדותם.
לאחר האנמנזה מתקיימות בדיקות ובדיקות שונות להבהרת כל חשד לחירשות. עם זאת, בדיקות השמיעה השונות (חלקן מתאימות לילדים) מאפשרות בדרך כלל רק אמירה לגבי יכולת השמיעה בשילוב. הבדיקה המדויקת של שמיעה והבנת הדיבור משמשת גם לקביעת מידת ליקוי השמיעה או כושר העבודה המופחת (אצל מבוגרים).
שיקוף אוזניים (אוטוסקופיה)
ראשית, הרופא יבחן את אוזנו של האדם הפגוע בעזרת אוטוסקופ (זכוכית מגדלת עם מקור אור משולב). הוא כבר יכול לקבוע אם עור התוף שלם והאם יש מאחוריו התפליט באוזן התיכונה. עם זאת, ניתן להשתמש בזה רק להצהרה על האנטומיה. בדיקה זו מספקת מידע מוגבל בלבד על תפקוד האוזן.
מבחן ובר ורין
שתי בדיקות פשוטות (בדיקת וובר ורין) יכולות לספק מידע חשוב אודות סוג ומיקום ליקוי השמיעה. הרופא גורם למזלג כוונון לרטוט וממקם את קצה מזלג הכוונון בנקודות שונות סביב הראש:
בבדיקת ובר הרופא מניח את מזלג הכוונון של המטופל באמצע הראש ושואל האם המטופל יכול לשמוע את הצליל טוב יותר באוזן אחת מאשר באוזן השנייה. בדרך כלל יכולת השמיעה זהה בשתי האוזניים. עם זאת, אם המטופל שומע את הצליל חזק יותר מצד אחד (לרוחב), הדבר יכול להצביע על הפרעת קול או הפרעה בתחושה אקוסטית: אם המטופל שומע את הצליל חזק יותר על האוזן החולה, הדבר מצביע על הפרעה בהולכת הקול. במקרה של דלקת אוזן התיכונה, למשל, הצליל משתקף במידה מסוימת על ידי הדלקת ולכן נתפס חזק יותר על האוזן החולה. מצד שני, אם המטופל מרגיש את הצליל חזק יותר בצד הבריא, הדבר מצביע על הפרעה בתחושת הקול באוזן החולה.
בדיקת רין מתבצעת בנוסף למבחן ובר. בבדיקה זו, מזלג הכוונון מונח על העצם שמאחורי האוזן (מאסטואיד) עד שכבר לא ניתן לשמוע את הצליל. ואז מזלג הכוונון, שבדרך כלל עדיין רוטט, מוחזק מול האוזן. עם שמיעה רגילה, הצליל יישמע שוב כיוון שהולכת האוויר טובה יותר מהולכת העצם.
בדיקות שמיעה: שיטות סובייקטיביות שיטות סובייקטיביות של בדיקת שמיעה דורשות שיתוף פעולה של המטופל. הם מאפשרים לבדוק את כל נתיב תהליך ההאזנה.
באופן עקרוני ניתן להעביר את הצליל דרך הולכת האוויר דרך תעלת האוזן כמו גם דרך העצם (הולכת עצם) ואז להיתפס באוזן הפנימית. האוזן מיועדת לקלוט קול בעיקר דרך צינור האוויר. אם מבני האוזן החיצונית והאמצעית הדרושים להולכת האוויר ניזוקים, האדם המושפע עדיין יכול לרשום את הצליל המגיע לאוזן הפנימית דרך העצמות באוזן הפנימית. מסיבה זו, בבדיקות רבות או אוזניות רגילות יכולות לשמש כמקור קול או אוזניות מיוחדות המעבירות את הצליל לעצם שמאחורי האוזן.
מבחן השמיעה הקלאסי נקרא על ידי רופאים אודיומטריה. באודיומטריה של סף צלילים, שמיעת הצלילים דרך אוזניות או אוזניות הולכת עצם משמשת לקביעת סף השמיעה התלוי בתדר. סף השמיעה ניתן בדציבלים (dB) ואומר עד כמה יכול להיות צליל שקט שהחולה בקושי יכול לתפוס אותו. על מנת לבדוק את סף השמיעה במגרשים (תדרים) שונים, משמיעים למטופל סדרת צלילים בתדרים שונים בזה אחר זה. כל צליל הולך ומתגבר. המטופל צריך ללחוץ על כפתור ברגע שהוא תופס את הצליל. מכיוון שהצליל הולך ומתגבר, ניתן להניח שיכולת השמיעה מוגבלת יותר ככל שהמטופל מאוחר יותר תופס את הצליל ולוחץ על הכפתור.
אודיומטריה של דיבור היא תוספת לאודיומטריה של סף הטון. במקום צלילים, מילים או צלילים מושמעים למטופלים, שעליהם לזהות ולחזור עליהם. באופן זה ניתן לבדוק גם את הבנת השפה. יש לזה חשיבות מיוחדת בחיי היומיום וגם עוזר, למשל, להתאים מכשירי שמיעה בצורה נכונה. התוצאות של אודיומטריה של סף הטון מוצגות באופן גרפי באודיוגרמה שנקראת. על זה, הרופא יכול לראות את התדרים שבהם המטופל לקוי בביצועי השמיעה (מידע על אובדן השמיעה בדציבלים). זה מספק לרופא מידע על הסיבות האפשריות לאובדן השמיעה. לדוגמה, ניכרת שמיעה הקשורה לרעש עקב אובדן שמיעה בטווח של צלילים גבוהים, למשל בתדר של 4000 הרץ (הרץ), מורגשת. אובדן שמיעה של 100dB באזור השפה העיקרית (ראה לעיל תחת "תיאור") תואם לחירשות בהגדרה.
בנוסף לאודיומטריה, בדיקות שמיעה אחרות משמשות גם ילדים במיוחד כדי לבדוק את יכולת השמיעה שלהם. אם סירוב ללבוש אוזניות או שאינו אפשרי, כמו במקרה של ילדים קטנים, הצליל מוצג באמצעות רמקולים. למרות שהליך זה אינו מאפשר בדיקה נפרדת של האוזניים, הוא עדיין מספק מידע על יכולת השמיעה. הליכים מיוחדים נוספים למקרים אלה הם אודיומטריה התנהגותית, אודיומטריה רפלקסית, התניה חזותית ואודיומטריה של משחק מותנה.
בנוסף, בדיקות כגון מה שנקרא SISI (Short Increment Sensitivity Index) או בדיקת פאולר מספקות מידע האם ניתן למצוא את הגורם לליקוי / חירשות השמיעה ברישום הקול בשבלול או במערכת העצבים הסמוכה ( מערכת שמיעה) היא.
בדיקות שמיעה: שיטות אובייקטיביות
הליכי בדיקת השמיעה האובייקטיביים דורשים מעט מאוד שיתוף פעולה מצד המטופל. על ידי בחינת חלקים ממסלול השמיעה, הם עוזרים לקבוע את סוג והיקף לקות השמיעה. ברוב המקרים, ניתן להשתמש בהם גם כאשר לא ניתן לבצע הליכים סובייקטיביים עם מטופל.
טימפנומטריה (אודיומטריה של התנגדות) היא בדיקה חשובה ביותר שיש להשתמש בה לכל ילד החשוד כבעל הפרעת שמיעה: גלי קול הנכנסים לאוזן מגיעים אל עור התוף (טימפנום) דרך תעלת השמיעה החיצונית. הטימפנום הוא עור דק שמונע על ידי גלי הקול. תנועה זו מעוררת תנועה של עצמות הזרם במורד הזרם, המפעילה את מפל תפיסת הקול. בעזרת טימפנומטריה, הרופא מחדיר בדיקה לאוזן, מה שהופך אותה לאטומה. החללית פולטת טון ויכולה למדוד ברציפות את ההתנגדות של עור התוף ובכך גם של עצמות הזרם במורד הזרם. לפיכך, ניתן לבדוק את הפונקציונליות של האוזן התיכונה.
רפלקס הסטפדיוס הוא תגובה לקול חזק. מה שנקרא stapedius הוא שריר שיכול להטות את עצם השתן השלישית על ידי התכווצותו כך שהצליל מתוף התוף לא יועבר לאוזן הפנימית. שריר זה מגן על האוזן הפנימית מפני נפח גבוה. בעת מדידת רפלקס stapedius נקבע סף הרפלקס, כלומר ערך הנפח שממנו מופעל הרפלקס. בדיקה זו יכולה לקבוע אם עצמות האוזן באוזן התיכונה יכולות לנוע כרגיל.
מאז 2009, כל הילודים נבדקו בחירשות. המטרה היא לאתר הפרעות שמיעה מוקדם עד החודש השלישי לחיים ולהתחיל בטיפול עד החודש השישי לחיים. שתי השיטות הבאות משמשות גם בהקרנת יילוד זה.
מצד אחד, זה כולל מדידה של מה שנקרא פליטות אוטואקוסטיות - הליך ללא כאבים לבדיקת תפקוד השבלול. הפליטות הינן הד שקט מאוד המגיעות מהאוזן הפנימית. תאי השיער החיצוניים באוזן הפנימית שולחים הד זה בתגובה לגל קול נכנס. לא ניתן לתפוס את ההד הזה בעצמך. אבל אתה יכול לרשום אותו עם מיקרופונים רגישים מאוד. המיקרופונים האלה מוחדרים לאוזן והופכים אותה לאטומה. הם שילבו מקור צליל שממנו נפלטים צלילים על מנת לעורר הד מהאוזן הפנימית.
השיטה השנייה היא מה שנקרא אודיומטריה של גזע המוח (למשל BERA). היא בוחנת את אזורי העצב והמוח שאחראים לשמיעה. בעזרת הדחפים החשמליים הנמדדים על הקרקפת, ניתן להעריך אם הצליל לא רק נרשם באוזן הפנימית, אלא ניתן להעביר אותו גם דרך דרכי העצבים המחוברות ולעבד במוח. מטופלים על המטופל אוזניות שפולטות צליל. האלקטרודות המחוברות לקרקפת מודדות הן את צורת ההתרגשות החשמלית והן את הזמן בין הקול לתגובה החשמלית בעצבים ובמוח.
בדיקות נוספות לחירשות
במיוחד במקרה של חירשות פתאומית, יש לחפש סיבות ספציפיות כגון גוף זר שסתום את תעלת האוזן, זיהומים חמורים ושימוש בתרופות מסוימות.
נהלי הדמיה משמשים אם המטופל יקבל שתל שבלול (מתכנן את ההליך) או אם יש חשד לסרטן או למום כגורם לחירשות. בעזרת הדמיית תהודה מגנטית (MRT) או טומוגרפיה ממוחשבת (CT) המוח או האוזן ממופים בפירוט.
בדיקות דם בדרך כלל אינן מועילות אם אתה חושד בחירשות. הם מועילים רק במקרים מסוימים, למשל לבירור זיהומים או אם יש אינדיקציות למחלה מטבולית. לפעמים אובדן שמיעה או חירשות נובעים ממחלות חוזרות ונשנות של האוזן, האף והגרון כתוצאה מרגישות מוגברת לזיהומים. בדיקת דם יכולה לעזור להסביר זאת כאן.
בדיקות נוספות, כגון בדיקות אצל רופא עיניים או נוירולוג, עשויות להידרש אם החולה חירש. במקרים מסוימים, במיוחד עם סיבות גנטיות או חירשות משפחתית, ניתן לבצע ייעוץ גנטי. גנטיקאים אנושיים הם מומחים בניתוח מידע גנטי ומחלות. במקרה של מחלות גנטיות קשות, הם יכולים להציע עזרה גם להורים חרשים כאשר הם רוצים להביא ילדים לעולם.
אצל ילדים, בדיקות השמיעה עוקבות אחריהם בדיקות שפה והתפתחות, מכיוון ששמיעה שלמה היא דרישה בסיסית להתפתחות שפה תקינה. יש לטפל בהקדם האפשרי בכל חירשות שקיימת מאז הלידה או הילדות המוקדמת. אחרת, לרוב לא ניתן לתקן לחלוטין הפרעות בהתפתחות השפה שנוצרו. חירשות המתרחשת לאחר הילדות אינה משפיעה בדרך כלל על הדיבור.
חירשות: טיפול
ברוב המקרים חוסר תחושה הוא בלתי הפיך. עם זאת, ישנן שיטות רבות לגישור בין האזורים החריגים של מערכת השמיעה המסובכת ובכך עדיין לאפשר שמיעה.
אמצעי הטיפול תלויים בשאלה האם יש חירשות מוחלטת או שיש עדיין מעט שמיעה שיורית. במקרה האחרון יתכן ושימוש במכשירי שמיעה. במקרה של חירשות מוחלטת, במיוחד אם היא דו -צדדית, מכשירי שמיעה לא יהיו הגיוניים. במקום זאת, ניתוח יכול להיות מועיל בו ניתנת לאדם הנוגע בדבר תותבת באוזן הפנימית (המכונה גם שתל שבלול). במידת האפשר, יש להשתמש בזה מוקדם ככל האפשר בילדים עם חירשות על מנת ליצור את התנאים הטובים ביותר לרכישת שפה. אמצעי השיקום חשובים לאחר ההליך, במיוחד אימוני האזנה ודיבור אינטנסיביים.
בנוסף לספקם מכשירי שמיעה או שתל שבלול, אנשים מושפעים צריכים לקבל תמיכה מיוחדת. ילדים נהנים במיוחד מלימוד טכניקות כמו קריאת שפתיים ושפת סימנים בשלב מוקדם. ככלל, הדבר הגיוני גם לאנשים בסביבתו הקרובה של האדם הנוגע בדבר.
חירשות: מהלך מחלות ופרוגנוזה
בהתאם לסיבה לליקוי שמיעה, היא יכולה להישאר זהה בהיקפה או לעלות בחומרתה לאורך זמן. אובדן שמיעה יכול להתפתח לחירשות עם הזמן. לכן יש להכיר ולדאוג להידרדרות שמיעה מתקדמת כזו בשלב מוקדם - לפעמים ניתן לנקוט באמצעים מתאימים למניעת חירשות. מעל לכל, יש לבדוק את יכולת השמיעה של ילדים - כפי שקשה להעריך לעתים קרובות - על ידי בדיקות שמיעה בחשד הקל ביותר לליקוי שמיעה.
בדרך כלל אי אפשר להפוך חירשות קיימת. הליכים מודרניים כגון פרוטזת האוזן הפנימית יכולים לתרום תרומה מכרעת למניעת נזקים תוצאתיים הנגרמים מחירשות. המשכי חירשות אלה כוללים התפתחות של הפרעת הבנה בדיבור והפרעות התפתחותיות בתחומים הרגשיים והפסיכו -סוציאליים.
none: מְנִיעָה מערכות איברים סמים אלכוהול