מחלת אוסלר
ריקרדה שוורץ למדה רפואה בווירצבורג, שם סיימה גם את הדוקטורט. לאחר מגוון רחב של משימות בהכשרה רפואית מעשית (PJ) בפלנסבורג, המבורג וניו זילנד, היא עובדת כעת בנוירורדיולוגיה ורדיולוגיה בבית החולים האוניברסיטאי טובינגן.
עוד על המומחים של כל תוכן נבדק על ידי עיתונאים רפואיים.מחלת אוסלר היא מחלה תורשתית נדירה שבה מתפתחים כלי דם מורחבים באופן חריג בחלקים שונים של הגוף. כלי זה פגיעים בקלות, ולכן הדימום מתרחש לעתים קרובות, למשל בצורה של דימום מהאף. עדיין לא ניתן לרפא. עם זאת, אפשרויות טיפול סימפטומטיות שונות מאפשרות לרוב האנשים לנהל חיים נורמליים במידה רבה. כאן תוכל לקרוא את כל מה שאתה צריך לדעת על מחלת אוסלר.
קודי ICD למחלה זו: קודי ICD הם קודים מוכרים בינלאומיים לאבחונים רפואיים. ניתן למצוא אותם, למשל, במכתבי רופא או בתעודות של כושר עבודה. I78

מחלת אוסלר: תיאור
מחלתו של אוסלר (תסמונת Rendu-Osler-Weber) נקראה על שם הגילוי שלה והיא ידועה גם בשם Telangiectasia המורגית תורשתית (HHT). מונח זה כבר מסתיר את המאפיינים המהותיים של מחלה זו:
"תורשתי" פירושו שמדובר במחלה תורשתית. המונח "דימום" נגזר מהיוונית "haima" (דם) ו- "rhegnynai" (זרימה) ומתאר את הדימום המתרחש במחלת אוסלר, כגון דימום מהאף, שיעול דם או דימום במערכת העיכול. המילה "telangiectasia" באה גם מהיוונית: "telos" (רחב), "angeion" (כלי) ו- "ektasis" (הרחבה). זה מתאר את תסמיני העור האדומים והנקודתיים הנראים במיוחד על הפנים. אלה הן הגדלות פתולוגיות של כלי הדם הקטנים ביותר (נימים).
אין נתונים מהימנים על שכיחות מחלת אוסלר. ה Deutsches Ärzteblatt מתאר כי אחד מכל 10,000 איש נפגע ממחלה זו. בסך הכל מדובר במחלה נדירה. אולם מחלת אוסלר שכיחה יותר בצרפת, בדנמרק וביפן.
מחלת אוסלר: סימפטומים
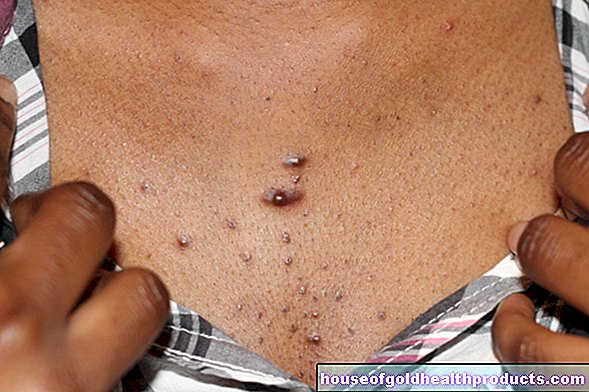
התסמינים של מחלת אוסלר יכולים להיות שונים מאוד. הסימפטום הראשון הוא בדרך כלל דימום באף כבד וחוזר על עצמו באופן קבוע. בדרך כלל זה קורה לפני גיל 20. רק מאוחר יותר מופיעות התרחבות כלי הדם (Telangiectasias) האופייניים לפנים, לאצבעות ולחלקים אחרים של הגוף.
בנוסף, מחלת אוסלר פוגעת בכבד ב -80 % מהחולים, במערכת העיכול ב -44 %, בריאות ב -33 % ובמוח של עד 15 %. ברוב המקרים מתפתחים חיבורים קצרים בין עורקים לוורידים. כתוצאה מכך, הדם מתנקז מהעורקים (לחץ גבוה) אל הוורידים (לחץ נמוך), וממלא את הוורידים בדם יתר על המידה. הוורידים עומסים על ידי זרימת הדם המוגברת ונוצר גודש דם בוורידים. בהתאם לאיבר הפגוע, גודש ורידי זה יכול להיות בעל השלכות שונות.
דימום מהאף
אפיסטקסיס הוא הסימפטום האופייני למחלת אוסלר: אצל עד 90 אחוז מהחולים, דימומים מהאף הספונטניים, הכבדים ולעתים קרובות חוזרים על עצמם במהלך המחלה. אין גורם ספציפי כגון תאונה או נפילה. דימום באף הוא בדרך כלל אחד התסמינים הראשונים של המחלה, המתרחשת בדרך כלל עד גיל 20. במקרים נדירים היא מתבטאת גם לאחר מכן.
Telangiectasia
פירוש הדבר הוא נימים מורחבים. במחלת אוסלר Telangiectasias מופיעים כתמים קטנים, אדמדמים ונקודתיים על העור. מכיוון שמחלת אוסלר היא מחלה מערכתית, היא יכולה להתרחש באופן עקרוני בכל מקום בגוף. מיקומים נפוצים במיוחד הם אזור הפנים (הלחיים, השפתיים, הלשון, האף או האוזניים) והאצבעות (כאן במיוחד בקצות האצבעות).
כָּבֵד
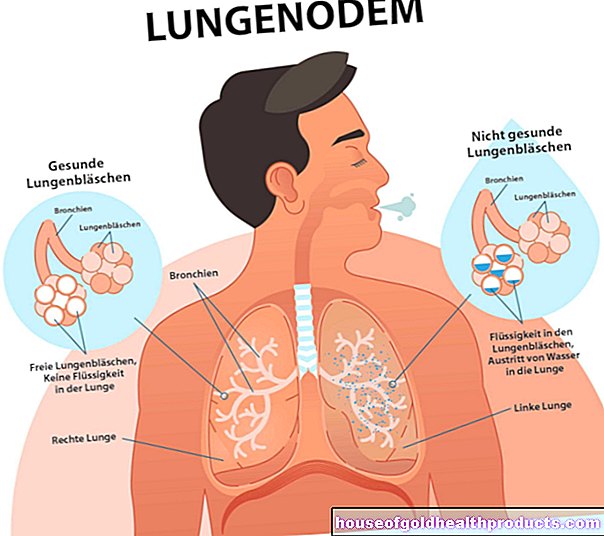
הכבד מושפע גם בכ -80 אחוזים מחולי אוסלר. ישנם קשרים קצרים בין עורקים לוורידים (shunts). ברוב המכריע של המקרים, שינויים בכלי הדם הללו אינם מביאים לתסמינים. אולם במקרים נדירים עלולים להתפתח אי ספיקת לב, לחץ דם גבוה בווריד הכבד או גודש במרה. הדם יכול לגבות בריאות (קוצר נשימה), כבד (עם תסמינים של יתר לחץ דם ורידי בכבד) או הרגליים (רגליים נפוחות, בצקת).
לחץ גבוה בווריד הכבד במחלת אוסלר יכול לעקוף את כלי הדם ולהוביל לדימום (הקאות של דם). בנוסף, יכול להיווצר מיימת ולפגיעה בתפקוד הגמילה של הכבד. יתכן גם שגורמי הקרישה הנוצרים בכבד מיוצרים רק במידה מוגבלת, מה שאומר שדימום יכול להתרחש ביתר קלות. אתה יכול להבחין בגודש במרה כאשר העור ולבן של העיניים הופכים צהובים. העור לרוב מגרד באי נוחות. הצואה עשויה להיות צבעונית והשתן עשוי להיראות חום.
מערכת עיכול
Telangiectasias ניתן למצוא גם במערכת העיכול במחלת אוסלר. בדרך כלל הם מתפתחים עם הגיל ועלולים לגרום לדימום במערכת העיכול. זה יכול לגרום לשינוי צבע שחור (שרפרף זפת) או דם בצואה. דימום חוזר ונשנה עלול לגרום לאנמיה.
ריאה
חיבורים קצרים בין מערכות כלי הדם העורקים והוורידים בריאות בדרך כלל גדולים יותר וידועים בשם מומים עורקים וריאתיים (PAVM). הם מופיעים אצל כשליש מהאנשים הסובלים ממחלת אוסלר ויכולים לגרום לשיעול דם.
בנוסף, קיים סיכון מוגבר לתסחיפים פרדוקסאליים עם מחלת אוסלר. ככלל, פקקים (קרישי דם) נוצרים בוורידים. אם הם משתחררים ונסחפים בזרם הדם כתסחיף, הם בדרך כלל מגיעים לכלי הריאה רק דרך הלב הימני, שם הם יכולים לחסום את כלי הריאה (תסחיף ריאתי). עם זאת, התסחיף אינו מגיע רחוק יותר אל הלב השמאלי ובכך גם לא אל כלי העורקים. איברים המקבלים דם עורקי מהלב השמאלי אינם בדרך כלל מושפעים מתסחיפים כאלה.
מערכת עצבים מרכזית
סימפטומים של מערכת העצבים המרכזית במחלת אוסלר נובעים בעיקר מחיבורים קצרים בריאות. חומר הנסחף מהורידים הריאתיים יכול להוביל להצטברות מוגלה חיידקית או שבץ. עם זאת, במחלת אוסלר יכולים להיות גם קשרים קצרים ישירים בין עורקים לוורידים במוח. הם מביאים בעיקר לכאבי ראש, התקפים ודימום.
מחלת אוסלר: סיבות וגורמי סיכון
מחלתו של אוסלר נגרמת על ידי שינוי גנטי שניתן לעבור בתורשה ללא קשר למין. המשמעות היא: אם אחד ההורים סובל ממחלת אוסלר, יש סיכוי של 50 אחוז שלילד יש גם את הנטייה הגנטית למחלת אוסלר. לנשא גנים לא תמיד יש את כל תסמיני המחלה (חדירה לא מלאה).
מחלת אוסלר: בדיקות ואבחון
אם מטופל סובל מתסמינים של מחלת אוסלר, על הרופא לבדוק את הקריטריונים שנקראים Curaḉao. ישנם ארבעה קריטריונים אופייניים למחלת אוסלר. על מנת לבצע אבחנה מהימנה של מחלת אוסלר, יש לעמוד לפחות בשלושה מהקריטריונים הללו. אם רק שניים מהקריטריונים חיוביים, הדבר מעיד רק על חשד למחלה, כך שיש צורך בבדיקות נוספות. אם רק קריטריון אחד חל, סביר להניח שאין מחלת אוסלר.
1) דימום מהאף
עם מחלת אוסלר הסובלים מהנפגעים סובלים מדימומים חוזרים של האף המתרחשים ללא גורם ספציפי (כגון נפילה).
2) טלנגיאקטסיה
הרופא בודק אם השפתיים, חלל הפה, האף והאצבעות מראים הגדלת כלי דם אדומים ונקבים. המאפיין של telangiectasias במחלת אוסלר הוא שהם נעלמים כאשר אתה לוחץ עליהם עם אובייקט שקוף (למשל מרית זכוכית).
3) מעורבות האיברים הפנימיים
בדיקות שונות עשויות להיות נחוצות כדי לברר האם גם איברים פנימיים כגון הריאות, הכבד או מערכת העיכול מושפעים: אם הרופא מדווח על אנמיה (אנמיה) הנגרמת כתוצאה מאיבוד דם ברור או בלתי מורגש (למשל דימום מהמעי) החשוד כבעל אוסלר מחלה, הוא שואב דם. זה משמש לקביעת רמת ההמוגלובין (Hb) בדם, הנמוך מדי באנמיה. על מנת לזהות התרחבות כלי הדם במערכת העיכול, יש צורך בבטן ובקולונוסקופיה. הרופא יכול לקבוע שינויים בכלי הדם בכבד בעזרת אולטרסאונד (סונוגרפיה). ניתן לראות שינויים בריאות או במוח בסריקה ממוחשבת (CT) או תהודה מגנטית (MRI). על מנת שתוכל לראות את הכלי טוב יותר, מזריקים לו כל חומר ניגוד לווריד לפני הבדיקה.
4) קשר למחלת אוסלר
אם עוד בן משפחה קשור מדרגה ראשונה (אם, אבא, אחים, ילדים) חולה במחלה, קריטריון זה מתקיים.
למרות שאבחון מחלת אוסלר מבוסס בעיקר על קריטריוני Curaḉao, כיום ניתן לבצע אבחון גנטי גם מדגימת דם. היא מתבצעת בעיקר באנשים עם מחלה חמורה יותר עם מעורבות ריאות או אם יש שינוי גנטי אופייני בבני המשפחה המושפעים.
מחלת אוסלר: טיפול
שתי הבעיות העיקריות במחלת אוסלר הן מצד אחד הכלי המוגדלים באופן פתולוגי שממנו הוא יכול לדמם באופן קבוע. מצד שני, חיבורים קצרים (אנסטומוזים) באיברים פנימיים עלולים לפגוע בתפקוד האיברים של האיברים הפגועים (במיוחד הריאות והכבד) ולהוביל לדימום חמור. מטרות הטיפול כוללות אפוא בעיקר את מחיקת מקורות הדימום הפוטנציאליים (במיוחד האף) ובמידת הצורך חיסול של מעגלים קצרים בכלי הדם (למשל בריאות) בטכניקות כירורגיות. תרופות שונות משלימות אמצעים אלה.
טיפול בדימום מהאף
דימום באף תכופות מלחיץ במיוחד את אלה שנפגעו. מחלת אוסלר מטופלת באמצעים הבאים:
משחות אף ואריזה לאף
ניתן להשתמש במשחות אף כדי למנוע דימום מהאף התכוף הקשור למחלת אוסלר. הם מרטיבים את רירית האף ומפחיתים את הסיכון לקריעה ודימום. במקרה של דימום חריף וכבד, ייתכן שיהיה צורך באריזה באף. טמפונדה היא חומר מילוי המוחדר לתוך הנחיריים כדי לעצור את הדימום. זה יכול להיות עשוי מחומרים שונים, אבל זה צריך להיות קל לנתק את רירית האף. ניתן להשיג טמפונדות שפותחו במיוחד לדימום מהאף בבתי המרקחת.
קרישה
אם לא ניתן לטפל כראוי בדימום באף בעזרת משחות וטמפונדות, כלי דם מורחבים באף יכולים להימחק בעזרת לייזר או הליך חשמלי. עם זאת, הדבר עלול לפגוע במחיצת האף, אשר בתורו יכול להוביל לדימום כבד.
השתלת עור
אם דופן האף מחלחלת כמעט לחלוטין עם הרחבת כלי הדם האופייניים למחלת אוסלר, ניתן לבצע השתלת עור. ראשית, רירית האף מוסרת ולאחר מכן מוחלפת בעור מהירך או ברירית הפה. עם הליך זה, דימום האף נעלם באופן אמין יחסית. עם זאת, אף יבש עם קרום וקרום ואובדן ריח יכול להתרחש.
סגירת אף אופרטיבית
אם התסמינים בולטים ביותר, האף יכול להיסגר לחלוטין בניתוח. זה מונע דימום מהאף להתרחש. עם זאת, אלה שנפגעים צריכים לנשום דרך הפה למשך שארית חייהם. הליך זה מתאים בעיקר לאנשים הסובלים ממחלת אוסלר שצריכים ליטול תרופות מדללות דם ושקושי יכולים לעצור דימום מהאף.
תרופות
אם חולים במחלת אוסלר סובלים מדימום חוזר באף, טיפול תרופתי יכול גם להיות שימושי. לדוגמה, החומר הפעיל חומצה טרנאקסמית, הנלקחת דרך הפה בצורה של טבליות, באה בחשבון. חומצה טרנאקסמית מונעת את קרישי הדם הנוצרים כאשר קרישי הדם מתמוססים שוב.
טיפול בתסמיני כבד
מעורבות בכבד במחלת אוסלר צריכה להיות מטופלת בתרופות זמן רב ככל האפשר על מנת להימנע מהתערבויות כירורגיות בשל הסיכון הגבוה לדימום. לדוגמה, חוסמי בטא יכולים להוריד לחץ דם קיים קיים בווריד הפורטל. אפשרויות טיפול נוספות תלויות בתלונות האישיות. סגירה אנדוסקופית של כלי הכבד שהשתנו או במקרים קיצוניים השתלת כבד קשורה לסיכונים גבוהים ולכן אין לבצע זאת במחלת אוסלר.
טיפול בסימפטומים של מערכת העיכול
אם טלנגיקטזיה באזור מערכת העיכול גורמת לאנמיה (אנמיה), יש להחליף ברזל בתכשיר כמוסה או בעירוי. במקרים נדירים, יש צורך בעירוי דם לטיפול באנמיה. אם מתגלים כלי מוגדלים או מדממים במהלך קולונוסקופיה, הם יכולים להימחק במהלך הקולונוסקופיה. ישנן גם עדויות לכך שטיפול בהורמוני המין הנשיים (אסטרוגנים וגסטגנים) משפר את ההמוסטזיס במערכת העיכול. הורמונים אלה מעוררים את היווצרותם של גורמי קרישה בכבד, האחראים על קרישת הדם. אם יותר מגורמי הקרישה מסתובבים בדם, הדבר משפר את ההמוסטזיס של הגוף עצמו. עם זאת, אפשרות טיפולית זו אפשרית רק לחולי מחלת אוסלר מאז גיל המעבר.
טיפול בסימפטומים ריאתיים
אם יש מחלות כלי דם (אנסטומוזות) בולטות בריאות במחלת אוסלר, ניתן לסגור אותן כחלק מבדיקת קטטר. לשם כך מחפשים את עורק הירך במפשעה. בעזרת צינורית קטנה (קטטר) הרופא יכול לאחר מכן לחדור את מערכת כלי הדם לשינוי כלי הדם המתאים. זה נסגר על ידי ספירלת חוט קטנה או בלון. זה לא משפיע על אספקת הדם לריאות.
טיפול בסימפטומים של מערכת העצבים המרכזית
אם כלי הדם במוח משתנים באופן חריג, ניתן לטפל בהם באמצעים נוירוכירורגיים. יש לדון באפשרויות טיפול אפשריות עם נוירולוגים (נוירולוגים), נוירוכירורגים ורדיולוגים ותמיד הן אינדיבידואליות.
מחלת אוסלר: מהלך המחלה והפרוגנוזה
מכיוון שמחלת אוסלר היא מחלה גנטית, לא ניתן לרפא במובן הצר יותר. עם זאת, אמצעי הטיפול הסימפטומטיים המוצגים מאפשרים לרוב האנשים הסובלים ממחלת אוסלר לנהל חיים תקינים במידה רבה. חולים עם חיבורי קצר חשובים בריאות צריכים להימנע רק מצלילה עם גלילי אוויר דחוס, מכיוון שתסחיפי אוויר מסכני חיים עלולים להתרחש בתדירות גבוהה יותר.
עם בדיקות רפואיות קבועות, בדרך כלל ניתן לזהות ולטפל במהירות בסיבוכים אפשריים הכרוכים באיברים הפנימיים לפני שהם גורמים לתסמינים. מומים ורידים עורקים ריאתיים יכולים להתרחב עם הגיל ובמהלך ההריון ולגרום לבעיות דימום חמורות.
באופן כללי, מהלך המחלה והפרוגנוזה אינם זהים אצל כל החולים במחלת אוסלר. קשת התלונות האפשריות נעה בין הגבלות קלות בלבד לסיבוכים מסכני חיים כתוצאה ממחלת אוסלר.
none: אֲנָטוֹמִיָה רגליים בריאות כושר-mit-mickymaus-am-tannenbaum.jpg)