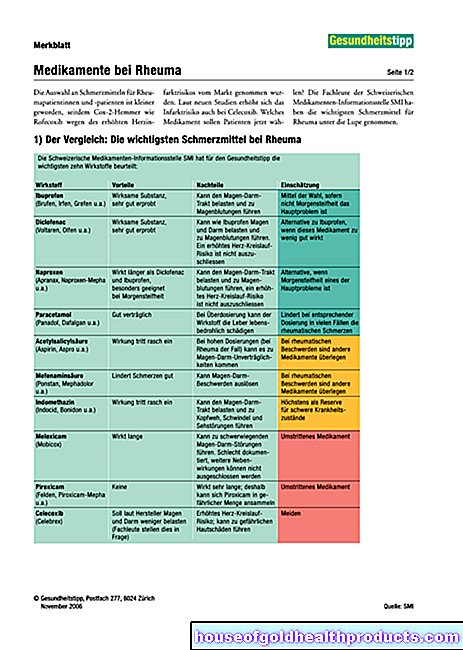
סרטן הערמונית
וקרולה פלצ'נר, עיתונאית מדעית עודכן בתאריךד"ר. med. פביאן סינובץ הוא פרילאנסר בצוות העורכים הרפואי של
עוד על המומחים שלקרולה פלצ'נר היא כותבת עצמאית במחלקה הרפואית של ויועצת הכשרה ותזונה מוסמכת. היא עבדה במגזינים מומחים ופורטלים מקוונים לפני שהפכה לעיתונאית עצמאית בשנת 2015. לפני תחילת ההתמחות למדה תרגום ופרשנות בקמפן ובמינכן.
עוד על המומחים של כל תוכן נבדק על ידי עיתונאים רפואיים.סרטן הערמונית (סרטן הערמונית) הוא הסרטן השכיח ביותר בקרב גברים. הגידול הממאיר בבלוטת הערמונית אינו גורם בתחילה לתסמינים. לכן לעתים קרובות הוא מתגלה רק מאוחר יותר. לכן גברים צריכים ללכת לבדיקות סקר סדירות: ככל שהגידול הממאיר מתגלה ומטופל מוקדם יותר, כך סיכויי ההחלמה מסרטן הערמונית גדלים. קרא עוד על הסיבות והתסמינים של סרטן הערמונית, אבחון, אפשרויות טיפול ופרוגנוזה כאן.
קודי ICD למחלה זו: קודי ICD הם קודים מוכרים בינלאומיים לאבחונים רפואיים. ניתן למצוא אותם, למשל, במכתבי רופא או בתעודות של כושר עבודה. C61

סקירה קצרה
- מהו סרטן הערמונית? גידול ממאיר בבלוטת הערמונית ואחד ממקרי הסרטן השכיחים ביותר בקרב גברים.
- סימפטומים: בתחילה לרוב אין, מאוחר יותר תסמינים לא ספציפיים כגון כאב בעת מתן שתן ושפיכה, דם בשתן ו / או בנוזל הזרע, בעיות זקפה
- סיבות: לא בדיוק ידוע; גורמי סיכון אפשריים הם בעיקר זיקנה ונטייה גנטית
- אבחון: איסוף ההיסטוריה הרפואית, בדיקת מישוש, בדיקת דם (ערך PSA), אולטרסאונד, אולי טומוגרפיה של תהודה מגנטית, ניתוח דגימת רקמה (לאבחון אמין). אם אושר סרטן הערמונית, בדיקות נוספות, כגון טומוגרפיה ממוחשבת.
- טיפול: בשלבים המוקדמים אולי רק "ניטור פעיל". אחרת, ניתוח, כימותרפיה, הקרנות ו / או טיפול הורמונלי.
- מומחה אחראי: אורולוג
- תחזית: עם אבחון וטיפול מוקדם, יש סיכוי טוב להחלמה. אם הסרטן כבר התפשט, תוחלת החיים יורדת באופן משמעותי.
סרטן הערמונית: תיאור
סרטן הערמונית (סרטן הערמונית, בקיצור: Prostate-Ca, PCa) הוא הסרטן השכיח ביותר בקרב גברים בגרמניה, אוסטריה ושוויץ (ומחלת הגידול הקטלנית השלישית ביותר באירופה) הערמונית. הסיכון לסרטן הערמונית עולה במיוחד עם הגיל. סרטן הערמונית מתרחש לעיתים רחוקות לפני גיל 50.
אסור לבלבל בין סרטן הערמונית לבין הגדלה שפירה של הערמונית (שפירה של הערמונית הערמונית), המתרחשת בדרך כלל גם לאחר גיל 50, ויותר ויותר עם העלייה בגיל: היא משפיעה על שניים מתוך עשרה גברים בגילאי 50 עד 59 שנים, וגברים מעל גיל 70 שבע מתוך עשר שנים.
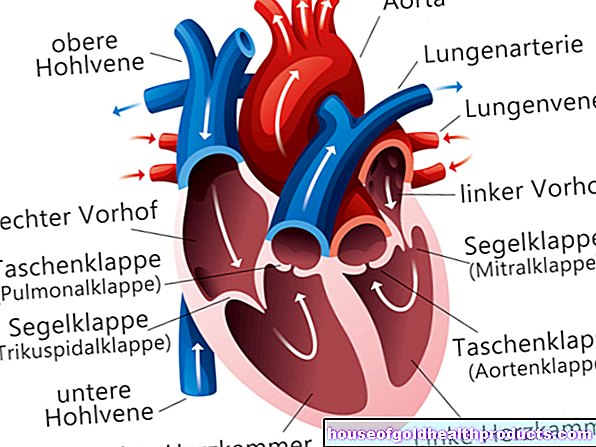
אנטומיה ותפקוד הערמונית
בלוטת הערמונית בערך בגודל ערמון. הוא שוכן מתחת לשלפוחית השתן ומקיף לחלוטין את החלק העליון של השופכה. אם הערמונית מוגדלת (כמו במקרה של הגדלה שפירה של הערמונית וסרטן הערמונית) והשופכה נלחצת, יכולות להופיע בעיות במתן שתן.
הערמונית היא אחד מאיברי הרבייה הגבריים. משימתו העיקרית היא ליצור הפרשה המתווספת לנוזל הזרע במהלך השפיכה. מרכיב אחד של הפרשה זו הוא האנטיגן הספציפי לערמונית, או בקיצור PSA. אנזים זה הופך את נוזל הזרע לדליל יותר. PSA מיוצר אך ורק על ידי הערמונית. קביעתו משמשת לאבחון והערכה של מהלך סרטן הערמונית.
סרטן הערמונית
סרטן הערמונית: תסמינים
גברים רבים מפתחים סרטן ערמונית מבלי להבין זאת. התסמינים של סרטן הערמונית ניכרים רק בשלבים מאוחרים יותר של המחלה - כלומר כאשר הגידול התפשט לאזורים שכנים כגון שלפוחית השתן, פי הטבעת או coccyx. סימני סרטן הערמונית יכולים לכלול:
- בעיות בריקון שלפוחית השתן, למשל שתן כואבת, זרם שתן חלש או מופרע, שימור שתן (= חוסר יכולת לרוקן את השלפוחית באופן ספונטני)
- כאבי שפיכה, ירידה בשפיכה
- בעיות זקפה (ירידה בזקפה או אימפוטנציה)
- דם בשתן או בזרע
- כאבים באזור הערמונית
- בעיות בתנועות מעיים
- כאבים בגב התחתון, באגן, בירכיים או בירכיים
תסמינים אלה אינם ייחודיים לסרטן הערמונית; יכולים להיות להם גם סיבות אחרות! לדוגמה, בעיות במתן שתן יכולות לנבוע גם מהגדלה שפירה של הערמונית וכאבי גב כתוצאה מבלאי בעמוד השדרה - שניהם אינם נדירים בקרב גברים מבוגרים.
אם אתה סובל מאחד מהתסמינים שלעיל, אין להניח שיש לך סרטן ערמונית. בכל מקרה, מומלץ לבדוק את עצמך אצל אורולוג. הוא יכול להגיד לך אם יש לך סרטן ערמונית או לא. אם כן, הוא יתחיל בטיפול באופן מיידי על מנת שתוכל להחלים שוב בהקדם האפשרי.
סרטן הערמונית: סיבות וגורמי סיכון
הסיבה המדויקת לסרטן הערמונית אינה ידועה. אולם בינתיים זוהו כמה גורמים שיכולים להגביר את הסיכון לסרטן הערמונית:
גיל
הזקנה היא גורם הסיכון החשוב ביותר לסרטן הערמונית. הגידול הממאיר של הערמונית כמעט ולא מתרחש לפני גיל 50. לעומת זאת, הסיכון להתפתחות המחלה עולה עם הגיל, עם הגיל: לדוגמה, אחד מכל 270 גברים בקבוצת גיל 45 יחלה בסרטן הערמונית בעשר השנים הקרובות. בקבוצה של בני 75 זה כבר קורה לאחד מכל 17 גברים.
נטייה גנטית
גברים שיש להם / היו קרובי דם קרובים (סבא, אבא, דוד ו / או אח) עם סרטן הערמונית נמצאים בסיכון מוגבר לפתח אותו גם - במיוחד אם נפגעים יותר מקרוב דם אחד (למשל אב ואח). גם אם אבות אבות (למשל אמא, סבתא) פיתחו שוב ושוב סרטן שד, קיים סיכון מוגבר לסרטן הערמונית לצאצאים זכרים.
אולם באופן כללי, סרטן הערמונית המשפחתי מסוג זה הוא נדיר - 90 עד 95 אחוזים מכלל סוגי סרטן הערמונית מתפתחים ככל הנראה "באופן ספונטני" (ללא גנים לסיכון תורשתי).
גורמים אתניים
אם משווים את שיעורי ההיארעות של סרטן הערמונית במדינות שונות, מתגלה פער בין מזרח למערב ברחבי העולם-עם מספר גבוה יחסית של מקרים בארה"ב (במיוחד בקרב אפרו-אמריקאים) ומעטים יחסית במקרים באסיה. יש פער בין צפון לדרום בתוך אירופה - צפון אירופאים נוטים יותר לחלות בסרטן הערמונית מאשר בדרום אירופאים.
הסיבות לכך עשויות להימצא בהרגלי אכילה שונים (למשל תזונה עתירת שומן ובעלי חיים בארה"ב לעומת תזונה עשירה וירקות עם הרבה סויה באסיה) וגורמים חברתיים-כלכליים . גורמים גנטיים עשויים גם הם לשחק תפקיד.
דיאטה, טסטוסטרון, סקס, עישון, אלכוהול, דלקת?
מומחים כבר זמן רב חוקרים קשר אפשרי בין דיאטה לבין הסיכון לסרטן הערמונית. על פי מחקרים, מה שנקרא פיטו-אסטרוגנים (אסטרוגנים צמחיים, במיוחד אלה שבסויה) וליקופן (חומר צמחי משני שנמצא בעיקר בעגבניות) עשוי להפחית את הסיכון למחלה. עם זאת, הנתונים הזמינים עדיין אינם מספיקים להמלצות תזונתיות ספציפיות למניעת סרטן הערמונית.
בעבר סברו כי הורמון המין הגברי טסטוסטרון מגביר את הסיכון לסרטן הערמונית. השקפה זו נחשבת כעת מיושנת. עם זאת, נכון שהגידול הממאיר גדל באופן תלוי טסטוסטרון. המשמעות היא שטסטוסטרון מקדם צמיחה של סרטן ערמונית קיים - אך הוא אינו מפעיל את הסרטן.
גברים הסובלים ממחסור בטסטוסטרון עקב אשך תת -פעיל ושאינם חולים בסרטן הערמונית יכולים לקבל טיפול הורמונלי חלופי בקלות - כלומר לתת טסטוסטרון לגוף כזריקה או טיח. על פי מצב הידע הנוכחי, הדבר אינו מעלה את הסיכון לחלות בסרטן הערמונית.
ההנחה כי קיום יחסי מין משפיעים על הסיכון לחלות בסרטן הערמונית, נפרקת אף היא: ללא קשר אם לגבר קיים יחסי מין, מעט או הרבה - לפי מצב המחקר הנוכחי, אין לכך השפעה על הסיכון למחלה.
על פי מחקרים, ייתכן שיש לפחות קשר חלש בין סרטן הערמונית לבין שימוש בטבק. אבל עדיין צריך לחקור את זה. נראה שיש גם קשר לצריכת אלכוהול (לפחות עם צריכת אלכוהול גבוהה).
כמו כן נחקרת חשיבותם של תהליכים דלקתיים מקומיים להתפתחות סרטן הערמונית. מחלות המועברות במגע מיני ודלקת בערמונית (פרוסטטיטיס) עלולות להגביר את הסיכון לסרטן הערמונית.
סרטן הערמונית: בדיקות ואבחון
ככל שסרטן הערמונית מתגלה מוקדם יותר, כך ניתן לטפל בו יותר. עם זאת, חולים רבים מודעים לגידול הממאיר רק כשהתקדם הלאה - במקרים רבים הוא אינו גורם לתסמינים כלשהם מראש. לכן גברים צריכים ללכת לבדיקה סדירה של סרטן הערמונית: מגיל 45, כל גבר בעל ביטוח בריאות זכאי לבדיקת מישוש חינם של הערמונית דרך פי הטבעת (בדיקת רקטלית דיגיטלית) אחת לשנה.
בדיקת סרטן הערמונית
זה מתחיל בשיחה: הרופא שואל שאלות כלליות בנוגע לבעיות בריאות (בעיות במתן שתן, עצירות, לחץ דם גבוה, זיקפה וכו ') כמו גם על כל מחלות קודמות ושימוש בתרופות. הוא גם שאל אם ישנם מקרים ידועים של סרטן הערמונית במשפחת הגבר.
לאחר מכן מתבצעת בדיקת המישוש: הרופא מרגיש את הערמונית של הגבר באצבע על פי הטבעת (בדיקת רקטלית דיגיטלית, DRU). חלק מהגברים מוצאים את הבדיקה מביכה, אך היא נטולת כאבים וחשובה ביותר: ניתן להרגיש איתה הגדלה וההתקשות הגושית של בלוטת הערמונית, בתנאי שאלו יעלו על רמה מסוימת.
המשמעות היא: בדיקת רקטלית דיגיטלית יכולה לספק מידע על שינויים גדולים בבלוטת הערמונית. שינויים אלה יכולים לנבוע מסרטן ערמונית מתקדם (בשלבים המוקדמים השינויים עדיין אינם ניתנים למישוש) או שהם יכולים לגרום לסיבה לא מזיקה יותר. ניתן להבהיר זאת רק באמצעות מחקר נוסף.
לפעמים קביעת ערך PSA (ראה להלן) מוצעת גם לגילוי מוקדם של סרטן הערמונית. לאחר מכן יש לשלם עבור הבחינה הזו מהכיס.
אבחון סרטן הערמונית
כל מי שמגלה תסמינים אפשריים של סרטן הערמונית בהחלט צריך לפנות לרופא. איש הקשר הנכון לחשד לסרטן הערמונית הוא האורולוג. תחילה ידבר עם המטופל על מנת לאסוף את ההיסטוריה הרפואית שלו (אנמנזה). לדוגמה, הרופא יכול לשאול:
- האם ישנם מקרים של סרטן הערמונית או סרטן השד במשפחתך?
- האם אתה מתקשה לתת שתן?
- האם שפיכה גורמת לכאבים?
- האם יש לך זיקפה?
- האם ירדת במשקל בטעות לאחרונה?
- האם חווית לאחרונה חום או הזעות לילה?
- איך הביצועים הפיזיים הכלליים שלך?
- האם יש לך בעיות עיכול?
- שמתם לב לדם בשתן או בצואה?
- האם אתה מרגיש כאבים בגב התחתון ("כאב סכיאטי")?
השיחה מלווה בבדיקה גופנית: סרטן הערמונית עלול לגרום להתנפחות האשכים ובלוטות הלימפה. לכן, הרופא יחוש את האזורים המתאימים.
לאחר מכן מתבצעת בדיקת המישוש הרקטלי הדיגיטלי (ראו לעיל: הקרנת סרטן הערמונית).
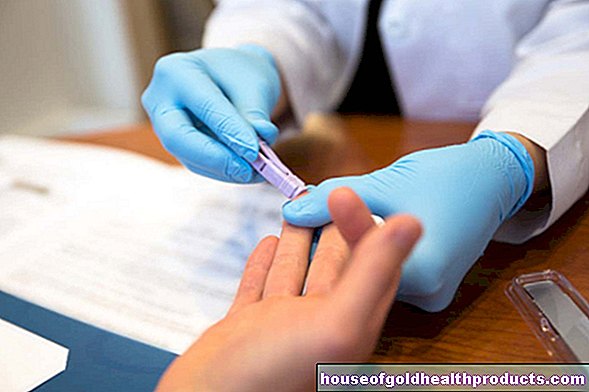
ערך PSA
כיום, בנוסף לבדיקת המישוש, נקבע לעתים קרובות ערך מסוים בדם: ערך PSA. ה- PSA (אנטיגן ספציפי לערמונית) הוא חלבון שנוצר כמעט אך ורק על ידי תאי הערמונית ובדרך כלל עובר לדם בכמויות קטנות. ערכי דם גבוהים מצביעים אפוא על פעילות מוגברת של רקמת הערמונית - כמו למשל בסרטן הערמונית.
לפיכך, ערך PSA משמש לאיתור מוקדם או אבחון של סרטן הערמונית ולמעקב אחר מהלך האבחנה שאושרה. הדברים הבאים חלים:
ערך PSA שימושי ללא עוררין כפרמטר שליטה להערכת ההתקדמות לאחר הטיפול בסרטן הערמונית. אולם השימוש בו לגילוי מוקדם שנוי במחלוקת. הסיבה: ערך PSA מזהה גם שינויים בתאים בערמונית שאולי אחרת לעולם לא היו ניכרים ולא היו מובילים לסרטן הערמונית. תוצאת הבדיקה משמעה לחץ רגשי מיותר וטיפול מיותר לגברים הנוגעים בדבר.
תוכל לקרוא עוד על הפרשנות והמשמעות של האנטיגן הספציפי לערמונית בערך PSA של המאמר.
אולטרסאונד טרנסקטרלי (TRUS)
בנוסף לבדיקת המישוש הרקטלי ולקביעת ערך PSA, בדרך כלל יש צורך בבדיקות נוספות על מנת להצליח לאבחן סרטן ערמונית. זה כולל את אולטרסאונד transrectal (TRUS). הערמונית נבדקת באמצעות בדיקת אולטרסאונד של פי הטבעת. זה מאפשר לרופא להעריך את גודל וצורת בלוטת הערמונית בצורה מדויקת יותר.
בנוסף, ניתן להשתמש באולטרסאונד transrectal לשליטה על הסרת דגימת רקמה מהערמונית (ראה להלן).
הדמיית תהודה מגנטית (MRI)
לעיתים משמש הדמיית תהודה מגנטית (MRI) כשיטת הדמיה לבירור חשד לסרטן הערמונית. הוא מספק תמונות מפורטות בהרבה מבדיקת האולטרסאונד הטרנסקטרלית (TRUS).
יש להשתמש בגרסה מיוחדת של MRI - הנקראת MRI multiparametric (mpMRI). הוא משלב טומוגרפיה של תהודה מגנטית עם לפחות שתי שיטות הקלטה אחרות. זה יכול להיות, למשל, הדמיה זלוף (PWI). בעזרת חומר ניגוד, זרימת הדם ואספקת הדם בערמונית ניכרים בצורה ברורה יותר בתמונות ה- MRI.
הסרת רקמות מהערמונית
אם הבדיקות הקודמות (בדיקה רקטלית, מדידת PSA, אולטרסאונד) מגלות עדויות לסרטן הערמונית, השלב הבא הוא לקחת דגימת רקמה מהערמונית ולבדוק אותה במעבדה (ביופסיה של הערמונית). רק אז ניתן לומר בוודאות אם אכן קיים סרטן הערמונית.
הרופא משיג את דגימת הרקמה באמצעות ביופסיה של אגרוף: מחט חלולה דקה יורה לרקמה במהירות והורדת גליל רקמות מכל אחד מהאזורים השונים של הערמונית - בדרך כלל יש עשרה עד שנים עשר גלילי רקמות. כל העניין מתבצע תחת בקרת אולטרסאונד דרך פי הטבעת (אולטרסאונד טרנסקטרלי, TRUS) ולאחר שהוזרקת תרופה למשכך כאבים לרקמה - הביופסיה קשורה אפוא לכאב קטן או ללא מטופל.
על ידי הסרת הרקמה, אין סיכון להתפזר תאים סרטניים ברקמה שמסביב. עם זאת, ההליך עלול לעורר דלקת מקומית. לכן המטופל מקבל אנטיביוטיקה מונעת ביום ההליך ואולי עוד מספר ימים.
הסרה שיטתית של גלילי רקמות מאזורים שונים של הערמונית נקראת ביופסיה שיטתית. אפשרות נוספת היא הביופסיה הממוקדת: היא מומלצת בעיקר לחולים שהערמונית שלהם נבדקה לפני כן באמצעות MRI - ליתר דיוק, mpMRI (ראה לעיל). לאחר מכן יש לבצע ביופסיה של האזורים הבולטים שזוהו בתהליך. ניתן להסיר את הרקמה גם במהלך בדיקת mpMRI.
בדיקת דגימות הרקמה
דגימות הרקמה מהערמונית נבדקות לאיתור תאים סרטניים על ידי פתולוג במיקרוסקופ (בדיקה היסטופתולוגית). ניתן גם לראות עד כמה התאים הסרטניים משתנים (ניוונים) בהשוואה לרקמת הערמונית הרגילה.
היקף הניוון נקבע על ידי מה שנקרא ניקוד גליסון. הוא מציין עד כמה תאי הגידול חורגים מהרקמה הבריאה. על פי שיטה מסוימת, נקודות ניתנות ובסופה מחושב הציון. זה יכול להיות בין שניים לעשר, לפיו החלים כדלקמן: ככל שציון הגליסון גבוה יותר, כך הגידול אגרסיבי יותר והסיכוי לרפא לסרטן הערמונית גרוע יותר.
אפשרות נוספת לסיווג הגידול היא מערכת TNM.
סרטן הערמונית: שלב
אם הבדיקה ההיסטופתולוגית של דגימות הרקמה מאשרת את החשד לסרטן הערמונית, יש לבחון את התפשטות הגידול בגוף. באופן זה ניתן לקבוע באיזה שלב סרטן הערמונית נמצא (שלב). תכנון הטיפול האינדיבידואלי תלוי בכך.
בדיקות שונות מסייעות בבימוי - הרופא מחליט אילו מהן נחוצות ושימושיות בכל מקרה לגופו. בדיקות אפשריות של אבחנת התפשטות הן למשל:
- טומוגרפיה של תהודה מגנטית (טומוגרפיה של תהודה מגנטית, MRT): היא יכולה לגרום לבלוטות לימפה מוגדלות באגן - אינדיקציה אפשרית לנגוע בתאים סרטניים - גלוי, כמו גם יישובי בת רחוקים יותר. טומוגרפיה ממוחשבת (CT) היא חלופה ל- MRI.
- סנטיגרפיה שלד (סקינטיגרפיה של עצמות): בעזרת בדיקה זו של הרפואה הגרעינית, המינים יכולים לברר האם סרטן הערמונית כבר גרור לעצמות.
- PSMA -PET / CT: הדמיה מפורטת באמצעות טומוגרפיה ממוחשבת (CT) משולבת עם טומוגרפיה של פליטת פוזיטרונים (PET) - הליך שהופך את הפעילות המטבולית של התאים לגלויה (תאים סרטניים פעילים יותר מבחינה מטבולית מאשר תאים בריאים).לשם כך מוזרק החולה חומר החשוב לחילוף החומרים בתאים ושסומן באופן רדיואקטיבי (נותב) - במקרה זה מסומן רדיואקטיבי אנטיגן ספציפי לקרום הערמונית (PSMA). בעזרת טכניקה זו ניתן לזהות גרורות של סרטן הערמונית בדיוק רב יותר מאשר עם שילוב של טומוגרפיה ממוחשבת וסנטיגרפיה שלד.
- בדיקת אולטרסאונד של הבטן: היא משמשת למשל לאיתור גרורות אפשריות של סרטן הערמונית בכבד. כל קיפאון שתן הנגרם מלחץ הגידול על השופכה ניתן לאתר גם באולטרסאונד.
סרטן הערמונית: סיווג
הגידול מסווג לתיאור מדויק של שלב המחלה בסרטן הערמונית. למטרה זו, אנשי מקצוע רפואיים יכולים להשתמש בציון גליסון שהוזכר לעיל או במערכת TNM כביכול. T מתאר את גודל הגידול, N מעורבות בלוטת הלימפה ו- M את נוכחותם של גידולי בת (גרורות) באזורי גוף אחרים. לכל שלושת הפרמטרים מוקצה מספר בהתאם לאופן שבו הם נמצאים אצל המטופל:
- T1 מייצג קרצינומה ערמונית קטנה שאינה גורמת לתסמינים כלשהם ואינה מוחשית ואינה נראית בהדמיה, אך התגלתה רק באמצעות ביופסיה. בקצה השני של הסקאלה, T4 מייצג גידול מתקדם מאוד שצמח לרקמה סביב הערמונית (למשל פי הטבעת).
- ערך N אפשרי: N0 מייצג "אין בלוטות לימפה מושפעות" ו- N1 "בלוטות לימפה אזוריות מכילות תאים סרטניים".
- הערכים 0 (ללא גרורות) ו- 1 (גרורות קיימות) אפשריים גם עבור ערך ה- M.
סרטן הערמונית: טיפול
איך נראה הטיפול בסרטן הערמונית במקרים בודדים תלוי במספר גורמים. הגורמים החשובים ביותר הם שלב הסרטן וגילו של המטופל. הרופא ייקח בחשבון ככל האפשר גורמים אחרים, כגון תחלואה נלווית אפשרית כמו גם רצונות המטופל לטיפול (למשל סירוב לכימותרפיה).
אם הסרטן לא התקדם מדי, הטיפול מכוון לריפוי מלא (טיפול מרפא). למטרה זו, תוכנית הטיפול האינדיבידואלית יכולה לכלול, למשל, ניתוח, קרינה מבחוץ או מבפנים, טיפול הורמונלי ו / או כימותרפיה. אם סרטן הערמונית כבר התפשט רחוק מדי בגוף לריפוי מלא, הטיפול משמש להקלה על הסימפטומים ולהארכת זמן ההישרדות של המטופל ככל שניתן (טיפול פליאטיבי).
אם הגידול אינו גדל או רק גדל באיטיות רבה, הוא אינו גורם לתסמינים ואם המטופל כבר בגיל מתקדם, ניתן לוותר על הטיפול בינתיים ולבדוק את הגידול רק על ידי רופא.
אתה יכול לקרוא במאמר טיפול בסרטן הערמונית איזה טיפול שימושי ומתי ואיזה תופעות לוואי צורות הטיפול הבודדות יכולות להביא איתן.
סרטן הערמונית: טיפול מעקב
כמו כל סרטן, הטיפול בפועל מלווה בבדיקות מעקב. יש לך שתי מטרות:
- לזהות הישנות של סרטן הערמונית (הישנות) מוקדם ככל האפשר. בדיקה גופנית ובדיקות דם (כגון קביעת רמת PSA שלך) יעזרו.
- טיפול ממוקד בהשלכות אפשריות ותופעות לוואי של טיפול בסרטן הערמונית. למשל, אם גבר סובל מאימפוטנציה (זיקפה) כתוצאה מניתוח ערמונית או אם אינו יכול יותר להחזיק את השתן שלו (בריחת שתן), ניתן לטפל בתרופה או באימון בריחת שתן במהלך טיפול מעקב.
טיפול מעקב צריך להתחיל לא יאוחר משנים עשר שבועות לאחר סיום הטיפול בסרטן הערמונית. יש לבצע בדיקות מעקב רבעוניות בשנתיים הראשונות וכל שישה חודשים בשנה השלישית והרביעית. אחת לשנה מומלץ לבצע מעקב אחר סרטן הערמונית החל מהשנה החמישית ואילך. במידת האפשר, יש לבצע את הבדיקות על ידי אורולוג בעל ניסיון בטיפול בחולי סרטן (תרגול אונקולוגי).
סרטן הערמונית: מהלך המחלה והפרוגנוזה
סרטן הערמונית הוא לעתים קרובות איטי לגדול וניתן לטפל בו, ולכן הפרוגנוזה היא בדרך כלל חיובית. אך ישנם גם מקרים בהם הגידול מתפשט מהר מאוד ואגרסיבי. אז סיכויי ההחלמה גרועים יותר.
ביסודו של דבר, הסיכויים לריפוי בסרטן הערמונית תלויים באופן מכריע בשעה כמה מוקדם מתגלה הגידול הממאיר (כלומר האם הוא עדיין מקומי או האם סרטן הערמונית כבר גרר גרורות), עד כמה התאים הסרטניים מתנוונים ובאיזה אגרסיביות הם גדלים.
על פי הסטטיסטיקה, 89 אחוז מהחולים עדיין חיים חמש שנים לאחר האבחון, בעוד שאחד עשר האחוזים הנותרים מתו מהגידול הממאיר בערמונית (שיעור הישרדות יחסי ל -5 שנים). המשמעות היא שתוחלת החיים עם סרטן הערמונית טובה למדי בהשוואה לסוגים אחרים של סרטן.
בזמן אבחון סרטן הערמונית, בדרך כלל אי אפשר לחזות כיצד תתפתח המחלה אצל החולה הנוגע בדבר. אורולוג מנוסה יכול לפחות להעריך באופן גס את הסיכויים לתרופה לסרטן הערמונית.
מידע נוסף
ספרים:
- המדריך הגדול של חולה סרטן הערמונית. Lothar Weißbach, Zuckschwerdt, 2016
- סרטן הערמונית: בן הזוג לטיפול. ז'ורז 'אקואה, בורסי מקסימיליאן, וולפגנג אוטו, טריאס, 2017
הנחיות:
- הנחיות "סרטן הערמונית", תכנית אונקולוגית תכנית מנחה (החל מיולי 2021)
- הנחיות בריאות "גילוי מוקדם של סרטן הערמונית", תוכנית מנחה אונקולוגית (החל מיולי 2015)
- הנחיית המטופל "סרטן הערמונית 1 - סרטן ערמונית מקומי", תוכנית אונקולוגית מנחה (סטטוס: 2018)
- הנחיות החולה "סרטן הערמונית 2 - סרטן ערמונית מתקדם וגרורתי מקומית", תוכנית אונקולוגית מנחה (סטטוס: 2018)
עזרה עצמית:
- האיגוד הפדרלי של הערמונית Selbsthilfe e.V: https://www.prostatakrebs-bps.de/
- סרטן הערמונית לעזרה עצמית באוסטריה: https: //www.prostatakrebse.at/
- ארגון חולי מטריה שוויצרי לסרטן זכר: www.europa-uomo.ch




.jpg)