HPV
ומרטינה פייכטר, עורכת רפואית וביולוגיתפלוריאן טיפנבוק למד רפואה אנושית ב- LMU מינכן. הוא הצטרף לנטדוקטור כסטודנט במרץ 2014 ותמך בצוות העריכה במאמרים רפואיים מאז. לאחר שקיבל את רישיון הרפואה והעבודה המעשית שלו ברפואה פנימית בבית החולים האוניברסיטאי באוגסבורג, הוא חבר קבוע בצוות מאז דצמבר 2019 ובין היתר מבטיח את האיכות הרפואית של כלי
פוסטים נוספים של Florian Tiefenböckמרטינה פייכטר למדה ביולוגיה בבית מרקחת בחירה באינסברוק וגם שקעה בעולם צמחי המרפא. משם לא היה רחוק לנושאים רפואיים אחרים שעדיין כובשים אותה עד היום. היא למדה כעיתונאית באקדמיה של אקסל ספרינגר בהמבורג ועובדת ב- מאז 2007 - תחילה כעורך ומאז 2012 כסופרת עצמאית.
עוד על המומחים של כל תוכן נבדק על ידי עיתונאים רפואיים.
הקיצור HPV מייצג את וירוס הפפילומה האנושי. הפתוגן גורם למחלות המועברות במגע מיני ויכול להתבטא באמצעות יבלות על העור ובאזור איברי המין. רוב זיהומי HPV מרפאים מבלי לשים לב, אך גידולים ממאירים עדיין יכולים להתרחש זמן רב לאחר ההדבקה. גברים ונשים יכולים לחלות ב- HPV באופן שווה. קרא עוד על HPV כאן.
קודי ICD למחלה זו: קודי ICD הם קודים מוכרים בינלאומיים לאבחונים רפואיים. ניתן למצוא אותם, למשל, במכתבי רופא או בתעודות של כושר עבודה. A63B07
HPV: הפניה מהירה
- הדבקה: בעיקר באמצעות מגע ישיר בעור או בקרום הרירי (יחסי מין); העברת וירוסים באמצעות אובייקטים נגועים (צעצועי מין, מגבות וכו ') וכן במהלך הלידה (מהאם הנגועה לילד) אפשרית גם כן
- מחלות משניות אפשריות: בהתאם לסוג HPV, בעיקר יבלות עור, יבלות באברי המין (יבלות באברי המין), שינויים ברקמות (שלבים פוטנציאליים סרטניים) וסרטן (כגון סרטן צוואר הרחם, סרטן הפה והגרון, סרטן אנאלי)
- תסמינים נפוצים: תלוי בתמונה הקלינית; למשל עם יבלות באברי המין papules אדמדם, חום או לבנבן באזור איברי המין והאנאלי, אולי עם תחושת רטיבות וגרד; בסרטן צוואר הרחם, הפרשות בנרתיק ודימום בנרתיק בלתי מוסבר
- חקירות: בדיקה גופנית, מריחת תאים, קולפוסקופיה (בנשים), בדיקת HPV, ביופסיה (ניתוח דגימת רקמה)
- טיפול: בהתאם לתמונה הקלינית, ציפוי, טיפול בלייזר, חשמלית, תרופות, התערבויות כירורגיות
HPV: סיבות וגורמי סיכון
נגיפי הפפילומה האנושיים (HPV) שייכים לנגיפי ה- DNA. בדומה לגנום האנושי, המידע הגנטי שלך מאוחסן על קווצת DNA. וירוסים HPV זקוקים לתאים אנושיים כדי להתרבות. הזיהום פועל כך:
נגיפי HPV מבריחים את החומר הגנטי שלהם לתא מארח אנושי (עור או תא רירי) ומאלצים אותו לייצר וירוסים חדשים ללא הרף. בשלב מסוים התא המארח מתפרץ (ומת תוך כדי כך) ומשחרר את הנגיפים החדשים הרבים. לאחר מכן הם יכולים, בתורם, לתקוף תאים אנושיים חדשים.
מחזור החיים של וירוס HP
יחד עם זאת, עם זיהום HPV, ניתן לשנות את הגנום האנושי באופן שיתפתח גידולים בלתי מבוקרים של העור או ריריות (גידולים). הם יכולים להפוך לסרטן ממאיר. הסיכון לסרטן תלוי בסוג ה- HPV.
הקונדילומטיות פלנה הן זנים שטוחים של יבלות באברי המין על איברי המין החיצוניים והפנימיים. נגיפי HPV 16, 18, 31 ו -33 נחשבים לאשמים העיקריים. הם יכולים להוביל לשינויים בתאים המכונים neoplasms intraepithelial. שינויים בתאים אלה נחשבים כמקדמים פוטנציאליים של סרטן ומסווגים לפי המקום בו הם מתרחשים:
- Neoplasia intraepithelial צוואר הרחם (CIN): על צוואר הרחם (צוואר הרחם = צוואר הרחם)
- Noplasia intraepithelial Vulvar (VIN): על הפות (= השפתיים, הדגדגן והירחים)
- Neoplasia intraepithelial נרתיקי (VAIN): בנרתיק (נרתיק)
- Neoplasia intraepithelial penis (PIN): על הפין
- Neoplasia intraepithelial Perianal (PAIN): באזור פי הטבעת
- Neoplasia intraepithelial anal (AIN): בפי הטבעת
אם אתה רוצה לדעת יותר על התפתחות וטיפול בקונדילומות, קרא את המאמר יבלות באברי המין.
סרטן צוואר רחם
אם תאי הממברנה הרירית בצוואר הרחם נגועים באופן כרוני בסוגי HPV בסיכון גבוה, הם יכולים להתנוון עם הזמן וליצור גידול ממאיר.עם זאת, זה לא קורה בכל זיהום, אלא לעיתים רחוקות: על פי הנתונים הסטטיסטיים, פחות מאחת מכל 100 נשים שנדבקו בסוג HPV בסיכון גבוה יפתחו סרטן צוואר הרחם - ממוצע של 15 שנים לאחר ההדבקה ב- HPV.
כך שלוקח זמן רב להתפתח הגידול הממאיר. לכן נשים צריכות לפנות באופן קבוע לבדיקת רופא הנשים פעם בשנה: כתם פאפ מצוואר הרחם יכול לחשוף שינויים חשודים בתאים בשלב מוקדם.
קרא עוד אודות התפתחות, תסמינים, טיפול ופרוגנוזה של סרטן צוואר הרחם בטקסט סרטן צוואר הרחם.
סוגי סרטן אחרים
בסרטן צוואר הרחם, הקשר לנגיף HPV הוכח בבירור. אך התפתחות הסרטן באמצעות HPV נחקרת גם במקומות אחרים. לדוגמה, מין אוראלי יכול להגביר את הסיכון לגידולים ממאירים בגרון ובגרון (כגון סרטן הגרון). גידולים סרטניים באזור איברי המין והאנאלי כגון סרטן הנרתיק, סרטן הפות, סרטן הפין והאנאלי יכולים להיות מועדפים גם על ידי זיהום עם סוגי HPV בסיכון גבוה. כל סוגי הסרטן הללו נדירים בהרבה מסרטן צוואר הרחם.
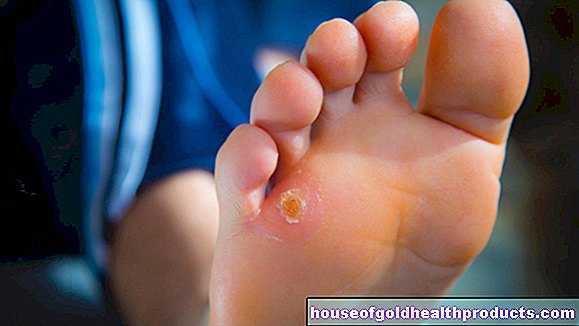
יבלות עור
חלק מנגיפי HPV גורמים ליבלות עור שכיחות הנקראות verrucae vulgares. הם סוג היבלות הנפוץ ביותר. ישנן צורות מיוחדות שונות של זה, כגון יבלת הקצב. הוא מתרחש כאשר עובדים עם בשר נא בסביבה לחה וקרה (במיוחד בקצבים) ומזוהה עם וירוס HPV מסוג 7.
אם זיהום ב- HPV גורם ליבלות בכפות הרגליים, בדרך כלל מדובר ביבלות צמחיות (verrucae plantares). הטריגר הוא בדרך כלל HPV 1. אם יבלות צמחיות מופיעות במספרים גדולים בצורה של שדות יבלות, רופאי עור מדברים על יבלות פסיפס.
היבלות השטוחות המופיעות לעתים קרובות אצל ילדים נגרמות על ידי HPV 3 או 10. השם הטכני שלהם הוא נוער Verrucae planae.
יבלות בפה
לפעמים נוצרות יבלות בודדות בפה. הם נקראים פפילומות אוראליות. הוכח שחלקם קשורים לזיהום HPV.
אם מופיעים יבלות או מבנים דמויי יבלת בפה, ייתכן שזוהי גם מחלת האק (מחלת האק או היפרפלזיה מוקדית אפיתל). גידולים שפירים אלה של העור מתרחשים תמיד באשכולות ולא בנפרד. התפתחותו קשורה ל- HPV 13 או 32. מחלת האק נדירה בקרב האוכלוסייה האירופית, אך מופיעה בתדירות גבוהה יותר באוכלוסיות אחרות, למשל בקרב ילידי מרכז ודרום אמריקה.
Epidermodysplasia verruciformis
מחלה נדירה זו היא זיהום כרוני ב- HPV בעור. היא ידועה גם בשם תסמונת לבנדובסקי-לוץ על שם מגלהה. היא מופיעה במשפחות והיא אחת ממחלות העור התורשתיות. בשל פגם גנטי, נגיפי HPV יכולים להתפשט ביתר קלות בקרב הנפגעים. סוגים שונים של HPV ממלאים תפקיד בהתפתחות epidermodysplasia verruciformis, כולל HPV 3, 5, 8 ו -10.
HPV: סימנים (סימפטומים)
המערכת החיסונית האנושית יכולה להילחם היטב בנגיפי HPV במקרים רבים, כך שלא יופיעו כמעט כל סימפטום של HPV. במקרה של זיהום HPV סמוי, ניתן לזהות את וירוס הפפילומה האנושי רק במעבדה. במקרה של זיהום תת-קליני HPV, ניתן לראות את השינויים הקשורים לנגיף בעור / רירית רק באמצעות טכניקות מיוחדות.
אם, לעומת זאת, סימפטומים של HPV נראים לעין בלתי מזוינת, הרופאים מדברים על זיהום HPV קליני. התסמינים שנגיפי HPV גורמים תלויים בסוג הנגיף ובמחלה הספציפית.
תסמינים של יבלות באברי המין (קונדילומטה אקומינאטה)
יבלות באברי המין או קונדילומות מחודדות יכולות להתפתח שלושה עד שמונה שבועות (תקופת הדגירה) לאחר הדבקה בנגיפי HPV מסוימים. אלה הם papules אדמדם, אפור-חום או לבנבן של העור או הקרום הרירי של אזור איברי המין והאנאלי. גודלם משתנה בין גודל ראש סיכה למספר סנטימטרים. לעתים קרובות הקונדילומות האינדיבידואליות צמודות זו לזו ויוצרות מה שנקרא papillombeets.
אצל נשים, סימני HPV כאלה נמצאים בעיקר באזור השפתיים, בצומת האחורית של שתי השפות הגדולות (אחורי האחורי) ובאזור האנאלי. יבלות באברי המין יכולות להתפתח גם בנרתיק ובצוואר הרחם. אצל גברים, סימנים אלה של זיהום HPV משפיעים על הפין והאזור האנאלי.
יבלות באברי המין כמעט ואינן גורמות לתלונות. אולם לפעמים, רטיבות וגרד, צריבה ודימום לאחר קיום יחסי מין הם סימפטומים אפשריים של יבלות באברי המין הנגרמות על ידי HPV. לעומת זאת, כאבים מדווחים רק מדי פעם.
במקרים נדירים, יבלות באברי המין הקיימות במשך שנים מתפתחות לכדי קונדילומות ענק של Buschke-Löwenstein (Condylomata gigantea). גידולים דמויי כרובית אלה עוקפים והורסים את הרקמה שמסביב. התאים עלולים להתנוון ולהפוך לתאים סרטניים (קרצינומה אכזרית).
תסמינים של קונדילומה פלאנה
אלה שנפגעו מפתחים עיבוי (שטוח) מורגש (יבלות) על איברי המין החיצוניים, בתעלה האנאלית ו (אצל נשים) בנרתיק ובצוואר הרחם. היבלות מופיעות בדרך כלל במספרים גדולים והן בצבע אפור-לבן עד אדמדם (כמו הקרום הרירי).
תסמינים של גידולים תוך -אפיתליים
ניאופלזמות תוך אפיתל אינן גורמות לתסמינים אצל אנשים רבים. זה חל, למשל, על neoplasia intraepithelial צוואר הרחם (CIN). במקרים אחרים עשויה להיות אי נוחות ברורה פחות או יותר. לדוגמא, ניאופלזיה תוך-אפיתאלית בוולקה (VIN) יכולה להיות מלווה בגירוד, צריבה וכאבים במהלך יחסי מין (dyspareunia), אך היא יכולה להיות גם נטולת סימפטומים. ניאופלזמה תוך -אפיתלית אנאלית או perianala (AIN ו- PAIN) גורמת לגירוד באזור פי הטבעת, כמו גם לדימום דיסקרטי מפי הטבעת ולכאבים בעת עשיית הצרכים. שינויים בתאים בפין (PIN) עלולים לגרום לאדמומיות קטיפתית, לא סדירה, מבריקה באזור העטרה או העורלה.
סימפטומים של סרטן הקשור ל- HPV
הסרטן השכיח ביותר שנגיפי HPV מעורבים בפיתוח הוא סרטן צוואר הרחם. רוב הנשים המושפעות אינן מראות סימפטומים בשלבים המוקדמים של המחלה. בנשים אחרות, הפרשות ונרתיק ודימום לאחר יחסי מין, בין דימום וסת או לאחר גיל המעבר מעידות על מחלת גידול אפשרית. עם זאת, לתסמינים אלה יכולות להיות גם סיבות אחרות.
בשלבים מתקדמים של סרטן צוואר הרחם, נשים מדווחות לעתים קרובות על כאבים בגב התחתון או באגן, במתן שתן או בתנועות מעיים. גודש לימפה ברגליים יכול להתרחש גם כן.
לפעמים סרטן אחר קשור גם ל- HPV. התסמינים תלויים במיקום הגידול ובשלב המחלה. במקרה של סרטן הפין, שינויים בעור כגון נפיחות או התקשות העטרה או העורלה, דימומים קלים של אזורי העור בפין ולפעמים הפרשות בעלות ריח רע. סרטן הנרתיק מורגש רק בשלב מתקדם עם תסמינים כגון הפרשות עקובות מדם או דימום בנרתיק (למשל לאחר יחסי מין).
סימפטומים של יבלות בעור
בדרך כלל ניתן לזהות יבלות עור ללא בעיות. ככלל, הם אינם גורמים לאי נוחות מלבד גירוד, לחץ או מתח מדי פעם. יבלות בכפות הרגליים עלולות לגרום גם לכאבים. לפעמים ליבלות (כמו יבלות צמחיות) יש כתמים שחורים קטנים. זהו דם קריש מנימי עור זעירים.
עצמות נפוצות הן בגודל של ראש סיכה לאפונה ובעלות משטח מחוספס וקשקשי. הם נוטים להיווצר בחלק האחורי של היד, באצבעות ובקצוות הציפורניים כמו גם בכפות הרגליים.
יבלות צמחים בכפות הרגליים נלחצות פנימה כמו מסמרים ממשקל הגוף בעת הליכה או עמידה. זה יכול לגרום לכאבים כאלה שהנפגעים בקושי יכולים ללכת.
יבלות פסיפס הן בערך בגודל של ראש סיכה ולבן. הם גדלים במיוחד בכדורי הרגליים או מתחת לאצבעות הרגליים. בחלק מהחולים הם מכסים גם את כל החלק התחתון של כף הרגל. מכיוון שהם שטוחים יותר מיבלות צמחיות, הם בדרך כלל אינם גורמים לכאבים בהליכה או בעמידה.
קטיני verrucae planae, המופיעים בעיקר בילדים, הם יבלות שטוחות וצבעוניות. הם מתפתחים במיוחד בפנים ובגב הידיים. כאשר ילדים מגרדים אותו, הם מפיצים את נגיף ה- HPV בקווים, כך שגם היבלות מסודרות לעתים בשורות.
סימפטומים של יבלות בפה
פפילומות דרך הפה הן מבני יבלת בודדים דמויי כרובית בפה. הם נמצאים באופן עדיף על החיך הקשה או הרך או על הספוח.
במחלת האק, מספר פפולות עגולות או סגלגלות מתפתחות על רירית הפה. ילדים וצעירים מושפעים במיוחד.
תסמינים של Epidermodysplasia Verruciformis
במחלה זו נוצרים בכל הגוף מספר רב באופן חריג של נגעים כלליים בעור המזכירים יבלות שטוחות ולא סדירות (ורקוזיס). צבעם של הלוחות או הלוחות הגדלים מעט הם אדמדם עד חום. מתבגרים מושפעים במיוחד, ומבוגרים מבוגרים לעתים רחוקות יותר. הסיכון לחלות בסרטן העור גדל באופן משמעותי, במיוחד באזורי עור פתוחים החשופים לשמש.
HPV: אבחון ובדיקה
ברוב המקרים לא ניתן למצוא תסמיני HPV עם זיהום. על פי רוב, המשמעות היא שהזיהום נעלם מעיניו. עם זאת, אם נגיפי HPV מעוררים סימני מחלה, בדרך כלל מדובר בשינויים אופייניים בעור או ברירית הרירית. עם זאת, חלק מהביטויים אינם כה בולטים עד שניתן להראותם רק באמצעות הליכים מיוחדים. הבדיקות הדרושות מתבצעות בדרך כלל על ידי מומחים, כלומר, בהתאם לתמונה הקלינית, רופאי עור, גינקולוגים, אורולוגים או מומחים לאוזניים, אף וגרון.
היסטוריה רפואית (אנמנזה)
ראשית, הרופא שואל את המטופל לגבי כל התסמינים שעשויים להיות קשורים לזיהום HPV, למשל:
- היכן בדיוק נמצאות התלונות או שינויי העור?
- האם יש גירוד או צריבה באברי המין?
- האם היה דימום בלתי מוסבר?
מכיוון שפעילות מינית ממלאת תפקיד מכריע ב- HPV, הרופא יגבש גם שאלות ספציפיות בנושא: האם בן הזוג המיני השתנה בתדירות גבוהה? האם שמתם לב לשינויים בקרום הרירי, אולי יבלות משמעותיות?
כמו כן מציינים גורמי סיכון כלליים כגון עישון או תרופות. הרופא גם שואל על מחלות קודמות ידועות. אלה עשויים להחליש את המערכת החיסונית ובכך לקדם זיהום HPV.
בדיקה גופנית
הרופא בדרך כלל בודק את כל הגוף. קל לזהות את רוב הסימפטומים של HPV, כלומר יבלות על העור. בדרך כלל אין צורך בבדיקות נוספות. אם יבלת עור חשודה, הרופא מסיר אותה ושולח אותה למעבדה להמשך בדיקה.
בדרך כלל מתגלים שינויים באזור איברי המין הנשי במהלך בדיקות מניעה. הנרתיק נסרק ולאחר מכן נבדק בעזרת ספקולום ("מראה"). המישוש חשוב מכיוון שפסקולות מכסות לפעמים גידולים עמוקים כמו אלה הנגרמים על ידי נגיפי HPV.
ביטויים חשודים ב- HPV באזור איבר המין הגברי בדרך כלל מזוהים וחד משמעיים בעין בלתי מזוינת. המומחה לאזור גוף זה, האורולוג, בוחן את העטרה של הפין, את יציאת השופכה (Meatus urethrae externus) ואת הגדלתו הממוקמת שם (Fossa navicularis). בנסיבות מסוימות, הוא יפיץ אזור זה פתוח על מנת שיוכל לבחון את שני הסנטימטרים האחרונים של השופכה.
HPV ניתן למצוא גם באזור האנאלי. מכיוון שגידולים הנגרמים על ידי HPV יכולים להגיע עד לתעלה האנאלית, חלק מהרופאים מבצעים שיקוף של התעלה האנאלית (פרוקטוסקופיה).
מריחת תאים
בנשים מעל גיל 20, רופאי נשים לוקחים באופן קבוע ספוגית מצוואר הרחם לאיתור מוקדם של סרטן צוואר הרחם. משטח צוואר הרחם נמחק תחילה במעין מברשת באמצעות תנועות מעגליות. הרופא לוקח את המריחה השנייה מתעלת צוואר הרחם. המריחות מתוקנות לאחר מכן על צלחת זכוכית בעזרת תמיסת אלכוהול באחוזים גבוהים, ואז נצבע ונבדק. לא מדובר במריחת HPV מיוחדת לאיתור הנגיף, אלא בבדיקה לאיתור שינויים חשודים בתאים העלולים לנבוע מזיהום HPV (או מסיבות אחרות).
סולם שפותח על ידי הרופא היווני ז'ורז 'פפאניקולאו משמש להערכת שינויים תאיים אפשריים. זו הסיבה שבדיקה זו נקראת גם בדיקת פאפ.
קולפוסקופיה
יש להבין את הקולפוסקופיה כהשתקפות מורחבת של הנרתיק. במהלך בדיקה זו, רופא הנשים משתמש גם בקולפוסקופ שנקרא (קולפו = נרתיק; סקופיה = תצפית), מעין מיקרוסקופ. עם הגדלה של עד פי 40 הרופא יכול לראות את השינויים או הדימום הקטנים ביותר בצוואר הרחם, צוואר הרחם, דפנות הנרתיק והפה. בעזרת הקולפוסקופיה המורחבת, הרופא מטפטף חומצה אצטית של שניים עד שלושה אחוזים על הקרום הרירי. שכבות הכיסוי העליונות שהשתנו מתנפחות ומתבלטות בלבן בלבן משאר הקרום הרירי.
שלב נוסף הוא מה שמכונה בדיקת יוד שילר. הקרום הרירי בנרתיק טבול בתמיסת יוד (ארבעה אחוזים של תמיסת יוד לוגול). הקרום הרירי הבריא הופך אז לחום-אדום בשל העמילן (גליקוגן) שהוא מכיל. לעומת זאת, שכבות תאים ששונו על ידי HPV, למשל, נותרו ללא כתמים.
בִּיוֹפְּסִיָה
אם הרופא מגלה חריגות במהלך המריחה או הקולפוסקופיה, הוא יכול להסיר ספציפית רקמות מאזור איברי המין הנשי ולבדוק אותה (ביופסיה). בהתאם למיקום הקרום הרירי החולה, מגרדים את דגימת הרקמה בעזרת כף חדה (קורטג ') או חרוט נחתך מרקמת הנרתיק (קוניזציה).
בדיקת HPV
בדיקה זו משמשת לאיתור זיהום HPV ולזיהוי סוג הנגיף. השימוש בו על צוואר הרחם נבדק בצורה הטובה ביותר: תוצאת הבדיקה מסייעת באבחון הגידול הממאיר או מבשריו. הבדיקה הרבה פחות מתאימה לאיתור זיהום HPV בחלקים אחרים של הגוף.
בדיקת HPV זמינה בגרסאות שונות. לגילוי מוקדם של סרטן צוואר הרחם, מומלץ כרגע רק לנשים בגילאי 30 ומעלה יחד עם בדיקת פאפ. אם יש לך בדיקת פאפ לא תקינה בגיל צעיר, גם בדיקה לנגיפי פפילומה אנושיים יכולה להיות שימושית. זה יכול גם לעזור לעקוב אחר הצלחת הטיפול לאחר טיפול בנגעים טרום סרטניים בצוואר הרחם.
אם ברצונך לדעת יותר על ההליך, המשמעות והעלות של בדיקה זו, אנא קרא את מאמר HPV test.
HPV: טיפול
דלקות HPV בדרך כלל נרפאות באופן ספונטני מכיוון שתאי החיסון הורגים את נגיפי ה- HPV. אולם לפעמים, מחלות קיימות מחלישות את מערכת החיסון ובכך המאבק נגד HPV. מכאן שצריך להתמודד עם אלה.
באופן כללי, הבחירה בטיפול ב- HPV תלויה בסוג ובהיקף התסמינים של HPV. ניתן לטפל בסימפטומים כגון קונדילומות או יבלות בעור בדרכים שונות. וירוסי ה- HPV עצמם נמחקים לעיתים רחוקות לחלוטין. כתוצאה מכך הישנות נפוצה.
קרח (קריותרפיה)
אופציה זו לטיפול ב- HPV משמשת לקונדילומות שטחיות ויבלות עור. הרופא מורח חנקן נוזלי על אזור העור המושפע בעזרת תרסיס או מקל (צמר גפן, מתכת), ההורג את הרקמה. לפעמים נוצרת גם בועה קטנה. הבקשה חוזרת על עצמה בדרך כלל אחת לשבועיים. עם זאת, וירוס HPV שורד הליך זה. במקרים רבים נוצרות כתוצאה מכך יבלות חדשות.
חשמל
טיפול זה מבוצע גם על ידי רופא. בדומה לדובדבן, ניתן להשתמש באלקטרו -קוטרה לקונדילומות ויבלות של העור. הרקמה המשתנה על ידי HPV נהרסת על ידי זרם חשמלי. עם זאת, גם כאן נגיף ה- HPV נשאר בגוף ויכול לעורר שינויי עור חדשים בכל עת.
החשמלית משמשת גם לאחר הסרה כירורגית של יבלות: שכבות העור הסמוכות ישירות וכליהם חרוכים. למרות שזה מפחית את הסיכון להישנות, יש סבירות גבוהה שתיווצר צלקת.
נהלים אופרטיביים
ניתן לטפל בכל סימפטום של HPV גם בניתוח. ניתן להשתמש במכשירים שונים לשם כך. ראשית, האזור הפגוע בגוף מורדם באופן מקומי. לאחר מכן ניתן לחתוך את הגידולים (כריתה) בעזרת כף חדה (curettage), לולאה חשמלית (הליך כריתת אלקטרו -כירורגית, LEEP) או מספריים כירורגיים (מספריים).
במקרה של גידולים חשודים (ניאופלזות תוך אפיתל, במיוחד צוואר הרחם) של רירית איברי המין, קונוס שלם נחתך לעיתים קרובות (קונוס). עם זאת, לפני כן, אתה בדרך כלל מבצע מספר בדיקות מעקב: הרופא בודק כל שישה חודשים כדי לראות כיצד התמונה הקלינית משתנה.אם האזור החריג מוגדל וגם זוהה HPV בסיכון גבוה, יש להסיר את הרקמה. אם הגידול כבר הוכר כממאיר, הניתוח יבוצע בהקדם האפשרי. אולם אם המטופלת בהריון, מנסים לעכב את הניתוח עד לאחר הלידה. בהתאם לשלב הסרטן, המנתח יאריך את ההליך בהתאם. לדוגמה, בסרטן צוואר הרחם המתקדם, הרחם כולו מוסר (כריתת רחם רדיקלית).
חלק מחולי הסרטן מקבלים טיפול קרינתי ו / או כימותרפיה כחלופה או בנוסף לניתוח.
טיפול בלייזר
אפשרות זו לטיפול במחלות HPV היא גם אחת ההליכים הכירורגיים. הלייזר (למשל CO2 או Nd: לייזר YAG) משמש לכל סוגי יבלות HPV. הגידולים נחתכים ומתאדים בהרדמה מקומית. עם זאת, יש להיזהר: העשן יכול להפיץ את נגיפי HPV בקלות. לכן חשוב במיוחד לספק הגנה נאותה באמצעות מכשיר יניקה ומסנן.
תרופות ליבלות HPV
ישנן כמה תרופות שניתן להשתמש בהן לטיפול ביבלות HPV באברי המין או באנאלי. חלק מנוהלים על ידי הרופא, אחרים יכולים לשמש אותם באופן עצמאי על ידי מטופלים בבית כנגד תסמיני HPV. שימוש זהיר וקבוע בתרופה הוא קריטי להצלחת הטיפול. דוגמאות:
|
תְרוּפָה |
מִשׁתַמֵשׁ |
הערות |
|
פודופילוטוקסין 0.15% קרם |
סבלני |
|
|
קרם אימיקימוד 5% |
סבלני |
|
|
חומצה טריכלורואטית |
דוֹקטוֹר |
|
באופן עקרוני קיים סיכון גבוה להישנות (הישנות) עם זיהומים ב- HPV. לכן יש לבדוק היטב את האזורים המטופלים ולהתייעץ עם הרופא במרווחי זמן קבועים.
HPV: מהלך המחלה והפרוגנוזה
אין זיהום HPV קלאסי. לעתים קרובות זה לא מסתתר ומרפא ללא השלכות. אם מופיעים תסמיני HPV, אפשר גם ריפוי ספונטני. באופן כללי, רוב זיהומי HPV נרפאים תוך מספר חודשים. לאחר שנתיים, כ -90 % מכלל זיהומי HPV נרפאים.
וירוסים מסוימים של HPV מחזיקים מעמד זמן רב יותר ואף גורמים לסרטן אצל מטופלים בודדים בלבד. זה יכול לקרות שנים או עשרות שנים לאחר ההדבקה ב- HPV.
זיהום HPV נרפא אינו מציע הגנה מפני הדבקה חוזרת של הפתוגן.
HPV: מניעה
יש הרבה דיונים על איך להגן על עצמך מפני זיהום HPV. מניעה אינה קלה מכיוון שנגיפי HPV נפוצים ולכן הסיכון לזיהום גבוה מאוד.
באופן כללי, יש טעם להקפיד על היגיינה יסודית ולחזק את המערכת החיסונית. על מנת להפחית את הסיכון להידבקות ביבלות עור רגילות, אין להסתובב יחף בבריכות שחייה, סאונות, מלתחות ציבוריות וחדרי מלון. אם למישהו בסביבה יש יבלות, אסור לך לחלוק איתן את המגבת, המטלית או הגרביים שלך (אם יש לך יבלות על הרגליים), למשל.
כדי למנוע זיהומים של HPV באזור איברי המין והאנאלי, עליך תמיד להשתמש בקונדום, במיוחד אם יש לך שותפי מין מתחלפים לעתים קרובות. סקס בטוח יותר אינו מספק הגנה אמינה מפני HPV מכיוון שנגיף HPV יכול להיות מועבר על ידי זיהום מריחה. עם זאת, קונדומים יכולים להפחית את הסיכון לזיהום.
נקבע כי הסיכון ל- HPV בקרב גברים שנימולו נמוך יותר מאשר אצל אלה שאינם.
HPV: חיסון
ועדת החיסונים הקבועה (STIKO) של מכון רוברט קוך ממליצה להמליץ לכל הילדות והנערים בגילאי תשע עד ארבע עשרה שנים נגד HPV (רצוי לפני יחסי המין הראשונים שלהם). מי שעדיין לא מחוסן בגיל 15 צריך לקבל את החיסון לכל המאוחר עד יום הולדתו ה -18.
המטרה העיקרית של חיסון HPV היא להוריד את הסיכון לסרטן צוואר הרחם. זה יכול גם להפחית את הסיכון לחלות בסוגי סרטן אחרים (סרטן נרתיקי, סרטן הפין וכו ') ולמנוע התפתחות של יבלות באברי המין משני המינים.
עדיין לא ידוע כמה זמן נמשכת הגנת החיסון. תוצאות המחקר מצביעות על כך שבנות / נשים מחוסנות עדיין מוגנות ביעילות מפני זיהום HPV 12 שנים לאחר החיסון. אולם לסיכום, עדיין לא ניתן לומר האם אין לרענן את הגנת החיסון בשלב כלשהו.
תוכל לקרוא עוד על יישום, יעילות ועלויות של חיסון זה נגד HPV במאמר חיסון HPV.
קבוצות תמיכה
שירות הסרטן: קבוצות לעזרה עצמית בסרטן ועמותות חולים
none: תרופות לנסיעות כושר ספורט מחלות