גנים לסרטן השד BRCA1 ו- BRCA2
ומריה פרנץ, M.Sc. סטודנט לביוכימיה ורפואהמרטינה פייכטר למדה ביולוגיה בבית מרקחת בחירה באינסברוק וגם שקעה בעולם צמחי המרפא. משם לא היה רחוק לנושאים רפואיים אחרים שעדיין כובשים אותה עד היום. היא למדה כעיתונאית באקדמיה של אקסל ספרינגר בהמבורג ועובדת ב- מאז 2007 - תחילה כעורך ומאז 2012 כסופרת עצמאית.
עוד על המומחים של
מריה פרנץ היא כותבת עצמאית בצוות המערכת של מאז 2020. לאחר שסיימה תואר שני בביוכימיה, היא לומדת בימים אלה רפואה אנושית במינכן. בעבודתה ב- היא תרצה לעורר עניין רב גם בנושאים רפואיים בקרב הקוראים.
עוד על המומחים של כל תוכן נבדק על ידי עיתונאים רפואיים.סרטן השד התורשתי נגרם לעתים קרובות משינוי (מוטציה) בגן BRCA1 או BRCA2. ישנם גם גנים אחרים לסרטן השד שיכולים להיות מעורבים בהתפתחות סרטן השד. אם יש חשד לסרטן השד המשפחתי, בדיקה גנטית יכולה לאתר מוטציות בגנים BRCA1 ו- BRCA2. למידע נוסף על BRCA1, BRCA2 וגנים אחרים של סרטן השד, כמו גם על התהליך וההשלכות של הבדיקה הגנטית!
קודי ICD למחלה זו: קודי ICD הם קודים מוכרים בינלאומיים לאבחונים רפואיים. ניתן למצוא אותם, למשל, במכתבי רופא או בתעודות של כושר עבודה. D05C50
סרטן שד משפחתי
סרטן השד שכיח יותר במשפחות מסוימות. זה יכול להצביע על סיבה גנטית. כמעט שליש מכל החולים בסרטן השד הם בעלי היסטוריה משפחתית. כלומר, קרובי משפחה בשורה אחת של המשפחה כבר פיתחו סרטן שד.
בכחמישה עד עשרה מתוך 100 אנשים הלוקים בסרטן השד ניתן לזהות שינוי גנטי (מוטציה) פתולוגי שירשו מאמם או מאביהם. ואז הרופאים מדברים על סרטן שד תורשתי (סרטן שד תורשתי / גנטי). אלה שנפגעו יכולים בתורם להעביר את המתקן לסרטן השד לילדיהם.
BRCA1 ו- BRCA2
בכרבע מהחולים עם היסטוריה משפחתית, המוטציה היא באחד משני גנים שהיו ידועים מזה זמן רב: BRCA1 (BReast-CAncer-1) ו- BRCA2 (BReast-CAncer-2). גנים אלה מכילים את תכנית האנזימים המתקנים פגמים ופגיעה בחומר הגנטי (DNA). זה מונע גדילה של גידולים - BRCA1 ו- BRCA2 הם אפוא בין הגנים המדכאים גידולים.
סיכון מוגבר לסרטן השד
עם מוטציות ב- BRCA1 ו- BRCA2, מנגנון התיקון הזה כבר לא עובד - סרטן יכול להתפתח, במיוחד סרטן השד: כ -70 אחוזים מהנשים עם מוטציה BRCA1 וכ -55 אחוזים מהנשים עם מוטציה BRCA2 יפתחו סרטן השד במהלך חייהן.
המשמעות היא שלאנשים שנפגעים יש סיכון גבוה פי עשרה לחלות בסרטן השד מאשר לנשים שאינן נושאות אף אחת משתי המוטציות הגנטיות.בנוסף, גידול השד הממאיר מתפתח הרבה יותר מוקדם: נשים עם מוטציה BRCA1 או BRCA2 הן בגיל 40 בממוצע כאשר הן מאובחנות, כלומר צעירות ב -20 שנה מנשים ללא גנים לסיכון.
לנפגעים לא רק יש סיכון מוגבר לפתח סרטן שד ביום אחד. אם חלת בסרטן השד, אתה גם נמצא בסיכון גבוה לפתח סרטן השד גם בשד השני.
סיכון מוגבר לסרטן השחלות
מוטציה בגן BRCA1 או BRCA2 נושאת גם סיכון מוגבר לסרטן השחלות: כ -45 % מכלל הנשים עם BRCA1 מוטציה וכ -15 % מכלל הנשים עם BRCA2 מוטציה מפתחות סרטן השחלות עד גיל 70 (לפעמים בנוסף לסרטן השד).
BRCA1 ו- BRCA2: גנים בסיכון גבוה גם לגברים
שני הגנים לסרטן השד מגבירים גם את הסיכון לגידולים שדיים ממאירים בקרב גברים: שניים מתוך 100 גברים עם מוטציה BRCA1 מפתחים סרטן שד. במקרה של מוטציה BRCA2, נתון זה מגיע לשבעה מתוך 100 גברים. לאור ההתרחשות הנדירה אחרת של סרטן השד הגברי, מדובר בעלייה משמעותית בסיכון.
גני סיכון אחרים לסרטן השד
בנוסף ל- BRCA1 ו- BRCA2, חוקרים זיהו כעת גנים אחרים שיכולים להגביר את הסיכון לחלות בסרטן השד אם הם עוברים מוטציה. אלה כוללים, למשל, את הגנים RAD51C ו- PALB2. כולם מעורבים בדרך כלל בתהליכי תיקון בתאים ובכך מגינים מפני סרטן. מוטציות ב- PALB2 גם מגדילות באופן משמעותי את הסיכון לסרטן השד; ישנם נתונים שונים עבור RAD51C בספרות. לפעמים זה גורם לסיכון גבוה, לפעמים לסיכון בינוני.
מדענים חוקרים גם גנים פוטנציאליים אחרים של סרטן השד. עד כמה אלה באמת משפיעים על הסיכון לסרטן השד עדיין לא הובהר באופן סופי. ייתכן שחלק מהמוטציות מסוכנות רק כאשר מתווספים גורמים שליליים אחרים.
שינויים גנטיים אחרים ממלאים תפקיד. גברים הסובלים מתסמונת קלינפלטר, שיש להם לפחות כרומוזום מין אחד נוסף של X, נוטים יותר לפתח סרטן שד מאשר גברים ללא כרומוזום נוסף.
מהם הסימנים לסרטן השד התורשתי?
ישנם מספר גורמים המצביעים על סרטן שד תורשתי (ועל סרטן השחלות). המשמעות היא שהחשד למוטציה BRCA1 או BRCA2 בפרט סביר אם הוא במשפחה הקשורה לדם.
- לפחות שלוש נשים חולות בסרטן השד
- לפחות שתי נשים חלו בסרטן השד, אחת מהן לפני גיל 51
- לפחות אישה אחת חולה בסרטן השד ואישה אחת חולה בסרטן השחלות
- לפחות שתי נשים חולות בסרטן השחלות
- לפחות לאישה אחת יש סרטן שד ושחלות
- לפחות אישה אחת בת 35 ומטה לוקה בסרטן השד
- לפחות אישה אחת בת 50 ומטה לוקה בסרטן שד דו צדדי
- לפחות גבר אחד חולה בסרטן השד ואישה אחת חולה בסרטן השד או השחלות
אנשי מקצוע בתחום הבריאות ממליצים לנשים שיש להן אחד או יותר מהגורמים הללו לפנות לייעוץ ובדיקות גנטיות ממרכז מומחה. מומחים מתחומים שונים עובדים יחד במרכזים אלה, כגון גינקולוגים, גנטיקאים ופסיכולוגים. בכל מקרה לגופו ניתן להעריך עד כמה הסיכון לסרטן גבוה ולהסביר את האפשרויות וההשלכות של הבדיקה הגנטית.
רשימה של מרכזי השד המשפחתי וסרטן השחלות ניתן למצוא בכתובת:
סיוע לסרטן הגרמני: www.krebshilfe.de
סיוע לסרטן האוסטרי: www.krebshilfe.net
ליגת הסרטן השוויצרית: www.krebsliga.ch
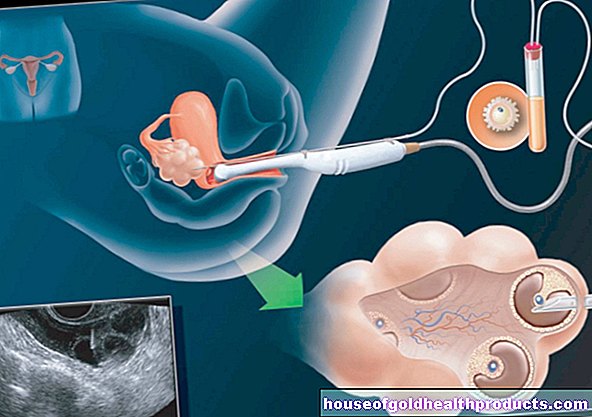
בדיקה גנטית
לצורך הבדיקה הגנטית (סרטן השד) עליך לתת רק דגימת דם. המבנה הגנטי של התאים הצפים בדם נבחן במעבדה מיוחדת לאיתור מוטציות, למשל בגנים BRCA1 ו- BRCA2. זה יכול לקחת כמה שבועות. הרופאים יודיעו לך על התוצאה כשיהיה לך ייעוץ נוסף במרכז המתמחה.
בדיקה גנטית חיובית
בדיקה גנטית חיובית לא אומרת שסרטן השד יהיה בטוח להתרחש. כמו כן, לא ניתן להשתמש בו כדי לחזות כיצד תתפתח מחלה אפשרית. זה רק אומר שהסיכון לסרטן השד ו / או השחלות גדל באופן משמעותי.
עם זאת, אם התגלה שיש לך מוטציה BRCA1 ו / או BRCA2, תוכל לפעול מוקדם כדי למנוע סרטן השד:
- אתה יכול לקחת חלק בתוכנית הקרנה מוגברת של סרטן השד.
- אתה יכול לעבור ניתוח מונע, מה שאומר שאפשר להסיר גם את השד וגם את השחלות והחצוצרות.
בדיקה גנטית שלילית
אפילו תוצאת בדיקה שלילית אינה "מגנה" מפני סרטן השד. ייתכן גם שיש סיכון מוגבר לסרטן השד המשפחתי אם לא נמצא שינוי גנטי. אם הבדיקה הגנטית שלילית, דון עם הרופא שלך מה המשמעות במקרה שלך.
מדענים מניחים שישנם יותר גני סיכון ממה שהמעבדות הצליחו עד כה להוכיח. אם סרטן השד מתרחש לעתים קרובות במשפחתך, הגילוי המוקדם המוגבר הגיוני, גם אם לא נמצאו מוטציות כגון BRCA1 או BRCA 2. עדיף לפנות לייעוץ מרופא מומחה, כאשר רופא הנשים שלך מהווה נקודת מגע ראשונה מתאימה.
תוכנית לזיהוי מוקדם מוגבר
מומחים מייעצים לחולים עם סיכון משפחתי גבוה לגילוי מוקדם יותר. הוא כרוך במגוון בחינות ובדרך כלל מתקיים במרכז המתמחה בסרטן שד ושחלות משפחתיות.
הצעדים הבאים מהווים חלק מתוכנית הגילוי המוקדם המוגבר (בהתאם להנחיות קבוצת העבודה הגינקולוגית לאונקולוגיה):
- מישוש חצי שנה של השד על ידי הרופא ובדיקת אולטרסאונד חצי שנתית לנשים מגיל 25 ומעלה
- מדי שנה או כל שנתיים ממוגרפיה של השד מגיל 40 (אולי אפילו מוקדם יותר, תלוי בניתוח הסיכונים המתאים על ידי מרכז השד)
- במקרה של סיכון גבוה מאוד, בדיקת MRI שנתית של השד מגיל 25 ועד גיל המעבר (אולי גם אצל נשים צעירות יותר עם אולטרסאונד לא ברור עם רקמת שד צפופה)
העלויות
אם יתקיימו דרישות מסוימות, חברות ביטוח בריאות רבות יכסו את עלויות הבדיקה הגנטית ואת הגילוי המוקדם המוגבר במרכז לסרטן השד והשחלות המשפחתי. עלויות הניתוחים המונעים והגדלת החזה מוחזרים לעתים קרובות אם קיימות עדויות למוטציה BRCA1 או BRCA2. בכל מקרה, עליך לדון מראש בהנחה של עלויות מול חברת הביטוח שלך.
none: סמים אלכוהול עיניים בריאות דיגיטלית