התקף לב
ומרטינה פייכטר, עורכת רפואית וביולוגיתמרטינה פייכטר למדה ביולוגיה בבית מרקחת בחירה באינסברוק וגם שקעה בעולם צמחי המרפא. משם לא היה רחוק לנושאים רפואיים אחרים שעדיין כובשים אותה עד היום. היא למדה כעיתונאית באקדמיה של אקסל ספרינגר בהמבורג ועובדת ב- מאז 2007 - תחילה כעורך ומאז 2012 כסופרת עצמאית.
עוד על המומחים של כל תוכן נבדק על ידי עיתונאים רפואיים.
התקף לב (אוטם שריר הלב) מתרחש כאשר כלי דם בשריר הלב (עורק כלילי) נסגר. לאחר מכן השריר מנותק מאספקת החמצן ואינו יכול עוד לבצע את עבודתו. התקף לב עלול לסכן חיים! לכן חשוב לזהות את הסימפטומים של התקף לב מוקדם ככל האפשר. כאן תוכל לקרוא את כל מה שאתה צריך לדעת על אותות אזהרה, סיבות ואפשרויות טיפול ועזרה ראשונה במקרה של התקף לב.
קודי ICD למחלה זו: קודי ICD הם קודים מוכרים בינלאומיים לאבחונים רפואיים. ניתן למצוא אותם, למשל, במכתבי רופא או בתעודות של כושר עבודה. I22I21I23
התקף לב: התייחסות מהירה
- תסמינים אופייניים: כאבים עזים באזור החזה השמאלי / מאחורי עצם החזה, קוצר נשימה, תחושת דיכוי / חרדה; אזהרה, הסימפטומים אצל נשים עשויים להיות שונים (סחרחורת, הקאות) מאשר אצל גברים!
- עזרה ראשונה: הזעיק אמבולנס, הרגיע את החולים, הרם את פלג הגוף העליון, שחרר בגדים צמודים (עניבה, צווארון וכו '), במקרה של חוסר הכרה וחוסר נשימה, החייאה מיידית!
- גורמי סיכון: לחץ דם גבוה, כולסטרול גבוה, השמנה, מעט פעילות גופנית, סוכרת, עישון
- סיבה: בדרך כלל קריש דם החוסם עורק כלילי
- בדיקות: EKG, אולטרסאונד לב, בדיקות דם, בדיקת קטטר לב
- אפשרויות טיפול: הרחבה של כלי הלב המכווץ (הרחבת בלון) והתקנת תמיכת כלי דם (סטנט) במסגרת PTCA, פירוק תרופות של קריש הדם (טיפול פירוק), תרופות אחרות, ניתוח מעקפים
- מניעה: אורח חיים בריא, פעילות גופנית סדירה, משקל גוף בריא
התקף לב: תסמינים
אין זמן להפסיד כאשר יש לך התקף לב. ככל שמזהים אותו ומטפלים בו מוקדם יותר, כך גדלים סיכויי ההישרדות. לכן עליך לחייג למספר החירום (טל '112) בחשד הקל ביותר והתסמינים הראשונים של אוטם בשריר הלב - גם בלילה או בסוף השבוע!
על מנת להצליח להגיב במהירות, יש להכיר את תסמיני התקף הלב אצל גברים ונשים. אך היזהר: לא תמיד הסימנים האופייניים מופיעים. כמו כן, תסמיני התקף לב של אישה שונים לעתים קרובות מתסמינים של גבר.
-
התקף לב
שלוש שאלות עבור
פרופסור דוקטור. med. אברהרד ווינדלר,
מומחה ברפואה פנימית ואנדוקרינולוגיה -
1
האם אוכל לבצע מאמץ גופני לאחר התקף לב?
פרופסור דוקטור. med. אברהרד ווינדלר
פעילות גופנית גם גורמת לך להיות בריא לאחר התקף לב! אבל: זמן קצר לאחר התקף לב, שריר הלב עדיין אינו יעיל ורגיש במלואו. מכיוון שהביצוע תלוי בגורמים רבים - כמו גודל האוטם - אין כלל לכולם. עדיף לדבר עם הרופא שלך ואל תעשה ספורט לבד בהתחלה, אלא בקבוצות ספורט כליליות בפיקוח רפואי.
-
2
אני מפחד מהתקף לב נוסף - מה אתה מייעץ לי לעשות?

פרופסור דוקטור. med. אברהרד ווינדלר
למעשה, קיים סיכון גבוה לקבל עוד לאחר התקף לב. לכן, כדאי שתמזער את כל גורמי הסיכון הידועים. שימו לב ללחץ הדם שלכם, שימו לב לרמות הסוכר בדם. הורדת הכולסטרול יעילה מאוד, ללא קשר אם הרמה מוגברת או בטווח הייחוס. וגם: לרדת במשקל אם אתה צריך.
-
3
מה ההשפעה של הדיאטה?
פרופסור דוקטור. med. אברהרד ווינדלר
אלה שנפגעים לרוב אינם מודעים לכמה חשוב אורח חייהם! תזונה בריאה היא יעילה ביותר: תזונה צמחונית בעיקר לא רק משפיעה על גורמי הסיכון הידועים, אלא גם משפיעה לטובה על כלי הדם. אלה שמתאמנים אז מדי יום, מפסיקים לעשן ונמנעים מלחץ הגורמים המוערכים, עושים הרבה למען עצמם ולבם.
-
פרופסור דוקטור. med. אברהרד ווינדלר,
מומחה ברפואה פנימית ואנדוקרינולוגיהכמנהל משותף של המרכז למניעה רפואית המבורג (MPCH), פרופ 'וינדלר נותן עצות בנושא מניעת התקשות העורקים (טרשת עורקים) והמחלות שלאחר מכן.
כך תוכל לדעת אם יש לך התקף לב
סימן קלאסי להתקף לב ("התקף לב") הוא כאב פתאומי וחמור בחזה, באזור החזה השמאלי הקדמי או מאחורי עצם החזה. הכאב יכול להיות לחץ, דקירה או צריבה. על פי קרן הלב הגרמנית, הם נמשכים לפחות חמש דקות. לפעמים הם גם מקרינים לאזורים אחרים בגוף. כאבים בזרוע (במיוחד משמאל), בבטן העליונה, בגב, בכתף או בלסת יכולים להוות אות אזהרה להתקף לב.
תסמינים אופייניים נוספים של התקף לב הם:
- תחושת חרדה או לחץ: הפגועים מתארים לעתים קרובות את תחושת ההתכווצות החזקה הזו כ"כאילו פיל עומד על החזה שלי ".
- תחושת חרדה עד לפחד מהמוות: הפחד העז מלווה לעתים קרובות בזיעה קרה, בגוון עור חיוור ובעור קר.
- קוצר נשימה חמור פתאומי, אובדן הכרה או סחרחורת קשה: לתסמינים לא ספציפיים אלה יכולות להיות סיבות רבות, כולל התקף לב. הם מופיעים לעתים קרובות יותר אצל נשים.
- בחילות והקאות: תסמינים אלה, המופיעים במחלות רבות, הם גם סימנים אפשריים להתקף לב, במיוחד אצל נשים. הדבר נכון במיוחד אם אלה שנפגעו לא חוו בעבר תלונות כאלה במידה זו.
הסימנים להתקף לב תלויים גם באיזה עורק הכלילי מושפע. לדוגמה, חסימות של העורק הכלילי הימני מובילות לעיתים קרובות למה שמכונה אוטם של קיר אחורי. סביר יותר שהם יגרמו לאי נוחות בבטן העליונה. אם, לעומת זאת, העורק הכלילי השמאלי חסום, נוצר אוטם דופן קדמי. כאן הכאב מקומי יותר באזור החזה.
סימנים אופייניים להתקף לב
במקרים מסוימים התקף לב אינו כואב. "אוטם שקט" כזה מתרחש לעתים קרובות במיוחד בקרב חולי סוכרת (סוכרת) ואנשים מבוגרים.
סימפטומים סוטים של התקף לב אצל נשים
הסימפטומים המתוארים לעיל לא תמיד מופיעים בהתקף לב. נשים לעיתים קרובות סובלות מתסמינים שונים. בעוד שרוב הגברים המושפעים מרגישים את הכאב הקלאסי בחזה, זה קורה רק כשליש מהנשים. בנוסף, מטופלים מדווחים לעתים קרובות יותר על תחושת לחץ או לחץ בחזה במקום כאבים עזים בחזה.
בנוסף, תלונות לא ספציפיות הן הרבה יותר סימן להתקף לב אצל נשים. אלה כוללים קוצר נשימה, בחילות והקאות וכן אי נוחות בבטן העליונה.
תלונות כאלה לרוב אינן מזוהות מיד כתסמיני התקף לב ואינן מתייחסות ברצינות. זו הסיבה שנשים עם התקף לב מגיעות במרפאה כעבור שעה בממוצע מהגברים שנפגעו (מופיעים מהסימנים הראשונים להתקף לב מופיעים). עם זאת, טיפול רפואי מהיר הוא חיוני.
התקף לב: מבשרים
התקפי לב רבים מתרחשים "על רקע הכחול". בעבר לא היו עדויות לכך שעורק כלילי היה מאוים בחסימה.
במקרים האחרים סימנים מבשרים על התקף לב. חולים רבים סבלו (מבלי לשים לב) ממחלת לב כלילית (CHD) עשרות שנים לפני כן. כלי הדם הכליליים הופכים צרים יותר ויותר עקב "הסתיידות" (טרשת עורקים). הדבר משפיע יותר ויותר על זרימת הדם לשריר הלב. ניתן לזהות זאת, למשל, בכך שכאבים בחזה ו / או קוצר נשימה מתרחשים בעת מאמץ גופני או התרגשות רגשית. לאחר סיום התרגיל התסמינים נעלמים שוב תוך דקות.
הרופאים מדברים על "לחץ בחזה" (אנגינה פקטוריס). התקף לב יכול להתפתח ממנה בכל עת. הדבר נכון במיוחד כאשר משך ועוצמת התקפי תעוקת החזה גדלים. זהירות מיוחדת נדרשת גם אם הכאבים בחזה ו / או קוצר הנשימה מתרחשים אפילו עם הלחץ הקטן ביותר או אפילו במנוחה. מדובר במבשרים רציניים להתקף לב מתקרב. במקרים כאלה יש לפנות לרופא החירום באופן מיידי!
התקף לב: סיבות וגורמי סיכון
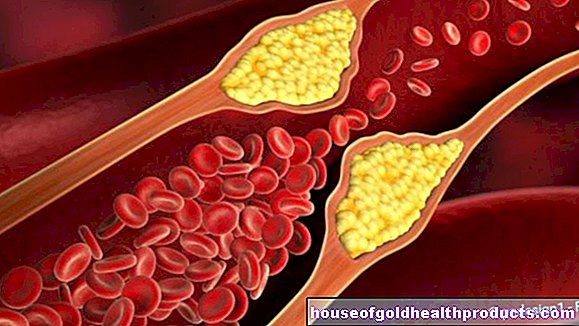
התקף לב נובע בדרך כלל מקריש דם החוסם עורק כלילי. כלי הגולגולת הלב הם כלי הדם המספקים לשריר הלב דם וחמצן. רוב הזמן, העורק המדובר כבר הצטמצם על ידי הפקדות (פלאקים) על הקיר הפנימי. אלה מורכבים משומנים וסיד. התקשות כזו של העורקים (טרשת עורקים) באזור העורקים הכליליים נקראת מחלת לב כלילית (CHD).
הלוחות יכולים להיסדק ולהיפתח. ואז טסיות דם (טרומבוציטים) מצטברות מיד כדי לסגור את הסדקים. זה משחרר חומרי שליח שמושכים יותר טסיות דם - נוצר קריש דם (פקקת). אם קריש זה חוסם לחלוטין את הכלי המדובר, מתרחש התקף לב: שריר הלב, המסופק בעיקר על ידי כלי הדם הכלילי הזה, כבר אינו מקבל מספיק חמצן. לאחר מכן הוא יכול למות תוך מספר שעות. במקרה הגרוע, החולה מת מהתקף הלב (מוות לבבי חריף).
זה קורה בהתקף לב
מחלת עורקים כליליים נחשבת לגורם העיקרי לאוטם שריר הלב. סיבות אחרות לאוטם שריר הלב הן נדירות ביותר, למשל התכווצויות (עוויתות) של העורקים הכליליים.
גורמי סיכון להתקף לב
גורמים מסוימים אינם גורם ישיר לאוטם שריר הלב, אלא מעלים את הסיכון להתקף לב. אלה כוללים מעל כל אותם גורמי סיכון המעדיפים את ההפקדות שתוארו לעיל על הקיר הפנימי של העורקים הכליליים (טרשת עורקים).
לא ניתן להשפיע על חלק מגורמי הסיכון הללו. אלה כוללים, למשל, גיל מבוגר ומין זכר. עם זאת, אפשר בהחלט לעשות משהו נגד גורמי סיכון אחרים: למשל נגד השמנה ותזונה עתירת שומן. באופן כללי, הדברים הבאים חלים: ככל שיש יותר מגורמי הסיכון המוזכרים להלן לאדם, כך הסיכון שלו להתקף לב גבוה יותר.
מין זכר: להורמוני המין יש השפעה כנראה על הסיכון להתקפי לב. מכיוון שלנשים לפני גיל המעבר יש סיכון נמוך יותר להתקפי לב מאשר לגברים; לאחר מכן הם מוגנים טוב יותר על ידי הורמוני המין הנשיים כגון אסטרוגנים.
נטייה גנטית: במשפחות מסוימות מחלות לב וכלי דם מתרחשות בתדירות גבוהה יותר - נראה כי גנים ממלאים תפקיד בהתפתחות התקף לב. אז הסיכון להתקף לב הוא תורשתי במידה מסוימת.
גיל מבוגר: מידת ההתקשות של העורקים עולה עם הגיל. זה גם מגביר את הסיכון להתקף לב.
דיאטה: מזון עתיר שומן ועשיר באנרגיה מוביל להשמנה ורמות כולסטרול גבוהות. שני אלה מקדמים התקשות של העורקים ובכך מחלת עורקים כליליים - הגורם השכיח ביותר להתקפי לב.
השמנה: בדרך כלל לא בריא לשים יותר מדי קילוגרמים על המאזניים. הדבר נכון עוד יותר אם המשקל העודף מתרכז בבטן (במקום בירכיים או בירכיים): שומן הבטן מייצר הורמונים וחומרים שליחים המגבירים את הסיכון למחלות לב וכלי דם כגון מחלות עורקים כליליים והתקפי לב, בין היתר.
חוסר פעילות גופנית: לפעילות גופנית מספקת יש השפעות חיוביות רבות על הבריאות. אחד מהם: פעילות גופנית סדירה מונעת התקשות של העורקים ומחלות לב כליליות על ידי הורדת לחץ הדם ושיפור רמות הכולסטרול. השפעות הגנה אלה אינן חלות על מי שאינו אוהב פעילות גופנית.
עישון: חומרים מעשן טבק מקדמים יצירת לוחות לא יציבים שיכולים לפרוץ בקלות. בנוסף, כאשר אתה מעשן כל סיגריה, כלי הדם, כולל העורקים הכליליים, מתכווצים. רוב האנשים שעברו התקף לב לפני גיל 55 הם מעשנים.
לחץ דם גבוה: ערכי לחץ דם מתמידים פוגעים ישירות בדפנות הפנימיות של כלי הדם. זה מקדם הפקדות על הקירות (טרשת עורקים) ובכך מחלות לב כליליות.
כולסטרול גבוה: רמות LDL גבוהות ורמות HDL נמוכות גם מעודדות הצטברות רובד.
סוכרת: בסוכרת רמת הסוכר בדם גבוהה באופן חריג. בטווח הארוך זה פוגע בכלי הדם - גורם סיכון לטרשת עורקים ומחלות לב כליליות.
זה שנוי במחלוקת אם ערך מוגבר של אבן הבניין החלבונית (חומצת אמינו) הומוציסטאין מייצג גם גורם סיכון להתקף לב.
התקף לב: טיפול
התקף לב: עזרה ראשונה
כך עליך לספק עזרה ראשונה אם יש לך התקף לב:
- התקשרו לרופא החירום (טל '112) בחשד הקל ביותר להתקף לב!
- מקם את המטופל כשהגוף העליון מורם, למשל על ידי השענתם על קיר.
- פתח בגדים צמודים כגון צווארון ועניבה.
- הרגיע את המטופל ובקש ממנו לנשום ברוגע ובעומק.
- אל תשאיר את החולה לבד!
אם החולה הופך מחוסר הכרה, לא ניתן לזהות נשימה או לא ניתן לחוש בדופק, אז יש דום לב וכלי דם. לאחר מכן עליך לפעול במהירות ולהחיות (להחיות) את המטופל: בצע את העיסוי בלחץ הלב או - אם אתה רגיל לכך - עיסוי חלופי בלב הלב והחייאה מפה לפה (לחילופין לחץ 30 פעמים והתנשם פעמיים). המשך באמצעי החייאה עד להגעת שירותי החירום או עד שהמטופל שוב נושם באופן עצמאי.
התקף לב: מה עושה רופא החירום?
רופא החירום או החובש יבדקו מיד את הפרמטרים החשובים ביותר של המטופל כגון רמת הכרה, דופק ונשימה. הוא גם מחבר את המטופל ל- EKG או לצג כדי לעקוב אחר קצב הלב, קצב הלב, רוויית החמצן ולחץ הדם. EKG חשוב מאוד לאבחון מדויק של התקף לב. ניתן להשתמש בו כדי לקבוע אם מדובר בהתקף לב כביכול עם גובה קטע ST (אוטם ST, STEMI) או התקף לב ללא הגבהת ST (אוטם שריר הלב ללא ST, NSTEMI). הבחנה זו חשובה לבחירת הטיפול המיידי (ראה להלן).
החולה מסופק לחמצן דרך צינור אף -גסטרי אם רוויית החמצן נמוכה מדי, או אם יש קוצר נשימה או אי ספיקת לב חריפה.
הגישה ניתנת גם דרך הווריד, כך שהמטופל יכול לנהל במהירות את התרופה הדרושה. אלה יכולים להיות, למשל, דיאזפם נגד חרדות קשות ומורפיום נגד כאבים. כמו כן חשוב מרכיבים פעילים (כגון חומצה אצטילסליצילית) המונעים מקריש הדם בעורק הכלילי להיווצר קרישים גדולים יותר או נוספים.
רופא החירום גם נותן למטופל חנקות, בדרך כלל בצורה של ריסוס דרך הפה. אלה מרחיבים את כלי הדם, מורידים את צורך הלב בחמצן ומפחיתים כאבים. עם זאת, חנקות אינן משפרות את הפרוגנוזה של אוטם שריר הלב.
אם מתרחש דום לב במהלך ההובלה לבית החולים, רופא החירום או החובש מתחילים מיד בהחייאה באמצעות דפיברילטור.
עוד טיפול בהתקף לב
טיפול נוסף להתקף לב תלוי במידה רבה אם מדובר בהתקף לב עם גובה קטע ST (STEMI) או התקף לב ללא גובה קטע ST (NSTEMI) (ראה להלן: "התקף לב: בדיקות ואבחון"):
- STEMI: הטיפול בבחירה ראשונה עבור מטופלים אלה הוא PTCA חריף. המשמעות היא שכלי הלב המכווץ מורחב על ידי בלון (הרחבת בלון) ונשאר פתוח באמצעות החדרת סטנט. במידת הצורך מתבצע טיפול תמוגה ב- STEMI (מתן תרופות הממיסות את קריש הדם בכלי הלב). בנסיבות מסוימות, ייתכן שיהיה צורך בפעולת מעקף במהלך המשך.
- NSTEMI: היתרון של הרחבת בלון מיידי (PTCA חריפה) לא הוכח כאן. טיפול באליזה גם אינו מצוין. במקום זאת, אלו שנפגעים מקבלים תרופות מיד לאחר האבחון, למשל נגד היווצרות קריש (נוספת) (כגון חומצה אצטילסליצילית). בנוסף, בדיקת קטטר לב יכולה להיות שימושית כדי לקבוע את מידת הפגיעה בשריר הלב. יש לבצע זאת תוך שעתיים עד 72 שעות, בהתאם לפרופיל הסיכון של המטופל. אמצעים טיפוליים נוספים תלויים בתוצאת הבדיקה (למשל טיפול תרופתי נוסף, הרחבת בלונים והתקנת סטנט, ניתוח מעקפים).
אפשרויות הטיפול השונות להתקפי לב מתוארות בפירוט רב יותר להלן.
טיפול בהתקף לב: PTCA חריפה
במקרה של התקף לב עם עליית קטע ST (STEMI), הטיפול בבחירה ראשונה הוא מה שנקרא PTCA חריפה (אנגיופלסטיקה קורונרית טרנסומנלית כלילית). קטטר לב מוחדר מיד להרחבת הכלי החסום בעזרת בלון. זה נקרא הרחבת בלון. לאחר מכן, פעמים רבות מושתל סטנט במקרה של התקף לב: זהו סטנט מתכת קטן שאמור לשמור על כלי הדם פתוח. לעתים קרובות משתמשים בסטנטים המצופים בתרופה נוגדת קרישה. זה מונע קריש דם להיווצר שוב בשלב זה.
ברוב המקרים, PTCA חריפה יכולה לפתוח מחדש את כלי הדם החסום לאחר התקף לב. לשם כך יש לבצע זאת תוך 60 עד 90 דקות מתחילת הכאב.
עם זאת, ניתוח כזה אינו זמין באופן מיידי לכל חולי STEMI, מכיוון שלא בכל מרפאה יש חריצים של קטטר לב. אם לא ניתן להביא חולה להתקף לב לבית חולים שבו ניתן להתרחש PTCA חריפה תוך 120 דקות, במקום זאת עליו לקבל טיפול תמוגה (ראה להלן) תוך 30 דקות. לאחר מכן יש להעביר אותו למרכז קרדיולוגיה לצורך טיפול ב- PTCA חריף בשלוש עד 24 השעות הקרובות.
טיפול בהתקף לב: טיפול תמוגה
טיפול בליזה (טיפול טרומבוליזה) הוא אופציה לחולים עם אוטם שריר הלב (STEMI). קריש הדם שהפעיל את התקף הלב מומס בעזרת תרופות (פירוק). לשם כך, הרופא מזריק את המטופל לווריד המפרק את הפקק ישירות או מפעיל את אנזימי הפירוק של הגוף עצמו (פלסמינוגן), אשר בתורו ממיס את קריש הדם.
הסיכוי שהעורק הכלילי יפתח שוב הוא הגדול ביותר זמן קצר לאחר התקף הלב. לפעמים רופא החירום מתחיל בטיפול תמוגה עוד לפני שהמטופל מגיע לבית החולים.
ניתן לבצע את התמוגה עד 12 שעות לכל היותר לאחר התקף לב. לאחר מכן, קריש הדם כבר לא יתמוסס כראוי ותופעות הלוואי של הטיפול ישלטו.
תופעות לוואי: תרופות התמוגה הניתנות לאחר התקף לב מעכבות מאוד את קרישת הדם של הגוף עצמו - לא רק בלב, אלא בכל הגוף. לכן דימום חמור יכול להתרחש כסיבוך. עד כה ניתן להפעיל מקורות לדימום לא מזוהים כגון כיבים בקיבה או מומים בכלי הדם (מפרצת) ולהתחיל לדמם. אחת מתופעות הלוואי החמורות ביותר היא דימום מוחי.
טיפול בהתקף לב: תרופות
במקרה של התקף לב, הרופא בדרך כלל רושם למטופל תרופות. חלק מאלה יש לקחת לצמיתות. אילו חומרים פעילים נקבעים למטופל וכמה זמן עליו לקחת אותם תלוי בפרופיל הסיכון האינדיבידואלי. תרופות נפוצות לחולי התקף לב הן:
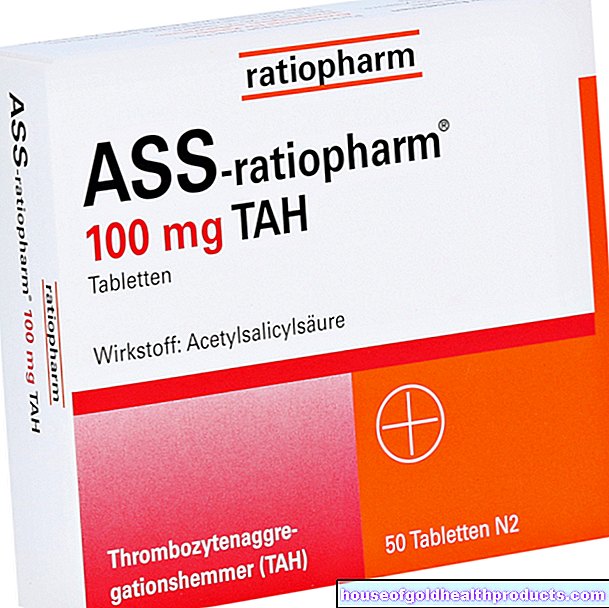
- חומצה אצטילסליצילית (ASA): המרכיב הפעיל ASA הוא מעכב צבירת טסיות. כלומר, הוא מונע מהטסיות להידבק יחד. בהתקף לב חריף, הדבר מונע את הגדלת קריש הדם בעורק הכלילי הפגוע (או היווצרות קרישי דם חדשים). אפילו רופא החירום מזריק ASA לחולה מכיוון שטיפול מוקדם משפר את הפרוגנוזה.
- תרופות אחרות נגד טסיות: חלק מהחולים בהתקף לב מקבלים גם קלופידוגרל, פראסוגרל או תרופות נוגדות טסיות אחרות.
- חוסמי בטא: הם מורידים את לחץ הדם, מאטים את פעימות הלב ומקלים על הלב. אם הם ניתנים מוקדם, אתה יכול להקטין את גודל התקף הלב ולמנוע הפרעות קצב מסכנות חיים (פרפור חדרים). אפילו רופא החירום יכול לתת לחוסמי בטא למטופל.
- מעכבי ACE: תרופות אלו מרחיבות את כלי הדם, מורידות לחץ דם ומקלות על הלב. הם מורידים את הסיכון למוות בחולי התקף לב.
- תרופות להורדת כולסטרול: מה שנקרא סטטינים מוריד רמות גבוהות של הכולסטרול ה"רע "LDL. זה יכול להפחית את הסיכון להתקף לב נוסף.
להתקף לב ללא הגדלת קטע ST (NSTEMI), הטיפול התרופתי מתחיל בדרך כלל מיד לאחר האבחון. החולים מקבלים מעכבי צבירת טסיות (כגון חומצה אצטילסליצילית, פראסוגרל), נוגדי קרישה (כגון פונדאפרינוקס) ותרופות למניעת ירידה בזרימת הדם (חוסמי בטא). לפעמים טיפול תרופתי מספיק ל- NSTEMI. עם זאת, ייתכן שיהיה צורך גם באמצעים טיפוליים נוספים (כגון הרחבת בלון או ניתוח מעקפים).
טיפול בהתקף לב: ניתוח מעקפים
בחלק מחולי התקף הלב, העורקים הכליליים משתנים עד כדי כך שיש צורך בניתוח מעקפים: בהרדמה כללית, המנתח מסיר תחילה עורק בדופן החזה או וריד רגל שטחית מהחולה. לאחר מכן הוא משתמש בזה כדי לגשר על התכווצות העורק הכלילי.
התקף לב: בדיקות ואבחון
החשד הדחוף להתקף לב עולה מתלונות החולה. אך לא תמיד הסימנים ברורים. לכן יש צורך בבדיקות שונות. הם עוזרים לאשר את האבחנה של אוטם שריר הלב ולשלול מחלות אחרות שיכולות לעורר תסמינים דומים (כאבים בחזה וכו '). זה כולל, למשל, דלקת של קרום הלב (קרום הלב), קרע בעורק הגוף הגדול (דיסקציה של אבי העורקים) או תסחיף ריאתי.
EKG
אלקטרוקרדיוגרפיה (EKG) היא שיטת הבדיקה החשובה ביותר לחשד להתקף לב. אלקטרודות מונחות על חזהו של המטופל. אלה מתעדים את ההתרגשות החשמלית בשריר הלב. שינויים אופייניים בפעילות לב חשמלית זו מעידים על גודל האוטם ומיקומו. בעת תכנון הטיפול, חשוב להבחין בין התקף לב עם ובלי גובה קטע ST:
- התקף לב בעליית קטע ST (STEMI): בצורה זו של התקף לב, קטע מסוים בעקומת הא.ק.ג (קטע ST) מורם בקשת. האוטם משפיע על כל דופן הלב (התקף לב טרנסמורלי).
- התקף לב ללא הגבהה של קטע ST (NSTEMI או Non-STEMI): באוטם הקיר הפנימי (אוטם לא-טרנסמורלי), קטע ה- ST אינו מורם ב- ECG. לפעמים ה- EKG אפילו תקין לחלוטין למרות הסימפטומים האופייניים להתקף לב. ניתן לאבחן כאן אוטם של שריר הלב רק אם ניתן לזהות ב"אנזימי לב "מסוימים בדם (ראה להלן:" בדיקת דם ").
בנוסף, ניתן לזהות התקפי לב שאינם גורמים לתסמינים (התקף לב שקט או שקט) באמצעות EKG. ניתן לראות הפרעות קצב לב גם ב- ECG. אלה הם ללא ספק הסיבוך השכיח ביותר של התקף לב לאחרונה.
בנוסף, א.ק.ג מסייע להבדיל אוטם חריף של שריר הלב מהתקף לב שהיה בעבר.
התקפי לב מסוימים אינם מופיעים ב- EKG מיד לאחר הופעתם, אלא רק נראים כעבור מספר שעות לאחר מכן. לכן, אם יש חשד לאוטם שריר הלב, מספר בדיקות א.ק.ג. מתבצעות בהפרש של מספר שעות.
אולטרסאונד לב (אקו לב)
אם הא.ק.ג לא מראה שינויים אופייניים, למרות שהתסמינים מעידים על התקף לב, אולטרסאונד לב דרך החזה עשוי לעזור. המונח הטכני לבדיקה זו הוא "אקו לב טרנסטורקי". הרופא יכול לזהות כאן הפרעות בתנועת הקיר של שריר הלב. כי אם זרימת הדם נקטעת על ידי האוטם, קטע הלב המדובר כבר אינו זז כרגיל.
בדיקת דם
תאי שריר הלב שמתים בהתקף לב משחררים אנזימים מסוימים. במקרה של התקף לב, ריכוזם בדם עולה. חלבונים אלה, המכונים גם סמנים ביולוגיים, כוללים טרופונין T, טרופונין I, מיוגלובין וקריאטין קינאז (CK-MB). עם זאת, עם הבדיקות הקלאסיות המשמשות לכך, ריכוז האנזימים בדם אינו עולה במידה ניכרת עד כשלוש שעות לאחר התקף הלב לכל המוקדם. הליכים חדשים ומעודנים ביותר יכולים להאיץ את האבחון.
קטטר לב
בדיקת קטטר לב מגלה איזה עורק כלילי סגור והאם כלי אחרים מצומצמים. ניתן גם להעריך את תפקוד שריר הלב ושסתומי הלב בעזרת בדיקה זו.
כחלק מבדיקת קטטר הלב, הרופא מחדיר צינורית פלסטיק צרה וגמישה לעורק הרגל (עורק הירך) ודוחפת אותו כנגד זרם הדם אל הלב. אנגיוגרפיה כלילית מתבצעת בדרך כלל כחלק מהבדיקה, כלומר מזריק חומר ניגוד דרך הקטטר כך שניתן יהיה להראות את כלי הכליל בתמונת הרנטגן.
במהלך בדיקת קטטר הלב ניתן גם לפתוח שוב את העורק הכלילי הסגור: הרופא מחדיר בלון קטן מעל הקטטר. הוא מתמלא בנוזל במיקום החסימה בכלי הדם, ובכך מרחיב את ההתכווצות (הרחבת בלון או PTCA: ראה לעיל). לאחר מכן הרופא בדרך כלל מחדיר מסגרת מתכת קטנה לכלי כתמיכה בכלי הדם (סטנט) בכדי לשמור אותו פתוח.
ניתוח סטנט להתקף לב
התעמלות לאחר התקף לב
התקף לב מפחית את תפוקת הלב של המטופל ובכך גם את כוחו ואת סיבולתו. משימות יומיומיות הופכות במהירות ללחץ פיזי: רקמת שריר הלב שמתה בהתקף לב מצולקת. לכן, שאר הרקמה צריכה לבצע על ידי שאיבה לבד. אימון איטי ורציף מחזק שוב את הלב החולה. ספורט הוא אפוא מרכיב חשוב בטיפול לאחר התקף לב.
אולם לפעילות גופנית יש השפעה חיובית על תפקודי גוף אחרים. היא
- משפר את אספקת החמצן לגוף
- מוריד את לחץ הדם
- מסדיר את רמת הסוכר בדם ורמות השומנים בדם
- נוגד תהליכים דלקתיים
- מקדם משקל גוף בריא
- מפחית מצבורי שומן מיותרים
- מפרק הורמוני לחץ
הערה: אימון לאחר התקף לב צריך להתבצע רק בהתייעצות מוקדמת עם הרופא המטפל. מומלץ להשתתף בקבוצת ספורט לב.
מחקרים הראו כי פעילות גופנית לא רק מסייעת במניעת התקף לב לקראת התקף לב. לאימון יש השפעה חיובית גם לאחר התקף לב. כל מי שהופך או נשאר פעיל לאחר התקף לב מגדיל משמעותית את סיכויי ההישרדות שלו. זוהי תוצאה של מחקר שוודי עם יותר מ -22,000 חולי התקף לב.
מתחילים להתאמן לאחר התקף לב
לאחר התקף לב (STEMI ו- NSTEMI), מחקרים מדעיים ממליצים להתחיל להתאמן מוקדם - כבר שבעה ימים לאחר התקף הלב. התגייסות מוקדמת זו תומכת בתהליך ההחלמה ועוזרת למטופל למצוא את הדרך חזרה לחיי היום יום מהר יותר.
לאחר ניתוח להרחבת העורקים הכליליים (אנגיופלסטיקה קורונרית כלילית percutaneous, PTCA), המטופל יכול להתחיל תוכנית ספורט אישית ביום הרביעי לאחר הניתוח. עם זאת, זה חל רק על ניתוחים ללא סיבוכים. עם זאת, ההדרכה צריכה להתקיים רק בפיקוח רפואי או טיפולי.
לאחר ניתוח מעקפים, האדם המושפע יכול להתחיל בהתגייסות מוקדמת כבר כעבור 24 עד 48 שעות. עם זאת, יש לצפות למגבלות בשבועות הראשונים שלאחר המעקף. האימון צריך להתחיל בתרגילים עדינים. יש להימנע מעומסי תמיכה, מתיחה ולחץ למשך שישה שבועות לפחות. גם לחץ על החזה אינו מומלץ בשבועות הראשונים לאחר ההליך. לא אמורות להיות תנועות מטלטלות. אם ההליך בוצע בצורה פולשנית מינימלית, פרק זמן זה יכול להיות קצר יותר.
כל כמה זמן אתה מתאמן?
על המטופלים להתאמן לפחות פעמיים בשבוע זמן קצר לאחר התקף הלב - ללא קשר לחומרת התקף הלב. חשוב שהמטופל יתחיל להתאמן בזהירות בהתחלה. הגדל בהדרגה את עוצמת ומשך האימון.
ארבע עד חמש פעמים בשבוע, 30 דקות כל אימון סיבולת בינוני מומלץ לחולי לב.
פעילות גופנית מתאימה לאחר התקף לב
על מנת לאמן את מערכת הלב וכלי הדם ולתמוך באופן אופטימלי בהתאוששות לאחר התקף לב, ספורט סיבולת מתאימים במיוחד. אבל אימוני כוח ותרגילים להתגייסות וגמישות הם גם אבני בניין של ספורט לב.
אימון סיבולת מתון
ענפי ספורט מתאימים לאחר התקף לב הם מה שנקרא ספורט סיבולת. הם מוקד של ספורט לב, שכן הם משפרים את התפקוד הלב ריאתי ומסייעים להשיג רמות מתח גבוהות יותר ללא אי נוחות.
על פי המלצת החברה הגרמנית למניעה ושיקום של מחלות לב וכלי דם, חולי לב צריכים לבצע לפחות 30 דקות של אימון סיבולת מתון ארבע עד חמש פעמים בשבוע.
לאחר התקף לב, הליכה בכ -5 קמ"ש למשך עשר דקות ביום מספיקה כדי לשפר את בריאותך. לחלופין, אם הקצב מהיר מדי, אלה שנפגעים יכולים ללכת לאט במשך 15 עד 20 דקות.
אימון סיבולת מתאים לאחר התקף לב הוא למשל:
- הליכה (מהירה)
- הליכה על מחצלת רכה / בחול
- הליכה
- הליכה נורדית
- קרוס קאנטרי סקי
- (שלב) אירובי
- אופניים או אופני כושר
- חתירה
- טיפוס במדרגות (למשל על המדרגה)
חשוב שחולי לב יבחרו בשלבי אימון קצרים של חמש עד עשר דקות לכל היותר בהתחלה. משך התרגיל אז גדל לאט עם הזמן
ריצה קלה לאחר התקף לב
הליכה, ריצה, הליכה וריצה הן הדרכים הקלות ביותר לאמן את מחזור הדם לאחר התקף לב. עם זאת, חשוב לפקוח עין על עוצמת האימון. הרופא המטפל קובע את הביצועים ואת כושר העומס של הלב מראש בעזרת א.ק.ג. על בסיס זה, הוא ממליץ למטופל על מאמץ האימון האישי.
הערה: אזור האימון הממוקד לחולי לב הוא 40 עד 85% VO2max. VO2max מתאר את כמות החמצן המרבית שיכולה לספוג הגוף במהלך פעילות גופנית מקסימלית. קצב הלב צריך להיות 60 עד 90 אחוזים במהלך אימון סיבולת.
חולי התקף לב צריכים בתחילה להימנע מתחרויות. השתתפות בספורט תחרותי או תחרותי צריכה להיעשות רק בהתייעצות עם הרופא המטפל.
רכיבה על אופניים לאחר התקף לב
רכיבה על אופניים לאחר התקף לב או אימוני ארגומטר מתאימה במיוחד לחולים הסובלים מעודף משקל או לאנשים עם תלונות אורתופדיות. האדם הנוגע בדבר אינו צריך לשאת בעצמו את משקל הגוף. זה קל על המפרקים. לארגומטר יש יתרון נוסף לכך שהמטופל יכול למדוד את הדופק שלו במהלך האימון. זה מאפשר לו לשלוט בצורה מיטבית על עוצמת האימון.
אימון משקולות לחולי לב
תרגילי חיזוק מקדמים בניית שרירים וכוח. מסת השריר צורכת יותר אנרגיה משומן בזמן מנוחה ומסייעת במאבק נגד קילוגרמים מיותרים. כאשר הם מבוצעים במצפון תחת הדרכה מקצועית, תרגילי כוח אינם מהווים סיכון גבוה מהממוצע לחולי לב.
על מנת להימנע משיאים בלחץ הדם, חשוב להימנע מנשימת לחץ בזמן מאמץ. בנוסף, על הספורטאי להקפיד על הרפיית השרירים באופן מלא ככל האפשר בין החזרות.
תרגילים עדינים לחולי לב לבניית שרירים בפלג הגוף העליון הם, למשל:
- חיזוק שרירי החזה: שב זקוף על כיסא ולחץ את הידיים זו לזו מול החזה. החזק את המתח למשך מספר שניות. אחר כך עזוב והירגע. חזור מספר פעמים.
- חיזוק הכתפיים: שב זקוף על כיסא ותפס את הידיים מול החזה. יד שמאל מושכת שמאלה, יד ימין ימינה. החזק את הרכבת למשך מספר שניות, ולאחר מכן הירגע לחלוטין.
- חיזוק הזרועות: עמדו לאורך זרוע מול קיר והניחו את הידיים על הקיר בערך בגובה הכתפיים. כופפו את הידיים ועשו "שכיבות סמיכה" בעמידה. עשר עד 15 חזרות.העוצמה עולה ככל שמתרחקים מהקיר.
תרגלו את הרגליים בעדינות במיוחד בעזרת התרגילים הבאים:
- חיזוק החוטפים (שרירי הרחבה): שב זקוף על כיסא עם הידיים על החלק החיצוני של הירכיים, קרוב ככל האפשר לברך. עכשיו לחץ על החלק החיצוני של הרגליים בידיים, הרגליים לוחצות על הידיים. החזק את הלחץ למשך מספר שניות ולאחר מכן הירגע.
- חיזוק התוספים (שרירי הכופף): שב זקוף על כיסא עם הידיים בין הברכיים. עכשיו דחף החוצה עם הידיים, הרגליים פועלות נגד הידיים שלך. החזק את המתח למשך מספר שניות ולאחר מכן נרגע לחלוטין.
בעת ביצוע כל תרגיל חיזוק, הקפד לנשום בנוחות.
קבוצות ספורט לב
השתתפות בקבוצת אימון לב מומלצת לאחר התקף לב. החולים מתאמנים יחד עם אנשים מושפעים אחרים תחת פיקוח מקצועי. כל התרגילים מותאמים לצרכיו של חולה הלב.
בקבוצות ספורט לב לרוב מתבצעות אימוני מעגלים קלים. המשתתפים משלימים שמונה תחנות שונות, למשל. בהתאם לתרגילים שנבחרו, זה מקדם סיבולת, כוח, גמישות ותיאום בו זמנית. דקת אימון אחת ואחריה הפסקה של 45 שניות. ואז הספורטאים מסתובבים לתחנה הבאה. ישנם סיבוב אחד או שניים בהתאם לכושר האישי.
גישות שובבות שונות מתבצעות גם בקבוצות ספורט לב. לדוגמה בדמינטון, תרגילים עם תרבנד או תרגילי ספורט כדור משולבים באימון.
התקף לב: מהלך מחלות ופרוגנוזה
שני סיבוכים אפשריים הם המכריעים במיוחד לגבי הפרוגנוזה החריפה לאחר אוטם שריר הלב החריף - הפרעות קצב לב (במיוחד פרפור חדרים) ואי כישלון שריר הלב (הלם קרדיוגני). חולים יכולים למות מסיבוכים כאלה.
הפרוגנוזה ארוכת הטווח לאחר התקף לב חריף תלויה, בין היתר, בתשובות לשאלות הבאות:
- האם המטופל מפתח אי ספיקת לב (ראה להלן: השלכות)?
- האם ניתן להפחית או לבטל את גורמי הסיכון להתקף לב נוסף (לחץ דם גבוה, רמות כולסטרול גבוהות וכו ')?
- עד כמה המטופל מקפיד על אורח חיים בריא? אלה כוללים, למשל, פעילות גופנית סדירה, תזונת לב בריאה, הפסקת עישון, הפחתת משקל עודף והימנעות מלחצים ומתחים.
- האם המחלה של העורקים הכליליים (הסתיידות כלי הדם) מתקדמת?
סטטיסטית, חמישה עד עשרה אחוזים מחולי התקף הלב מתים ממוות פתאומי של הלב תוך השנתיים הקרובות לאחר השחרור מבית החולים. חולים מעל גיל 75 נמצאים בסיכון גבוה במיוחד.
התקף לב: טיפול המשך
טיפול המשך חשוב מאוד לפרוגנוזה של התקף לב. כבר בימים הראשונים לאחר אוטם שריר הלב, המטופלים מתחילים בפיזיותרפיה ותרגילי נשימה. פעילות גופנית מחזירה את זרימת הדם ומונעת חסימה נוספת של כלי הדם.
מספר שבועות לאחר התקף לב, המטופלים יכולים להתחיל בפעילות גופנית לב וכלי דם. אבל זה רחוק מספורט תחרותי! ענפי ספורט מומלצים כוללים טיולים רגליים, ריצה קלה, רכיבה על אופניים ושחייה. מי שנפגע צריך לדון בתוכנית אימונים פרטנית עם הרופא. אתה יכול גם להצטרף לקבוצת ספורט לב: אימון יחד עם חולי לב אחרים יכול להיות מאוד כיף וגם מניע.
רוב חולי התקף הלב מבלים זמן מה במתקן גמילה לאחר שחרורם מבית החולים. שם הם לומדים לסדר מחדש את חייהם באופן שהסיכון להתקף לב נוסף יופחת.
כפי שצוין לעיל, יש להפחית ככל שניתן את גורמי הסיכון להתקף לב (מחודש) כגון לחץ דם גבוה, כולסטרול גבוה, השמנת יתר או סוכרת. זה כולל שהמטופלים מקפידים על הטיפול שנקבע על ידי הרופא, למשל לוקחים מצפון את התרופה נגד יתר לחץ דם. גם בדיקות קבועות אצל רופא חשובות. בדרך זו תוכל לזהות בעיות מוקדם ולנקוט באמצעי נגד בזמן.
התקף לב: השלכות
עבור אנשים רבים שנפגעו, להתקף לב יש השלכות שיכולות לשנות את חייהם. מצד אחד, זה כולל השלכות קצרות טווח כגון הפרעות קצב לב. הם יכולים ללבוש צורה של פרפור פרוזדורים או פרפור חדרו מסכן חיים.
השלכות ארוכות טווח אפשריות גם לאחר התקף לב. לדוגמה, חלק מהחולים סובלים מדיכאון. אי ספיקת לב כרונית (אי ספיקת לב) יכולה להתפתח גם היא: רקמת שריר הלב שמתה מהאוטם מוחלפת ברקמת צלקת, הפוגעת בתפקוד הלב.
טיפול שיקומי ואורח חיים בריא מסייעים במניעת סיבוכים והשלכות כאלה של התקף לב. תוכל לקרוא עוד על כך במאמר התקף לב - השלכות.
התקף לב: מניעה
ניתן למנוע התקף לב על ידי הפחתת גורמי הסיכון להתקשות כלי הדם (טרשת עורקים) ככל שניתן. זה אומר:
- אין לעשן: מי שנמנע מסיגריות וכדומה יכול להפחית משמעותית את הסיכון להתקפי לב. יחד עם זאת, הסיכון למחלות משניות אחרות כגון שבץ מוחי מופחת.
- תזונה בריאה: תזונה בריאה ללב היא התזונה הים תיכונית. היא מורכבת מהמון פירות וירקות טריים ומעט שומן. במקום שומנים מן החי (חמאה, שמנת וכו ') עדיפים שומנים ושמנים צמחיים (זית, פתית, שמן פשתן וכו').
- לרדת במשקל עודף: רק כמה קילוגרמים פחות משפיעים לטובה על בריאותך. עם משקל גוף בריא, ניתן למנוע התקפי לב ומחלות אחרות (שבץ וכו ').
- הרבה פעילות גופנית: היו פעילים פיזית באופן קבוע. לא מדובר בספורט בעל ביצועים גבוהים: אפילו הליכה של חצי שעה כל יום עדיפה על כל ספורט בכלל ומפחיתה את הסיכון להתקפי לב. גם פעילות גופנית בחיי היומיום (כגון טיפוס במדרגות, קניות באופניים וכו ') תורמת לכך.
- לטפל במחלות בסיכון: יש לטפל בצורה מיטבית במחלות בסיסיות כגון סוכרת, לחץ דם גבוה או רמות כולסטרול גבוהות. זה לא רק כולל שימוש קבוע בתרופה שנקבעה. לאורח חיים בריא (פעילות גופנית, תזונה בריאה וכו '), כל מטופל יכול לתרום רבות להצלחת הטיפול.
- הימנעות מלחץ: נסו להימנע ככל האפשר מלחץ ממושך בעבודה ובחיים האישיים שלכם. הוכח כי הדבר מפחית את הסיכון להתקף לב.
מידע נוסף:
המלצות ספרים:
- התחלה חדשה: התקף לב יכול להיות הסוף - או ההתחלה (אוליבר גו, 2016, אדו)
- התקף לב טראומה: ההתמודדות הפסיכולוגית עם מחלות לב וכלי דם (מג אלכסנדר אורץ, ד"ר סבסטיאן גלוביץ, 2017)
הנחיות:
- הנחיית כיס "טיפול באוטם חריף של שריר הלב בחולים עם עליית מקטע ST (STEMI)" (גרסה 2017) של החברה הגרמנית לקרדיולוגיה - מחקר לב וכלי דם.
- הנחיית כיס "תסמונת כלילית חריפה ללא גובה ST (NSTE -ACS)" (גרסה 2015) של החברה הגרמנית לקרדיולוגיה - מחקר לב וכלי דם.
קבוצות לעזרה עצמית:
קרן הלב הגרמנית
www.herzstiftung.de
none: הֵרָיוֹן תרופות לנסיעות טיפולים