אכונדרופלזיה
ריקרדה שוורץ למדה רפואה בווירצבורג, שם סיימה גם את הדוקטורט. לאחר מגוון רחב של משימות בהכשרה רפואית מעשית (PJ) בפלנסבורג, המבורג וניו זילנד, היא עובדת כעת בנוירורדיולוגיה ורדיולוגיה בבית החולים האוניברסיטאי טובינגן.
עוד על המומחים של כל תוכן נבדק על ידי עיתונאים רפואיים.Achondroplasia (chondrodysplasia) היא הצורה הנפוצה ביותר של קומה קצרה. זוהי מחלה תורשתית נדירה שבה הזרוע העליונה ועצמות הירך בפרט מתקצרות. טיפול בהפרעת הגדילה נחוץ רק אם ישנם תסמינים. תוחלת החיים לא השתנתה. כאן תוכל לקרוא הכל אודות התסמינים ואפשרויות הטיפול באכונדרופלזיה.
קודי ICD למחלה זו: קודי ICD הם קודים מוכרים בינלאומיים לאבחונים רפואיים. ניתן למצוא אותם, למשל, במכתבי רופא או בתעודות של כושר עבודה. Q77
Achondroplasia: תיאור
Achondroplasia הוא הגורם השכיח ביותר של מה שנקרא קומה קצרה (קומה קצרה), אך באופן כללי נדיר מאוד. המידע בספרות משתנה: בין שלושה לעשרה מתוך 100,000 אנשים סובלים מאכונדרופלזיה. השינוי הגנטי יכול להתרחש באופן ספונטני או לעבור בירושה מהורה חולה. עוד לפני הלידה ניתן לראות את הסימנים הראשונים למחלה בבדיקת אולטרסאונד של הילד שטרם נולד.
בדיקה גנטית מוכיחה באופן אמין את המחלה. מלבד השינויים הגופניים הנראים לעין, אכונדרופלזיה לא חייבת לגרום לתסמינים גופניים. בשל שינוי גדילת העצמות, סימפטומים הדורשים טיפול יכולים להתפתח במהלך החיים.
Achondroplasia: סימפטומים
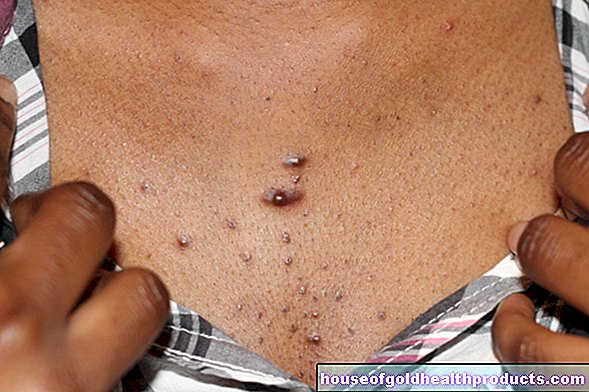
התסמין הבולט ביותר אצל אנשים עם אכונדרופלזיה הוא גובה קטן. הנשים המושפעות הן בממוצע בין 112 ל -138 ס"מ, גברים בין 118 ל -143 ס"מ. הזרועות העליונות והירכיים בפרט מתקצרות. תא המטען, לעומת זאת, בדרך כלל לא משתנה, כך שאנשים עם אכונדרופלזיה יכולים לשבת כמעט בגובה רגיל. מכיוון שרק חלק מהעצמות גדלות במידה מוגבלת, פרופורציות הגוף משתנות (קומת קצרה לא פרופורציונלית). השינויים הבאים יכולים להתרחש:
- ראש גדול (הידרוצפלוס או הידרוצפלוס)
- מצח גבוה
- פנים צרים
- עצם אף קטנה עם גשר אף שקוע
- צוואר קצר
- זרועות עליונות קצרות ללא הארכה מלאה במרפקים
- אצבעות קצרות
- יד משולשת: מרחק מוגבר בין הטבעת לאצבע הקטנה
- ירכיים קצרות
- "רגלי קשת" (תנוחת varus בברך)
- גב חלול (היפרלורדוזיס של עמוד השדרה המותני)
- קפלי עור
שינויי צמיחה גלויים אלה יכולים להוביל לתסמינים נוספים של אכונדרופלזיה. לחולים יש לרוב בטן בולטת, הליכה משכשכת (צעדים קצרים עם פלג גוף עליון מתנודד), כאבי גב, כאבי ברכיים וירכיים, ולעתים קרובות דלקת באוזן התיכונה ובסינוסים (עקב שינויים באנטומיה של האוזניים, האף וה גרון). אם עמוד השדרה נפגע קשות, סימפטומים של שיתוק יכולים אף להתרחש עקב לחץ על העצבים בתעלת החוליות (תעלת עמוד השדרה).
בנוסף, לעתים קרובות יש לחץ דם נמוך (לחץ דם) וירידה כללית במתח השרירים (טונוס שרירים). לתינוקות עם אכונדרופלזיה יש יותר הפסקות נשימה (דום נשימה). התפתחות מוטורית מתעכבת בילדים קטנים. לא האינטליגנציה ולא תוחלת החיים משתנים אצל אנשים עם אכונדרופלזיה.
Achondroplasia: סיבות וגורמי סיכון
המונח achondroplasia בא מיוונית ופירושו "היווצרות סחוס חסר". באכונדרופלזיה נקודה בגן הצמיחה FGFR-3 (קולטן גורם גדילה פיברובלסטי) משתנה באופן פתולוגי (מוטציה נקודתית). כתוצאה מכך, תאי הסחוס מקבלים אותות גדילה שגויים. בדרך כלל, הסחוס נוצר תחילה באזור הגידול ולאחר מכן הופך לעצם.
אצל אנשים עם אכונדרופלזיה, תאי הסחוס בחלק מהעצמות מצטמצמים מוקדם מדי. כתוצאה מכך, העצמות המושפעות צומחות לאט יותר ונשארות קצרות יותר. הזרוע העליונה והירך מושפעות במיוחד. ברגל התחתונה, עצם השוק (הפנימית) (עצם השוקה) מתקצרת בהשוואה לשריר (החיצוני) (פיבולה). הרגליים כפופות כלפי חוץ ("רגלי קשת", תנוחת varus).
גם עמוד השדרה אינו צומח באופן אחיד. כתוצאה מכך, עמוד השדרה החזי כפוף יותר קדימה (קיפוזיס בית החזה) והעמוד המותני כפוף יותר לאחור (גב חלול, היפרלורדוזיס לומבוסקרלי). תעלת עמוד השדרה מצטמצמת (היצרות של תעלת השדרה) ויכולה להשפיע על עצבים. מאחר והמעבר מהמוח לחוט השדרה מצטמצם לעתים קרובות, נוזל העצב (המשקה) אינו יכול להסתובב בין הראש לעמוד השדרה כרגיל. לאחר מכן הוא מצטבר בראש ויכול להוביל לראש מים גדול (הידרוצפלוס).
הגידול הבלתי מידתי של הראש קשור לעתים קרובות לתעלת אוזניים קטנה ושקדים גדולים (אדנואידים). האוזן התיכונה והסינוסים פחות מאווררים ונוטים יותר לזיהום. Achondroplasia: ירושה
בכ -80 אחוזים מהאנשים הלוקים באכונדרופלזיה המחלה נגרמת על ידי מוטציה נקודתית חדשה (ספונטנית) בתאי הנבט של ההורים. אז ההורים עצמם בריאים. גן הגידול FGFR-3 משתנה רק במקום אחד בהשוואה לגן בריא.
פגם זה ב- DNA (חומצה deoxyribonucleic) יכול להתרחש באופן ספונטני בגנום האימהי או האבהי. עם העלייה בגיל האב, הסיכון למוטציה חדשה כזו עולה. מאוד לא סביר (פחות מאחוז אחד) שהורים בריאים יולדו למספר ילדים עם אכונדרופלזיה.
ב -20 האחוזים הנותרים, achondroplasia היא ירושה דומיננטית אוטוזומלית. אדם מושפע מעביר את הגן שהשתנה באופן פתולוגי לילדו עם הסתברות של 50 אחוז. אם יש רק הורה חולה אחד, שלושה מתוך ארבעה ילדים בריאים סטטיסטית ואחד מהם סובל מאכונדרופלזיה. אם לאם ולאבא יש אכונדרופלזיה, הסיכוי לילד בריא הוא 25 אחוז ולילד עם אכונדרופלזיה הוא 50 אחוז. ילדים שירשו את הגן החולה משני ההורים (25 אחוז) אינם קיימים.
Achondroplasia: בדיקות ואבחון
איש הקשר הנכון לאכונדרופלזיה הוא מומחה לגנטיקה אנושית. הוא מומחה למחלות גנטיות, יכול לאבחן אכונדרופלזיה, ליזום בדיקות מניעה הכרחיות ולהפנות אותך למומחים אחרים במקרה של תלונות. הוא יכול גם לייעץ לך לגבי תכנון משפחתי. כמה רופאי ילדים וגינקולוגים מתמחים גם במחלות גנטיות. הרופא עשוי לשאול אותך את השאלות הבאות:
- האם יש אנשים במשפחתך הסובלים מאכונדרופלזיה?
- האם יש אנשים במשפחת השותף שלך הסובלים מאכונדרופלזיה?
- יש לך כבר ילדים? האם אלה בריאים?
- האם אתה (עוד) רוצה להביא ילדים לעולם?
- כואב לך?
- האם כבר עברת ניתוח בעצמות שלך?
- האם יש לך יותר הצטננות או זיהומים באוזניים ובסינוסים?
האבחנה של אכונדרופלזיה נעשית בילדות. לעתים קרובות אתה כבר יכול לזהות ירך מקוצרת באולטרסאונד ההריון בשבוע ה -24 להריון. גובה התינוקות בממוצע 47 ס"מ כאשר הם נולדים בתאריך המחושב, כלומר מעט קטן יותר מילדים בריאים. ניתן להוכיח את המחלה רק בוודאות באמצעות בדיקה גנטית. לשם כך נבדק ה- DNA מדגימת דם. זה יכול לקחת בין שבועיים לשישה שבועות עד שהתוצאה תהיה זמינה ואפשר לזהות מוטציה.
אם החשד לאכונדרופלזיה מאושש, יש לבצע דימות תהודה מגנטית (MRI) של הראש והצוואר באופן קבוע בילדות. בעזרת זה ניתן לקבוע אם תעלת המוח בין הראש והצוואר רחבה מספיק או שיש צורך בניתוח. בנוסף, נרשמת צמיחת הגוף ובודקת את מיקום הרגליים ועמוד השדרה. אם מופיעים תסמינים כגון כאב או דלקת תכופה, המטופלים מטופלים גם על ידי רופא אורטופד או רופא אוזן, אף וגרון.
Achondroplasia: טיפול
Achondroplasia לא בהכרח צריך להיות מטופל. אם אין תסמינים, די בבדיקות סדירות. ניתן לשנות את גודל הגוף רק באמצעות ניתוח. ההכנות להורמון הגדילה משפרות את הצמיחה רק בצורה לא משמעותית ולא מהימנה. טיפולים נוספים מתבצעים רק אם קיימים התסמינים.
הארכת רגל
יש לשקול היטב את הארכת רגל כירורגית מכיוון שעלולים להתרחש סיבוכים משמעותיים. אם יש חוסר יישור משמעותי של הרגל, ניתן לתקן זאת בעזרת ניתוח. השיטה בה נעשה שימוש נקראת הסחת הדעת. העצם נחתכת ומתוקנת בניתוח אחד. בהתאם למיקום הרגל, ניתן לחבר לעצם מסגרת מתכת בצורת טבעת המחוברת חיצונית (מקבע טבעות) או מקבע חד צדדי (חד צדדי). ניתן גם להכניס ציפורן לחלל מח העצם (מסמר הארכה תוך -מוחי).
עם כל המכשירים, נתחי העצם שננסרו זה מזה מתרחקים לאט אחד מהשני לאחר שבוע (הסחת דעת). עצם חדשה (קאלוס) נוצרת בין שני קצות העצמות. לוקח כחודש עד להופיע סנטימטר אחד של עצם מובנית ומוצקה.עצבים וכלי דם גדלים עם הליך זה. שרירים וגידים, לעומת זאת, יכולים רק להתארך במידה מוגבלת. למרות הפיזיותרפיה, ניתן להאריך את הרגל עד 30 ס"מ לכל היותר. טיפול זה יימשך יותר משנתיים ולכן הוא מוצדק מבחינה אתית רק בבגרותו.
ייצוב עמוד השדרה
אם מתרחשים מגבלות תנועה, שיתוק או כאבים עזים עקב היצרות של תעלת השדרה, יש להקל שוב על עצבים כלואים. לשם כך ניתן לייצב את עמוד השדרה בעזרת צלחות וברגים. פעולה כזו קשורה בדרך כלל לניידות מוגבלת. אם מי העצב מהראש אינם יכולים להתנקז מספיק, ניתן לנקז אותם לתוך הבטן באמצעות תעלה שנוצרה באופן מלאכותי. זה דורש גם הליך כירורגי.
ניתוחים באזור האוזן, האף והגרון
טיפול בדלקות שכיחות באוזן התיכונה או בסינוסים מתייחסות לאנשים ללא אקונדרופלזיה. אם הם מתרחשים שוב ושוב, ניתן לשפר את האוורור של שני האיברים בניתוח. ניתוחים אלה מבוצעים גם הם בדיוק כמו אצל אנשים בריאים הסובלים מדלקות חוזרות באוזן התיכונה וסינוסים.
Achondroplasia: מהלך המחלה והפרוגנוזה
גידול העצם המשתנה יכול להוביל למגבלות בריאותיות כגון הצטננות תכופה, יציבה לקויה, כאבים, ראש מים ושיתוק. אם בעיות אלה מזוהות בשלב מוקדם בבדיקות רפואיות מונעות, ניתן לטפל בהן ביעילות. ניתן להעביר את המחלה התורשתית לילדים, ולכן מומלץ ייעוץ גנטי לתכנון המשפחה. לאנשים עם אכונדרופלזיה יש אינטליגנציה תקינה ותוחלת חיים תקינה.
none: טפילים טיפול שיניים ערכי מעבדה